Aquela dor no calcanhar que aparece logo de manhã, quando você dá os primeiros passos ao sair da cama, ou aquela sensação de queimação na parte de trás da perna depois de uma corrida — você provavelmente já sentiu algo assim, ou conhece alguém que sentiu. A tendinite de Aquiles é uma das lesões mais comuns do aparelho musculoesquelético, especialmente em pessoas ativas, e também uma das mais mal compreendidas. Muito paciente chega ao consultório achando que vai precisar de cirurgia. E a maioria sai com um plano de fisioterapia que resolve o problema sem precisar abrir nada.
O que é a tendinite de Aquiles e como ela se desenvolve
O tendão de Aquiles é o maior e mais resistente tendão do corpo humano. Mas resistência não é o mesmo que invulnerabilidade. Quando ele é sobrecarregado além do que consegue suportar, o processo inflamatório e degenerativo começa, e é aí que a tendinite de Aquiles entra em cena. Entender o que está acontecendo dentro do tendão é o primeiro passo para saber como tratar e, mais importante, como não deixar piorar.
O termo “tendinite” é tecnicamente uma inflamação aguda do tendão. Na prática clínica, porém, o que vemos com mais frequência em pacientes crônicos é um processo degenerativo chamado tendinose, onde há desorganização das fibras colágenas sem inflamação ativa marcante. Por isso, muitos profissionais modernos preferem o termo “tendinopatia de Aquiles”, que abrange tanto a fase inflamatória quanto a degenerativa. Mas para facilitar a conversa com você, vou usar tendinite ao longo do artigo, como é mais conhecida.
A boa notícia é que a tendinite de Aquiles tem cura na grande maioria dos casos, com o tratamento correto e paciência com o processo. O problema é quando ela é ignorada ou tratada de forma incompleta, porque o que era uma inflamação controlável se transforma em uma lesão degenerativa crônica, muito mais difícil e demorada de resolver.
Anatomia e função do tendão de Aquiles
Gastrocnemius, soleus, Achilles tendon
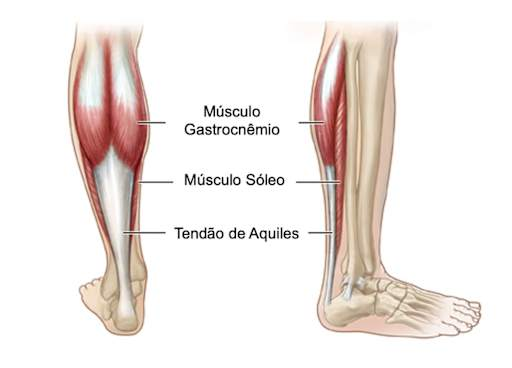
O tendão de Aquiles conecta os músculos da panturrilha — o gastrocnêmio e o sóleo, que juntos formam o tríceps sural — ao osso do calcanhar, o calcâneo. Esse conjunto é responsável pelo movimento de flexão plantar, que é basicamente quando você empurra o pé para baixo, como ao subir na ponta dos pés, impulsionar uma corrida, ou dar um salto. É uma das ações mais repetidas em qualquer atividade física, e também em caminhadas comuns.
O tendão mede aproximadamente 15 centímetros de comprimento e tem cerca de 6 milímetros de diâmetro na sua porção mais estreita. Ele é composto por fibras densas de colágeno tipo I, organizadas em paralelo para suportar altas cargas de tração. Mas existe um detalhe anatômico que o torna vulnerável: sua vascularização é relativamente pobre, especialmente na região entre 2 e 6 centímetros acima da inserção no calcâneo. Menos sangue significa menos nutrição, menos oxigênio e menos capacidade de reparo após microlesões. E é exatamente nessa zona hipovascular que a maioria das tendinites acontece.
Toda vez que você corre, pula ou simplesmente anda em um terreno irregular, o tendão de Aquiles absorve forças que podem chegar a 6 a 8 vezes o peso do seu corpo. Com o tempo e a sobrecarga repetida, as fibras de colágeno começam a apresentar microrupturas. Se o corpo não tiver tempo suficiente para reparar essas microlesões entre uma atividade e outra, o processo degenerativo se instala. É como dobrar um arame muitas vezes no mesmo ponto: chega uma hora que ele cede.
Tendinite insercional versus não insercional
Quando o médico ou o fisioterapeuta te diz que você tem tendinite de Aquiles, a primeira pergunta que precisa ser respondida é: onde exatamente? Porque a localização da lesão muda tudo no tratamento. Existem dois tipos principais, e cada um tem características, resposta terapêutica e prognóstico diferentes.
A tendinite não insercional é a mais comum. Ela afeta o corpo do tendão, aquela zona entre 2 e 6 centímetros acima da inserção no calcâneo. É a região de menor vascularização, como mencionei antes, e por isso é a mais sensível à sobrecarga. Essa é a tendinite do corredor, do jogador de tênis, do praticante de HIIT que aumentou a carga de treino rápido demais. Ela responde muito bem à fisioterapia, especialmente aos exercícios excêntricos, e o prognóstico é geralmente favorável.
A tendinite insercional é menos comum, mas mais desafiadora de tratar. Ela ocorre no ponto exato onde o tendão se prende ao calcâneo. Nessa região, além das fibras do tendão, existem bursas (pequenas bolsas de líquido que reduzem o atrito) e frequentemente a presença de esporão calcâneo, que é um crescimento ósseo que pode pressionar o tendão. O tratamento conservador funciona, mas com menos consistência do que na forma não insercional. Em alguns casos, a cirurgia para remover o esporão e o tecido degenerado é a solução mais eficaz.
Causas e fatores de risco
A tendinite de Aquiles raramente tem uma causa única. O que acontece, na maioria das vezes, é uma combinação de fatores que sobrecarregam o tendão além da sua capacidade de adaptação. Entender quais são os seus fatores de risco é fundamental tanto para o tratamento quanto para a prevenção de recidivas.
O aumento abrupto de carga de treino é o fator mais citado. Aquele atleta amador que estava treinando 20 quilômetros por semana e de repente foi para 40 quilômetros para se preparar para uma meia maratona. O tendão precisa de tempo para se adaptar às novas demandas. Quando esse tempo não é respeitado, o acúmulo de microlesões supera a capacidade de reparo e a inflamação se instala.
O encurtamento da cadeia muscular posterior é outro fator preponderante, e muitas vezes negligenciado. Quando o gastrocnêmio e o sóleo estão encurtados e rígidos, eles transferem uma tensão excessiva e constante para o tendão de Aquiles, mesmo durante atividades cotidianas simples como caminhar. Pessoas que usam salto alto com frequência, que trabalham muito tempo em pé na ponta dos pés, ou que têm hábito de caminhar com o pé em equino (calcanhar levantado) tendem a desenvolver esse encurtamento. Outros fatores relevantes incluem o uso de calçados inadequados, alterações biomecânicas do pé como pé plano ou cavo, excesso de peso corporal e certas condições sistêmicas como artrite e diabetes.
Reconhecendo a tendinite: sintomas e diagnóstico
A tendinite de Aquiles tem um jeito bastante característico de se apresentar, e aprender a reconhecer os sinais cedo faz uma diferença enorme no resultado do tratamento. Quanto antes você identifica e começa a tratar, menor é o risco de a lesão evoluir para um processo degenerativo crônico que vai exigir meses de reabilitação ou até uma cirurgia. Não espere a dor ficar insuportável para buscar ajuda.
O diagnóstico da tendinite de Aquiles é majoritariamente clínico, ou seja, feito com base na avaliação direta do paciente, e não depende obrigatoriamente de exames de imagem. Mas os exames têm o seu lugar, especialmente quando o quadro é atípico ou quando se está planejando uma intervenção mais avançada. Vamos entender cada parte desse processo.
Buscar um fisioterapeuta ou ortopedista especializado em pé e tornozelo é o caminho mais seguro. Diagnósticos imprecisos levam a tratamentos ineficazes, e o tendão de Aquiles é uma estrutura que não perdoa mal tratamento por muito tempo.
Os sinais que o tendão manda antes de piorar
O tendão de Aquiles raramente rompe do nada. Antes de chegar a uma ruptura ou a uma tendinose avançada, ele manda vários sinais de alerta. O problema é que muita gente ignora esses sinais ou confunde com “dor normal de treino”.
O sinal mais precoce e característico é a rigidez e a dor no tendão ao acordar. Você coloca o pé no chão depois de uma noite dormindo e sente aquela tensão desconfortável na parte de trás da perna, logo acima do calcanhar. Essa rigidez matinal tende a melhorar nos primeiros minutos de movimento, o que faz muita gente achar que está tudo bem. Mas esse alívio com o movimento é justamente uma característica da tendinite, e não uma indicação de que o problema sumiu.
Com a progressão da lesão, a dor começa a aparecer durante e depois do exercício, e não apenas pela manhã. O tendão pode apresentar um espessamento palpável, ou seja, um “caroço” endurecido na região central do tendão. Dor ao apertar o tendão entre os dedos na região de 2 a 6 centímetros acima do calcâneo é quase um sinal patognomônico da tendinite não insercional. Se você tiver esse sintoma, não precisa esperar mais para buscar avaliação.
Exame físico e avaliação clínica
Achilles tendon stretch
O exame físico começa pela palpação do tendão em toda a sua extensão: da inserção no calcâneo até a junção musculotendínea. O fisioterapeuta ou médico identifica o ponto de maior sensibilidade, avalia o espessamento do tendão e verifica se há crepitação ao movimentar o tornozelo. Esses dados já fornecem muita informação sobre a localização e a gravidade da lesão.
A avaliação da mobilidade do tornozelo é obrigatória. Medimos a amplitude de dorsiflexão, que é o movimento de puxar o pé para cima em direção à canela, com o joelho estendido e depois fletido. Uma dorsiflexão limitada, especialmente com o joelho estendido, indica encurtamento do gastrocnêmio, que como já vimos, é um dos principais fatores que sobrecarregam o tendão. Comparar os dois lados é essencial, porque diferenças de 5 graus ou mais já são clinicamente relevantes.
O teste de Thompson é realizado para avaliar a integridade do tendão. Com o paciente deitado de bruços e o pé para fora da maca, o examinador aperta a panturrilha. Se o pé se movimentar para baixo, o tendão está íntegro. Se não houver movimento, existe suspeita de ruptura total. Esse teste é simples e muito confiável, e você vai ver o profissional realizar ele praticamente sempre que houver suspeita de lesão do Aquiles.
Ultrassom e ressonância — quando pedir cada um
O ultrassom é o exame de imagem padrão para a tendinite de Aquiles. Ele consegue mostrar o espessamento do tendão, áreas de desorganização das fibras colágenas, presença de calcificações intratendíneas e o estado das bursas. É rápido, acessível e pode ser feito com o tendão em movimento (dinâmico), o que dá informações que a ressonância estática não fornece. Para a maioria dos casos de tendinite confirmada clinicamente, o ultrassom é suficiente.
A ressonância magnética entra quando existe dúvida diagnóstica, quando se suspeita de lesão parcial extensa ou ruptura incompleta, ou quando o tratamento conservador não está evoluindo como esperado e é necessário mapear melhor o tendão antes de uma decisão cirúrgica. A ressonância também é superior para avaliar estruturas adjacentes, como as bursas e os ligamentos do tornozelo, que podem estar envolvidas no quadro clínico.
A radiografia simples não mostra o tendão diretamente, mas é útil para identificar calcificações, esporões calcâneos e avaliar o estado ósseo geral do tornozelo. Na tendinite insercional, a radiografia é quase sempre solicitada para verificar a presença e o tamanho do esporão, já que isso pode mudar a conduta terapêutica.
Fisioterapia: o pilar do tratamento conservador
Se existe um consenso na literatura científica sobre tendinite de Aquiles, é que o tratamento conservador, com a fisioterapia no centro, é a primeira e principal abordagem para a grande maioria dos casos. Dados mostram que até 9% dos corredores desenvolvem alguma forma de tendinopatia do Aquiles ao longo da vida esportiva, e a maioria deles se recupera sem precisar de cirurgia quando segue um protocolo de reabilitação adequado e consistente.
O segredo do tratamento conservador eficaz não está em aplicar o recurso mais moderno disponível. Está na combinação correta de ferramentas, no timing adequado de cada intervenção e na adesão do paciente ao programa. Não adianta ter acesso às melhores ondas de choque da cidade se você não faz os exercícios em casa. O comprometimento com o processo é parte indissociável do resultado.
Um ponto importante: o tratamento conservador exige paciência. A tendinite de Aquiles não é como um corte que cicatriza em dias. O tendão tem metabolismo lento, e o processo de remodelação tecidual leva semanas a meses. Isso não significa que você vai ficar afastado de tudo nesse período, mas significa que o retorno às atividades precisa ser gradual e monitorado.
Eletroterapia e recursos físicos para a fase aguda
Na fase aguda da tendinite de Aquiles, quando a dor é intensa e o tendão está visivelmente inflamado, o objetivo prioritário é reduzir a inflamação e o desconforto para que o processo de reabilitação possa avançar. Tentar fazer exercício de fortalecimento com o tendão em crise aguda é contraproducente.
O laser de baixa intensidade é um dos recursos mais utilizados nessa fase. Ele atua promovendo efeitos fotobiomoduladores que aceleram o metabolismo celular local, estimulam a produção de colágeno e reduzem o processo inflamatório. A aplicação é pontual sobre a região mais dolorosa do tendão, com parâmetros ajustados pela fase da lesão. Resultados clínicos são frequentemente percebidos já nas primeiras sessões, com redução da dor e da sensibilidade ao toque.
O ultrassom terapêutico também é amplamente usado, seja no modo pulsado para efeitos anti-inflamatórios na fase aguda, seja no modo contínuo para efeitos térmicos nas fases mais avançadas do tratamento. A crioterapia é um recurso simples mas eficaz que pode e deve ser orientado para uso domiciliar: gelo por 15 a 20 minutos sobre o tendão após atividade física ajuda a controlar a resposta inflamatória local. A corrente analgésica, como o TENS, é mais uma ferramenta de controle da dor que o fisioterapeuta usa para manter o paciente confortável durante as sessões e no cotidiano.
Exercícios excêntricos: a estrela do tratamento
Achilles tendon exercise

Se eu pudesse destacar uma intervenção que transformou o tratamento da tendinite de Aquiles nas últimas décadas, seria o protocolo de exercícios excêntricos da panturrilha. Desenvolvido pelo fisioterapeuta e pesquisador Håkan Alfredson na década de 1990, esse protocolo se tornou referência mundial e é amplamente recomendado pelas diretrizes internacionais de reabilitação.
O exercício excêntrico é aquele onde o músculo trabalha enquanto se alonga. No caso do tendão de Aquiles, o protocolo clássico consiste em subir na ponta dos pés com as duas pernas e descer lentamente apenas com a perna afetada, deixando o calcanhar cair abaixo do nível do degrau onde você está apoiado. Esse movimento gera uma carga controlada sobre o tendão durante o alongamento, o que estimula a reorganização das fibras de colágeno e promove a remodelação do tecido degenerado. A dosagem tradicional é de 3 séries de 15 repetições, duas vezes ao dia, durante 12 semanas.
Um detalhe importante que muita gente não sabe: no protocolo original, o exercício é realizado mesmo com dor moderada. Não com dor insuportável, mas a instrução é de que a dor leve a moderada durante o exercício é aceitável e não indica que você está fazendo algo errado. Isso assusta no início, mas as evidências mostram que a carga mecânica controlada é exatamente o estímulo que o tendão precisa para se reorganizar. A progressão é feita adicionando peso gradualmente através de uma mochila, até que o exercício se torne desafiador também para a tendinite insercional.
Ondas de choque e PRP — quando essas ferramentas entram
Quando o protocolo de fisioterapia convencional, incluindo os exercícios excêntricos, não produz a melhora esperada em 6 a 12 semanas, duas abordagens avançadas merecem atenção: a terapia por ondas de choque extracorpórea e o PRP (plasma rico em plaquetas).
As ondas de choque são pulsos de energia acústica de alta intensidade aplicados diretamente sobre o tendão. Elas promovem microtraumas controlados no tecido que estimulam a neovascularização local (formação de novos vasos sanguíneos), a produção de colágeno e a reorganização das fibras tendíneas. Esse processo quebra o ciclo degenerativo do tendão. Existem relatos impressionantes de pacientes com dor crônica de meses que ficaram assintomáticos após 3 a 5 sessões de ondas de choque. A terapia tem especial eficácia na tendinite crônica com calcificações intratendíneas, onde consegue dissolver os depósitos calcificados.
O PRP é obtido a partir do próprio sangue do paciente: uma amostra é centrifugada para concentrar as plaquetas, que são ricas em fatores de crescimento, e esse concentrado é injetado diretamente no tendão lesionado. A ideia é fornecer ao tendão hipovascularizado um pool de substâncias bioativas que estimulam a regeneração. As evidências científicas sobre o PRP ainda estão em evolução, mas os resultados clínicos em pacientes com tendinose crônica refratária são promissores e têm sido cada vez mais reportados na literatura.
Cirurgia: indicações, técnicas e riscos
A cirurgia para tendinite de Aquiles é uma ferramenta importante, mas definitivamente não é o primeiro recurso, nem o segundo. Ela é reservada para situações específicas onde o tratamento conservador bem conduzido não conseguiu resolver o problema. E quando essa situação ocorre, a decisão cirúrgica precisa ser tomada com clareza sobre o que será feito, quais são os objetivos e qual é o processo de recuperação esperado.
É fundamental que você não interprete a indicação cirúrgica como fracasso do tratamento conservador. Às vezes o tendão está degenerado a um ponto onde o tecido lesionado precisa ser removido cirurgicamente para que o processo de cicatrização saudável possa acontecer. A biologia impõe limites ao que os recursos conservadores conseguem alcançar, e nesses casos a cirurgia é o passo mais inteligente.
O que não se deve fazer é ir direto para a cirurgia sem ter dado ao tratamento conservador uma chance real. Isso significa não apenas ter feito algumas sessões de fisioterapia, mas ter seguido um protocolo completo, com exercícios excêntricos rigorosos, ajuste de carga, correção biomecânica e tempo adequado de pelo menos 3 a 6 meses. Se depois disso o quadro não evoluiu, aí sim a cirurgia precisa ser discutida com seriedade.
Quando o tratamento conservador não é suficiente
Os critérios para indicação cirúrgica na tendinite de Aquiles são bem definidos. O principal é a falha do tratamento conservador após um período de 3 a 6 meses de reabilitação adequada e consistente. Esse período pode parecer longo, mas é o tempo que o tendão precisa para mostrar se vai responder ao tratamento não cirúrgico.
Outros critérios incluem a presença de ruptura parcial extensa identificada na ressonância magnética, com comprometimento de mais de 50% da espessura do tendão, casos de tendinite insercional com esporão calcâneo volumoso que não respondeu às medidas conservadoras, e situações onde o tendão apresenta calcificações intratendíneas grandes que não se resolveram com ondas de choque. Em atletas de alta performance com demanda funcional específica, o prazo para indicação cirúrgica pode ser encurtado, sempre com avaliação individual caso a caso.
A falha no tratamento conservador pode estar relacionada a causas que precisam ser investigadas antes da cirurgia. Diagnóstico incompleto, presença de compressão neural associada, tendinose muito avançada, lesões intratendíneas crônicas ou simplesmente má adesão ao protocolo de exercícios. O cirurgião especializado vai investigar todos esses fatores antes de colocar o paciente na mesa.
Tipos de cirurgia para tendinite de Aquiles
Existem diferentes abordagens cirúrgicas para a tendinite de Aquiles, e a escolha depende do tipo de lesão (insercional ou não insercional), da extensão do dano tendíneo e da causa subjacente.
Para a tendinite não insercional, o procedimento mais realizado é o desbridamento tendíneo, que consiste em remover o tecido degenerado e as áreas de calcificação intratendínea por incisão longitudinal sobre o tendão. Em casos de encurtamento muscular persistente do gastrocnêmio que não respondeu ao alongamento convencional, pode ser realizado o alongamento cirúrgico da fáscia do gastrocnêmio, um procedimento minimamente invasivo que reduz a tensão mecânica sobre o tendão. Estudos mostram que essa técnica produz melhora clínica relevante com ganho de mobilidade e redução da dor em pacientes com tendinopatia não insercional refratária.
Para a tendinite insercional com esporão calcâneo, a cirurgia envolve a remoção do esporão, o desbridamento do tendão na sua inserção e frequentemente a ressecção da bursa retrocalcânea inflamada. Em casos de ruptura parcial extensa ou em rupturas completas, a cirurgia inclui a sutura dos extremos tendíneos e, quando necessário, o reforço com enxerto ou transferência tendínea. Todas essas intervenções podem ser realizadas por via aberta ou, quando disponível e indicado, por técnicas minimamente invasivas ou endoscópicas.
O pós-operatório imediato: o que esperar
O período após a cirurgia do tendão de Aquiles gera muita ansiedade, e entender o que vai acontecer ajuda a lidar melhor com esse processo. A primeira coisa que você precisa saber é que a imobilização faz parte do protocolo e precisa ser respeitada. Apressar esse processo é um dos maiores erros que os pacientes cometem.
Após a maioria das cirurgias do tendão de Aquiles, o tornozelo é imobilizado em uma bota ortopédica por um período que varia de 2 a 6 semanas dependendo da extensão do procedimento e do protocolo do cirurgião. Essa imobilização protege o tendão durante a fase inicial de cicatrização, onde o tecido ainda é frágil e vulnerável a novas lesões. A deambulação com apoio parcial geralmente começa antes da retirada total da imobilização, mas sempre orientada pelo cirurgião.
A dor no pós-operatório é moderada e bem controlada com analgésicos comuns. O edema é mais expressivo do que na cirurgia do punho, por conta da posição declive do membro e do maior volume de tecido manipulado. Manter o membro elevado nas primeiras 48 a 72 horas, aplicar gelo e respeitar o repouso são medidas simples que fazem grande diferença no controle do edema inicial. A fisioterapia começa assim que o cirurgião libera, geralmente a partir da segunda semana pós-operatória.
Reabilitação pós-cirúrgica e prevenção de recidivas
A cirurgia cumpriu seu papel: removeu o tecido degenerado, tratou a causa estrutural. Mas o trabalho está longe de terminar. A reabilitação pós-cirúrgica do tendão de Aquiles é longa, progressiva e exige muita consistência. O tendão precisa ser reeducado funcionalmente, a musculatura precisa ser reconstruída depois da imobilização e o sistema nervoso precisa reaprender a controlar o tornozelo com precisão. Isso não acontece em semanas. Acontece em meses.
A recuperação completa após a cirurgia do tendão de Aquiles leva em média de 6 a 12 meses para atletas que querem retornar ao esporte de alta intensidade, e de 3 a 6 meses para pessoas que buscam retorno às atividades cotidianas e esportes recreativos. Esses prazos precisam ser encarados com realismo. Tentar encurtar esse processo forçando o retorno antes da hora é exatamente o que causa as recidivas e as rerupturas que atrasam ainda mais a recuperação.
O que diferencia uma boa reabilitação de uma recuperação incompleta é a qualidade da progressão. Não é questão de fazer muitos exercícios: é questão de fazer os exercícios certos, na intensidade certa, no momento certo do processo de cicatrização. É para isso que o fisioterapeuta existe nessa fase.
As fases da recuperação fisioterapêutica
A reabilitação pós-cirúrgica do tendão de Aquiles segue uma progressão estruturada em fases que respeitam a biologia da cicatrização tendínea. Pular etapas é um erro cometido com frequência, geralmente por impaciência do paciente ou pressão para um retorno rápido ao esporte.
A fase inicial, que corresponde às primeiras 2 a 4 semanas, foca no controle do edema, mobilização suave do tornozelo dentro dos limites permitidos pela imobilização, trabalho de mobilidade dos dedos e exercícios isométricos leves para manter algum estímulo muscular sem sobrecarregar o tendão cicatricial. O cuidado com a cicatriz começa nessa fase: massagem cicatricial e dessensibilização da área operada são iniciados assim que a ferida está completamente fechada.
A fase intermediária, entre a 4ª e a 8ª semana, marca a transição para exercícios de cadeia cinética fechada com carga progressiva. Subidas e descidas de step controladas, exercícios em solo instável para propriocepção e iniciação do fortalecimento excêntrico são as marcas dessa etapa. A fase avançada, a partir da 8ª semana, incorpora corrida em linha reta, saltos controlados, exercícios de potência muscular e progressão até atividades específicas do esporte ou do trabalho do paciente.
Progressão dos exercícios e retorno ao esporte
O retorno ao esporte depois de uma cirurgia do tendão de Aquiles é um marco que precisa ser conquistado com critérios objetivos, não apenas com a ausência de dor. Um tendão que não dói pode ainda não estar pronto para as demandas do esporte, porque a força e a resistência ainda estão abaixo do necessário.
Os testes funcionais são ferramentas valiosas para guiar essa decisão. O hop test, que consiste em saltos unilaterais para avaliação de força, potência e assimetria entre os dois membros, é um dos mais usados. O critério geralmente aceito para liberação ao esporte é que o lado operado apresente pelo menos 90% da força e da potência do lado saudável nesses testes. Antes disso, o risco de lesão por sobrecarga é alto.
A progressão da corrida segue um protocolo de incremento gradual de volume e intensidade. Começa-se com caminhada rápida, depois alternância de caminhada e trote leve, depois corrida contínua em ritmo moderado e só então retorno ao treino específico com mudanças de direção, sprints e saltos. Cada etapa precisa ser tolerada por pelo menos uma semana sem dor nem edema no dia seguinte antes de avançar para a próxima.
Calçados, biomecânica e hábitos de longo prazo
Você tratou a tendinite, fez a cirurgia, completou a reabilitação. O tendão está saudável. Agora o objetivo é mantê-lo assim. E para isso, algumas mudanças de hábito fazem toda a diferença no longo prazo.
O calçado é um fator que influencia diretamente a carga sobre o tendão de Aquiles. Um tênis de corrida com amortecimento adequado para o seu tipo de pisada, com uma diferença de altura entre calcanhar e antepé de pelo menos 8 a 10 milímetros, reduz significativamente o estresse no tendão. Trocar o calçado de corrida a cada 500 a 800 quilômetros é uma recomendação que poucos seguem, mas que é clinicamente relevante: um tênis gasto perde as propriedades de amortecimento e começa a transferir mais carga para o tendão. Palmilhas personalizadas podem ser indicadas em casos de alteração biomecânica do pé que predispõe à sobrecarga do Aquiles.
O alongamento da cadeia posterior deve se tornar um hábito permanente. Aquele encurtamento do gastrocnêmio e do sóleo que contribuiu para a tendinite vai voltar se não for trabalhado continuamente. 10 minutos de alongamento da panturrilha por dia, especialmente após atividades físicas, é um investimento pequeno com retorno enorme em prevenção de recidivas. O fortalecimento progressivo da musculatura da perna, realizado 2 a 3 vezes por semana, completa esse arsenal preventivo. Um tendão bem nutrido por uma musculatura forte ao redor é muito menos vulnerável do que um tendão trabalhando sozinho.
Exercícios Práticos para Fixar o Aprendizado
Esses dois exercícios fazem parte dos protocolos mais utilizados na clínica para tendinite de Aquiles, tanto na fase conservadora quanto na reabilitação pós-cirúrgica tardia. Faça com atenção ao seu corpo e interrompa se sentir dor aguda ou fisgada.
Exercício 1 — Excêntrico no degrau (protocolo de Alfredson adaptado)
Fique de pé em um degrau, apoiando apenas a metade anterior dos pés na borda. Suba na ponta dos pés com as duas pernas ao mesmo tempo. Depois, retire o pé saudável do degrau e desça lentamente o calcanhar do pé afetado abaixo do nível do degrau, contando 3 a 4 segundos na descida. Suba novamente com as duas pernas. Faça 3 séries de 15 repetições, duas vezes ao dia. A progressão é feita adicionando peso em uma mochila quando o exercício se torna fácil sem dor.
Pergunta: Por que descer o calcanhar abaixo do nível do degrau é importante, e não apenas descer até o nível normal?
Resposta: A descida abaixo do nível do degrau aumenta a amplitude de alongamento do tendão durante a fase excêntrica do exercício. Esse alongamento adicional cria uma carga mecânica maior sobre as fibras colágenas desorganizadas do tendão degenerado, estimulando sua reorganização e remodelação de forma mais efetiva do que o exercício realizado em amplitude parcial. É exatamente esse estresse controlado em amplitude máxima que diferencia o exercício excêntrico no degrau de um simples levantamento de panturrilha.
Exercício 2 — Propriocepção unipodal com olhos fechados
Fique em pé sobre a perna afetada, com o joelho levemente flexionado (nunca travado). Mantenha o equilíbrio por 30 segundos. Quando isso se tornar fácil, feche os olhos e repita. A versão mais avançada é realizar o equilíbrio unipodal sobre uma superfície instável, como um travesseiro dobrado ou uma almofada firme. Faça 3 séries de 30 segundos por lado, uma vez ao dia.
Pergunta: Qual é a relação entre equilíbrio unipodal e prevenção de recidiva da tendinite de Aquiles?
Resposta: O treino proprioceptivo reeduça o sistema neuromuscular a controlar o tornozelo de forma mais precisa durante movimentos dinâmicos. Um tornozelo com boa propriocepção distribui melhor as forças durante a corrida, os saltos e as mudanças de direção, reduzindo os picos de carga que incidem sobre o tendão. Tendão de Aquiles que recebe carga de forma mais distribuída e controlada tem menor acúmulo de microlesões ao longo do tempo, o que reduz diretamente o risco de recidiva. É um exercício simples, mas com impacto real na prevenção a longo prazo.
A tendinite de Aquiles é uma lesão que tem tratamento eficaz, prognóstico favorável e, na maioria dos casos, não exige cirurgia. O que ela exige é respeito pelo processo, adesão ao programa terapêutico e, principalmente, não ignorar os sinais que o tendão manda antes de piorar. Cuide do seu tendão hoje para que ele cuide de você por muitos anos.

“Olá! Sou a Dra. Fernanda. Sempre acreditei que a fisioterapia é a arte de devolver sorrisos através do movimento. Minha trajetória na área da saúde começou com um propósito claro: oferecer um atendimento onde o paciente é ouvido e compreendido em sua totalidade, não apenas em sua dor física.
Graduada pela Unicamp e com especialização em Fisioterapia, dedico meus dias a estudar e aplicar técnicas que unam conforto e resultado. Entendo que cada corpo tem seu tempo e cada reabilitação é uma jornada única.
No meu consultório, você encontrará uma profissional apaixonada pelo que faz, pronta para segurar na sua mão e guiar seu caminho rumo a uma vida com mais qualidade e liberdade.”