Você sabe aquela dor que aparece bem na hora em que você finalmente vai descansar? Você deita de lado, fecha os olhos, e aí — uma pontada no ombro te tira do sono. Isso acontece com muita gente que tem síndrome do impacto no ombro, uma condição que afeta o espaço subacromial e comprime estruturas importantes toda vez que você assume certas posições. O que parece uma dor simples, resultado de “posição ruim pra dormir”, é na verdade um sinal de que o seu ombro precisa de atenção especializada.
Ao longo deste artigo, vou te explicar exatamente o que está acontecendo dentro do seu ombro quando a dor aparece à noite. Vou falar sobre anatomia de um jeito que faz sentido na prática, sobre por que a posição de dormir de lado aumenta tanto o desconforto, como identificar os sintomas, como funciona o tratamento fisioterapêutico e, claro, o que você pode fazer agora mesmo para melhorar a qualidade do seu sono. Bora lá.
O que é a síndrome do impacto no ombro
A síndrome do impacto no ombro é uma das condições mais comuns que eu vejo na clínica. Ela acontece quando as estruturas dentro do espaço subacromial — que é um canal entre o úmero e o acrômio — sofrem compressão repetida durante os movimentos do braço. Esse atrito contínuo provoca inflamação nos tendões e na bursa, gerando dor, limitação de movimento e, principalmente, aquela dor que piora à noite.
O nome pode assustar, mas o conceito é simples. Imagina que o seu ombro tem uma espécie de corredor interno por onde passam tendões e uma bolsa de fluido chamada bursa. Quando esse corredor fica estreito por qualquer motivo, tudo que passa por ali começa a ser pressionado. Daí vem o “impacto”. A dor no ombro ao dormir de lado é um dos sintomas mais relatados e mais mal compreendidos pelos pacientes.
O problema é que muita gente convive com essa dor por meses — às vezes anos — achando que é apenas cansaço ou que vai passar sozinha. Não vai. A síndrome do impacto no ombro tem tratamento eficiente, mas precisa ser tratada no momento certo. Quanto mais tempo passa sem intervenção, maior o risco de desenvolver lesões secundárias no manguito rotador.
A anatomia do ombro que você precisa entender
O ombro é a articulação mais móvel do corpo humano. Ele consegue girar em praticamente todas as direções, o que o torna extremamente versátil — mas também mais vulnerável. Essa mobilidade toda é possível porque o encaixe entre o úmero (o osso do braço) e a glenóide (a cavidade da escápula) é relativamente raso, mantido em posição principalmente pelos músculos e tendões ao redor.
O manguito rotador é o conjunto de quatro músculos e seus tendões que envolvem a cabeça do úmero: supraespinhal, infraespinhal, redondo menor e subescapular. Esses tendões passam por baixo do acrômio — uma saliência óssea na parte superior da escápula — formando justamente o espaço subacromial. Dentro desse espaço também fica a bursa subacromial, uma bolsinha de fluido que funciona como amortecedor entre os tendões e o osso.
Quando tudo está funcionando bem, esses tendões deslizam suavemente pelo espaço subacromial. O problema começa quando esse espaço se estreita. Pode ser por postura inadequada, desequilíbrio muscular, espessamento dos tendões, inflamação da bursa ou até uma variação anatômica do formato do acrômio. Qualquer um desses fatores já basta para desencadear a síndrome.
Como o impacto acontece dentro da articulação
O tendão mais afetado na síndrome do impacto é o supraespinhal — é ele que fica exatamente no ponto mais vulnerável do corredor subacromial. Toda vez que você levanta o braço, especialmente entre 60 e 120 graus de elevação (o que chamamos de “arco doloroso”), esse tendão é comprimido contra o acrômio. Esse mecanismo se repete dezenas de vezes por dia em atividades simples como pentear o cabelo, colocar uma roupa ou pegar algo numa prateleira alta.
Com o tempo, esse atrito repetido cria um processo inflamatório no tendão e na bursa. A inflamação aumenta o volume dessas estruturas, o que estreita ainda mais o espaço — e aí o impacto fica ainda maior. É um ciclo que se retroalimenta. A bursa inflama, ocupa mais espaço, comprime mais o tendão, que também inflama. E você acorda às 3 da manhã com dor no ombro sem entender muito bem por quê.
Em casos mais avançados, esse atrito constante pode causar micro rupturas nos tendões do manguito rotador. Uma lesão que começa pequena e, se não tratada, pode evoluir para uma ruptura parcial ou total. É por isso que identificar a síndrome do impacto no ombro cedo faz tanta diferença na qualidade do tratamento e na velocidade da recuperação.
Quem tem mais risco de desenvolver essa condição
Algumas pessoas têm mais chance de desenvolver a síndrome do impacto no ombro do que outras, e não é sorte ou azar. Profissões que exigem trabalho com os braços acima da cabeça — como pintores, carpinteiros, professores de escola que escrevem no quadro branco por horas — colocam o tendão supraespinhal em compressão constante. O mesmo vale para praticantes de natação, vôlei, tênis e outros esportes de membro superior.
A postura também tem um papel central aqui. Pessoas que passam o dia curvadas sobre o computador, com os ombros caídos para frente e a cabeça projetada além do eixo do corpo, alteram a biomecânica da escápula. Essa alteração empurra o acrômio para uma posição que reduz o espaço subacromial mesmo em repouso. Se você trabalha assim por 8 horas por dia e depois tenta dormir de lado, o ombro já chega sobrecarregado para a cama.
Além disso, o desequilíbrio muscular entre a musculatura anterior (peitoral maior, peitoral menor) e posterior (rombóides, trapézio inferior, manguito rotador) também contribui muito. Quando a musculatura anterior é mais forte e encurtada, ela puxa os ombros para frente e para dentro, o que também comprime o espaço subacromial. Pessoas sedentárias e pessoas que treinam muito o peito sem equilibrar com exercícios de rotação externa entram nessa categoria.
Por que a dor piora ao dormir de lado
Se existe uma queixa que eu ouço em quase todas as consultas de ombro, é essa: “Minha fisioterapeuta, a dor é insuportável de noite. De dia eu até consigo trabalhar, mas à noite não tem como.” E faz todo sentido. Existem mecanismos específicos que explicam por que a síndrome do impacto no ombro piora quando você deita de lado, e entender esses mecanismos já ajuda a tomar decisões mais inteligentes na hora de dormir.
A dor noturna no ombro não é aleatória. Ela segue uma lógica biomecânica e fisiológica que, uma vez compreendida, te dá ferramentas concretas para reduzir o desconforto. Não é preciso conviver com essa situação como se fosse inevitável. Pequenas mudanças na posição de dormir e no manejo do ombro já produzem resultados perceptíveis em poucos dias.
O primeiro passo é entender que a posição deitada de lado não é um problema em si. O problema é a combinação entre a inflamação já instalada no ombro e a compressão adicional gerada pelo peso do corpo sobre a articulação. É essa soma que provoca a dor intensa que te acorda no meio da noite.
O que acontece com o ombro quando você deita
Quando você está de pé ou sentado, os músculos do ombro estão ativos o tempo todo. Eles criam uma espécie de suspensão dinâmica que mantém a cabeça do úmero centralizada na cavidade glenoidal. Essa centralização reduz naturalmente a compressão sobre o manguito rotador e a bursa. É o tônus muscular ativo que protege o espaço subacromial durante o dia.
Quando você deita, tudo muda. Os músculos relaxam completamente. A suspensão dinâmica some. E aí a cabeça do úmero fica livre para pressionar as estruturas ao redor sem a proteção muscular que existia antes. Se você deita sobre o ombro afetado, adiciona ainda o peso do seu tronco sobre essa articulação já sensível. Estudos mostram que 67% das pessoas com dor no ombro dormem do mesmo lado que sentem a dor, criando um ciclo de compressão noturna repetida .
Mesmo quem não deita sobre o ombro afetado pode ter dor ao dormir do lado oposto. Nesse caso, o braço do lado afetado fica pendurado na frente do corpo sem apoio, o que gera tração nos tendões inflamados. O ombro acaba sendo puxado para frente pela gravidade, e esse estresse na posição mais vulnerável provoca a dor mesmo sem contato direto com a superfície da cama.
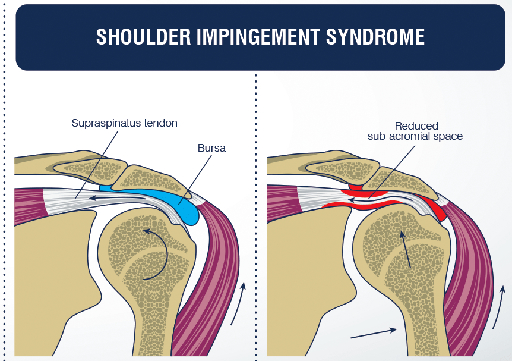
A pressão sobre o manguito rotador e a bursa
O tendão supraespinhal, que é o mais comprometido na síndrome do impacto, fica exatamente entre a cabeça do úmero e o acrômio. Na posição lateral, o peso do corpo comprime diretamente esse espaço. A bursa subacromial, que em condições normais seria uma bolsa de fluido macia e deslizante, quando inflamada vira um tecido espessado e sensível. Qualquer pressão sobre ela gera dor intensa.
A posição lateral também altera o alinhamento da articulação gleno-umeral. Com o corpo apoiado sobre o ombro, o úmero pode migrar levemente para cima e para frente dentro da cavidade, o que aumenta ainda mais a compressão no espaço subacromial. Esse deslocamento sutil, que durante o dia seria corrigido pelos músculos em milissegundos, à noite permanece sem correção porque você está dormindo.
O processo inflamatório também tem um componente vascular que piora à noite. Com a pessoa deitada, a circulação local cai — especialmente quando há pressão direta sobre o ombro. A redução do fluxo sanguíneo prejudica a nutrição dos tendões, que já são naturalmente mal vascularizados. A combinação de compressão mecânica com déficit circulatório cria um ambiente muito propício para a dor e para a lesão progressiva do tecido tendíneo .
Por que a dor noturna parece mais intensa do que a diurna
Sleeping positions for shoulder impingement
Há uma razão fisiológica para a dor parecer pior à noite, e ela vai além da posição de dormir. Durante o dia, você está em movimento. O movimento constante do ombro, mesmo sendo doloroso, mantém a circulação local ativa e impede o acúmulo de substâncias inflamatórias nos tecidos. À noite, com o ombro estático e comprimido, essas substâncias se acumulam e a pressão intratissular aumenta .
Além disso, de noite não existe distração. Durante o dia você está focado no trabalho, nas tarefas, nas conversas. O sistema nervoso tem muito mais para processar, e a dor acaba sendo suprimida parcialmente pelo contexto. No silêncio da madrugada, com o cérebro em repouso e sem estímulos competindo com a dor, o sinal nociceptivo chega com muito mais intensidade.
Tem também a questão hormonal. Os níveis de cortisol — um hormônio com efeito anti-inflamatório natural — são mais baixos à noite. Isso significa que o processo inflamatório instalado no ombro encontra menos resistência fisiológica durante o sono. O resultado é uma dor mais intensa e muitas vezes acompanhada de rigidez matinal, aquela sensação de que o ombro “endureceu” durante a noite.
Como identificar e diagnosticar a síndrome
Saber diferenciar a síndrome do impacto de outras condições do ombro é fundamental para não perder tempo com tratamentos equivocados. Cada patologia tem um perfil de dor, um momento de piora e um padrão de limitação funcional próprios. A síndrome do impacto tem características bastante específicas que, uma vez conhecidas, facilitam muito o reconhecimento precoce.
O diagnóstico correto muda tudo. Já atendi pacientes que passaram meses fazendo fisioterapia para uma suspeita de ombro congelado quando na verdade tinham impacto, e vice-versa. O tratamento de uma condição é diferente do tratamento da outra, e começar pelo diagnóstico certo poupa tempo, dinheiro e sofrimento desnecessário .
A boa notícia é que a síndrome do impacto no ombro tem um conjunto de testes clínicos confiáveis que o fisioterapeuta consegue aplicar na primeira consulta. Você não precisa esperar por semanas de exames para começar a entender o que está acontecendo com o seu ombro.
Os sinais que o seu ombro está mandando
O sintoma mais clássico da síndrome do impacto no ombro é a dor no arco de movimento entre 60 e 120 graus de elevação do braço — o chamado arco doloroso. Você consegue subir o braço até um certo ponto, sente a dor chegando, passa por ela, e a dor some quando o braço está completamente acima da cabeça. É esse padrão específico que distingue o impacto de outras condições do ombro.
A dor costuma se localizar na parte lateral e anterior do ombro, podendo irradiar para o meio do braço. Diferente de uma dor cervical, que irradia para o pescoço e pode causar formigamento na mão, a dor do impacto raramente vai além do cotovelo. Ela também não produz formigamento nem dormência, o que ajuda a diferenciá-la de um problema neurológico .
Outros sinais bastante comuns incluem dificuldade para colocar o cinto de segurança, para pegar objetos em prateleiras acima da cabeça, para escovar os dentes com o braço levantado e — claro — para dormir do lado afetado. Fraqueza no ombro também aparece, especialmente na rotação externa do braço, quando você tenta abrir uma porta ou girar a chave na fechadura.
Como o fisioterapeuta avalia o seu caso
Numa avaliação completa de ombro, o fisioterapeuta vai muito além de perguntar onde dói. A primeira parte da avaliação envolve entender o contexto: qual é a sua profissão, que atividades físicas você pratica, em que posição você costuma dormir, quanto tempo faz que a dor existe, se ela é constante ou só em certos movimentos. Essas informações constroem um mapa do seu histórico que orienta toda a investigação.
Em seguida vêm os testes ortopédicos específicos. O teste de Neer e o teste de Hawkins-Kennedy são os mais utilizados para identificar o impacto subacromial. O Neer avalia se a elevação passiva do braço com o ombro em rotação interna reproduz a dor. O Hawkins-Kennedy testa a compressão ao posicionar o ombro a 90 graus de flexão e aplicar uma rotação interna forçada . Se esses dois testes são positivos, as chances de impacto são altas.
A avaliação postural e a análise do movimento escapular completam o raciocínio clínico. O fisioterapeuta vai observar como a sua escápula se move quando você levanta o braço, se ela “asa” (borda medial se afasta do tórax), se há assimetria entre os dois lados, qual é a sua postura habitual de cabeça e pescoço. Tudo isso informa sobre os desequilíbrios musculares que estão alimentando a síndrome.
Exames de imagem e testes clínicos
O raio-X é geralmente o primeiro exame solicitado, e seu papel principal é descartar outras condições — como calcificações tendíneas, artrite glenoumeral ou alterações ósseas no acrômio. Ele não mostra os tendões nem a bursa, mas já traz informações importantes sobre o espaço subacromial e o alinhamento ósseo. Um espaço subacromial menor que 6 milímetros é um achado relevante para a síndrome do impacto.
A ultrassonografia é um exame muito útil para avaliar os tendões do manguito rotador em tempo real. O profissional consegue identificar espessamento da bursa, tendinopatia, calcificações e até rupturas parciais dos tendões. A vantagem do ultrassom é que ele pode ser feito com o ombro em movimento, o que permite avaliar o comportamento das estruturas durante a elevação do braço.
A ressonância magnética entra em campo quando existe suspeita de lesão mais grave — ruptura parcial ou total do manguito, lesão da cartilagem ou do lábio glenoidal. Ela tem uma resolução muito maior para os tecidos moles e permite uma avaliação detalhada do estado de cada tendão, do grau de retração muscular e da presença de edema ósseo . Em muitos casos, o diagnóstico clínico é suficiente para iniciar o tratamento, e a ressonância confirma ou refina o planejamento terapêutico.
O tratamento com fisioterapia passo a passo
O tratamento fisioterapêutico da síndrome do impacto no ombro é o mais eficiente disponível para a maioria dos casos. A literatura científica mostra de forma consistente que o tratamento conservador — fisioterapia + exercícios + modificação de atividades — é tão eficaz quanto a cirurgia na maioria dos pacientes, com menos riscos e tempo de recuperação menor. Isso não significa que a cirurgia nunca seja indicada, mas ela deve sempre ser a última opção, não a primeira.
O processo de reabilitação tem fases bem definidas. Não dá para pular etapas. Quem tenta ir diretamente para o fortalecimento sem antes controlar a inflamação vai sentir mais dor e vai atrasar a própria recuperação. Respeitar as fases é a chave para um resultado sólido e duradouro.
Cada caso é único. Dois pacientes com síndrome do impacto no ombro podem ter origens completamente diferentes para a mesma condição — um por desequilíbrio muscular, outro por alteração postural, um terceiro por sobrecarga esportiva. O plano de tratamento precisa ser individualizado para atacar a causa real, não só o sintoma.
A fase inicial — controle da dor e inflamação
A primeira fase do tratamento tem um objetivo claro: reduzir a dor e a inflamação o suficiente para que você consiga executar os exercícios terapêuticos sem piora. Nessa etapa, o fisioterapeuta usa recursos como gelo, eletroterapia (TENS, ultrassom terapêutico), mobilizações articulares suaves e técnicas manuais para descomprimir o espaço subacromial. O objetivo não é curar o problema nessa fase — é preparar o terreno.
A modificação de atividades também começa aqui. Isso não significa parar de viver — significa identificar quais movimentos estão mantendo a inflamação ativa e ajustar temporariamente a forma de executá-los. Se você trabalha digitando com os ombros projetados para frente, por exemplo, uma simples regulagem da cadeira e do monitor já reduz a carga sobre o espaço subacromial significativamente. Pequenas adaptações, grande impacto.
O uso de anti-inflamatórios pode ser necessário nessa fase, sempre com orientação médica. Em casos de inflamação aguda intensa, uma infiltração de corticosteroide no espaço subacromial pode ser indicada para acelerar a redução da dor e permitir um trabalho fisioterapêutico mais efetivo logo no início do tratamento. A infiltração não é o tratamento — ela é um facilitador para que o tratamento real, que são os exercícios, possa começar mais cedo.
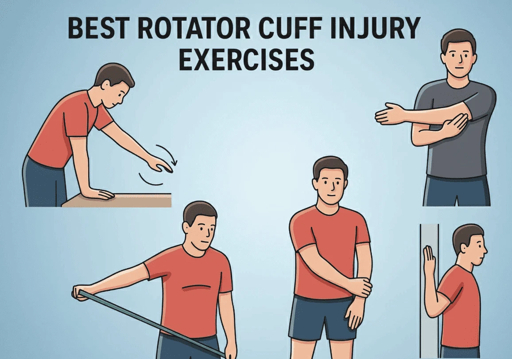
Fortalecimento do manguito rotador e estabilizadores escapulares
Quando a dor está sob controle, começa a fase mais importante da reabilitação: o fortalecimento. O foco principal recai sobre os rotadores externos do ombro (infraespinhal e redondo menor) e sobre os estabilizadores da escápula (trapézio médio e inferior, serrátil anterior, rombóides). É o fortalecimento desses músculos que vai criar espaço subacromial suficiente para que o manguito passe sem ser comprimido.
Os exercícios de rotação externa com resistência elástica são os mais prescritos nessa fase. Você posiciona o cotovelo a 90 graus junto ao corpo e gira o antebraço para fora contra uma resistência. Parece simples, mas esse movimento ativa exatamente os músculos que mais faltam nas pessoas com síndrome do impacto. A resistência vai sendo aumentada progressivamente ao longo das semanas conforme o tendão se adapta e a força aumenta.
Os exercícios de estabilização escapular — como o “W” com elástico, as retrações escapulares e o serrátil anterior em posição de prancheta — completam o programa. Escápula bem posicionada significa mais espaço subacromial disponível. Quando o ângulo inferior da escápula se inclina para fora (tilt posterior) durante a elevação do braço, o acrômio sobe junto e libera passagem para o manguito. É esse mecanismo que você está treinando nesses exercícios.
Reeducação postural e retorno seguro às atividades
A última fase do tratamento conecta o ganho de força com a função real. De nada adianta ter um manguito mais forte se você continua fazendo as mesmas atividades que causaram o problema com a mesma mecânica de movimento ruim. Aqui o fisioterapeuta trabalha a reeducação postural — especialmente a posição da cabeça, do pescoço e dos ombros durante as atividades que você mais realiza.
O retorno às atividades esportivas ou ao trabalho físico exigente deve ser gradual e monitorado. Atletas precisam revisitar a técnica dos movimentos que mais sobrecarregam o ombro — o crawl na natação, o serviço no tênis, o ataque no vôlei. Em cada um desses gestos existem ajustes biomecânicos que reduzem o impacto subacromial sem prejudicar a performance.
A reeducação também inclui o comportamento durante o sono. O fisioterapeuta vai orientar sobre posições de dormir, uso de travesseiros de apoio e estratégias para reduzir a compressão noturna — porque de nada adianta trabalhar o dia inteiro na clínica se à noite o ombro passa horas em posição de compressão. O sono é parte do tratamento.
Como dormir melhor e prevenir a piora
Dormir bem com síndrome do impacto no ombro não é impossível. Requer algumas adaptações, sim, mas depois de entender a lógica por trás das posições, você vai conseguir encontrar um arranjo que funciona para o seu corpo. O sono de qualidade também tem papel direto na recuperação — é durante o sono profundo que ocorre a maior parte da regeneração tecidual, incluindo dos tendões .
Essa parte do tratamento costuma ser subestimada, tanto pelos pacientes quanto por alguns profissionais. O paciente faz fisioterapia de manhã e passa a noite inteira comprimindo o ombro inflamado. É como duas passos à frente, um passo atrás. Ajustar o sono é parte fundamental do protocolo de recuperação.
Além das posições de dormir, existem hábitos do dia a dia que alimentam a síndrome do impacto sem que a pessoa perceba. Identificar esses hábitos e ajustá-los gradualmente acelera muito a recuperação e reduz a chance de recaída depois que o tratamento formal termina.
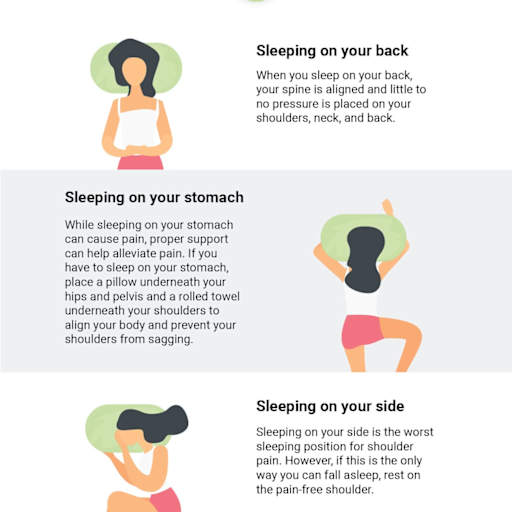
As melhores posições para dormir com dor no ombro
A posição ideal para quem tem síndrome do impacto no ombro é de costas, com os braços apoiados ao lado do corpo ou sobre o abdômen. Essa posição elimina completamente a compressão sobre o ombro afetado e distribui o peso do corpo de forma simétrica. Um travesseiro pequeno sob o joelho ajuda a manter a coluna lombar em posição neutra e torna o decúbito dorsal mais confortável.
Se você não consegue dormir de costas, a segunda melhor opção é deitar do lado saudável — o lado que não dói. Nesse caso, o ombro afetado fica para cima, o que já é muito melhor do que ficar embaixo. Para evitar que o ombro afetado “caia” para frente durante o sono, coloque um travesseiro alongado na frente do seu tronco e apoie o braço afetado sobre ele. Isso mantém o ombro em posição neutra e evita a compressão por tração .
O que definitivamente não funciona — e piora muito o quadro — é dormir sobre o ombro afetado. Eu sei que o hábito é difícil de mudar, especialmente se você já dorme assim há anos. Mas uma estratégia que funciona bem é colocar um travesseiro atrás das costas para criar uma barreira física que dificulta a virada para o lado afetado durante o sono. Com uma ou duas semanas de adaptação, o novo hábito se consolida.
Hábitos do dia a dia que agravam o impacto
Carregar bolsas pesadas no ombro afetado é um dos grandes vilões que pouca gente percebe. O peso da bolsa puxa o ombro para baixo, e para compensar, o trapézio superior entra em hiperatividade — o que levanta o acrômio e estreita ainda mais o espaço subacromial. Se você usa bolsa, mude para o outro lado durante o tratamento, ou prefira mochilas com duas alças.
O uso excessivo do telefone com o braço estendido para cima ou para os lados também agrava o impacto. Ficar com o braço levantado para segurar o celular durante uma videochamada, por exemplo, mantém os tendões sob carga no arco mais compressivo. Olhar para baixo para o celular — o “pescoço de texto” — por sua vez projeta a cabeça para frente, o que altera toda a cadeia postural e sobrecarrega os ombros.
Atividades domésticas como estender roupas, pegar objetos em prateleiras altas, limpar janelas e pintar paredes são especialmente problemáticas durante o período inflamado. Não é preciso parar de fazer tudo, mas executar essas tarefas com o braço sempre abaixo da linha do ombro, em pequenas quantidades e com pausas regulares, já reduz significativamente a sobrecarga sobre o manguito .
Estratégias de prevenção para o longo prazo
Prevenir a recorrência da síndrome do impacto no ombro passa por manter a musculatura do manguito rotador e dos estabilizadores escapulares treinada de forma consistente. Não é preciso fazer academia todos os dias — dois ou três treinos por semana com exercícios específicos de ombro já são suficientes para manter o espaço subacromial adequado e a biomecânica articular saudável.
A consciência postural precisa virar um hábito automático. Isso significa ajustar o ambiente de trabalho para reduzir a demanda sobre o ombro — monitor na altura dos olhos, cadeira regulada corretamente, teclado posicionado para que os ombros fiquem relaxados. Quem trabalha em pé precisa atentar para a altura das superfícies de trabalho e evitar posições com os braços acima do ombro por períodos prolongados.
Por fim, ouvir o seu corpo é a melhor ferramenta de prevenção que existe. A síndrome do impacto no ombro raramente aparece do nada. Ela manda sinais antes — uma discreta dor ao levantar o braço, um desconforto ao dormir que vai se intensificando, uma leve fraqueza que você começa a perceber. Quando esses sinais aparecem, o momento de agir é agora, não daqui a seis meses. Procure um fisioterapeuta cedo. O tratamento precoce é sempre mais rápido, mais barato e menos doloroso.
Exercícios para Fixar o Aprendizado
Exercício 1 — Rotação Externa com Elástico (Fortalecimento do Manguito Rotador)
Como executar:
Fique de pé com o cotovelo do lado afetado dobrado a 90 graus e colado ao tronco. Segure um elástico de resistência leve na mão. Sem mover o ombro nem o cotovelo, gire o antebraço para fora — como se estivesse abrindo uma porta — até onde conseguir sem dor. Volte lentamente à posição inicial. Faça 3 séries de 15 repetições, uma vez por dia.
Pontos de atenção:
O cotovelo deve permanecer junto ao tronco durante todo o movimento. Se ele sair, você está compensando com o trapézio em vez de ativar o infraespinhal. A resistência do elástico deve ser leve o suficiente para não causar dor durante o exercício. A progressão é gradual — troque para um elástico mais resistente apenas quando conseguir completar as 3 séries sem dificuldade nem dor.
Resposta e justificativa:
Este exercício fortalece o infraespinhal e o redondo menor, que são os principais rotadores externos do ombro. Esses músculos são responsáveis por centralizar a cabeça do úmero na cavidade glenoidal durante os movimentos, criando mais espaço subacromial e reduzindo a compressão sobre o tendão supraespinhal. Estudos mostram que o fortalecimento dos rotadores externos é um dos componentes mais importantes do tratamento conservador da síndrome do impacto. Com 4 a 6 semanas de treino consistente, a maioria dos pacientes nota redução significativa da dor, especialmente a noturna.
Exercício 2 — Retração e Depressão Escapular (Estabilização da Escápula)
Como executar:
Sente-se em uma cadeira com a coluna ereta e os pés apoiados no chão. Sem mover os braços, aproxime as escápulas — como se você tentasse segurar um lápis entre elas — e ao mesmo tempo puxe-as suavemente para baixo, em direção aos bolsos da calça. Segure essa posição por 5 segundos. Relaxe completamente. Repita 10 vezes, 2 vezes por dia. Ao longo das semanas, aumente o tempo de sustentação para 10 e depois 15 segundos.
Pontos de atenção:
Não levante os ombros em direção às orelhas durante o exercício — isso ativaria o trapézio superior, que já costuma estar hiperativo em pessoas com síndrome do impacto. O movimento correto é para baixo e para dentro, não para cima. Faça o exercício em frente a um espelho no começo para verificar se os ombros estão descendo ou subindo.
Resposta e justificativa:
Este exercício ativa o trapézio médio e inferior e os rombóides, músculos que posicionam a escápula corretamente durante os movimentos do braço. Quando a escápula está bem posicionada, o acrômio se move para cima durante a elevação do braço, liberando passagem para o manguito rotador e reduzindo o impacto. É um exercício que pode ser feito em qualquer lugar — no trabalho, no carro, na fila do banco — e que tem efeito cumulativo muito significativo sobre a postura e a biomecânica do ombro ao longo do tempo. Em combinação com o exercício de rotação externa, ele forma a base de qualquer protocolo de reabilitação para síndrome do impacto no ombro.

“Olá! Sou a Dra. Fernanda. Sempre acreditei que a fisioterapia é a arte de devolver sorrisos através do movimento. Minha trajetória na área da saúde começou com um propósito claro: oferecer um atendimento onde o paciente é ouvido e compreendido em sua totalidade, não apenas em sua dor física.
Graduada pela Unicamp e com especialização em Fisioterapia, dedico meus dias a estudar e aplicar técnicas que unam conforto e resultado. Entendo que cada corpo tem seu tempo e cada reabilitação é uma jornada única.
No meu consultório, você encontrará uma profissional apaixonada pelo que faz, pronta para segurar na sua mão e guiar seu caminho rumo a uma vida com mais qualidade e liberdade.”