Sarcopenia é o nome dado à perda de massa muscular na terceira idade quando essa perda vem acompanhada de queda de força e piora da função física. Para quem atende ou convive com idosos, isso não aparece só no exame. Aparece no levantar mais demorado, na insegurança para subir um degrau, na mão que já não firma tão bem um saco de compras e no corpo que começa a evitar movimentos antes simples.
No consultório, eu costumo explicar isso de um jeito bem direto: músculo não serve apenas para deixar o corpo mais forte. Ele protege sua autonomia. É o músculo que ajuda você a sair da cama com segurança, levantar da cadeira, caminhar até o mercado, reagir a um tropeço e continuar dono da própria rotina. Quando ele diminui, a independência começa a pagar a conta.
A boa notícia é que sarcopenia não precisa ser tratada como um destino automático do envelhecimento. Existe prevenção, existe intervenção e existe muito resultado quando a gente combina exercício bem orientado, alimentação adequada, sono, regularidade e acompanhamento profissional. Neste artigo, vou te conduzir por esse tema como eu faria com um cliente em atendimento: com clareza, sem terrorismo e com foco no que realmente muda a vida prática.
1. Entendendo a sarcopenia além do nome técnico
Quando a palavra sarcopenia aparece, muita gente pensa em algo distante, médico demais, quase acadêmico. Só que na prática clínica ela é muito concreta. Estamos falando de uma condição muscular ligada ao envelhecimento, mas que também sofre influência forte do sedentarismo, da alimentação insuficiente, das doenças crônicas, das internações e do tempo excessivo sentado. O músculo vai perdendo qualidade, quantidade e resposta aos estímulos.
Esse detalhe da qualidade é importante. Nem sempre o problema é apenas o volume muscular. Às vezes a pessoa até mantém um peso corporal estável, mas perdeu força, velocidade, potência e confiança de movimento. Isso é algo que a fisioterapia enxerga cedo, porque o corpo passa a compensar. Você vê mais apoio nas mãos para levantar, mais inclinação do tronco, passadas mais curtas e um esforço muito maior para tarefas simples.
Por isso, sarcopenia não deve ser colocada na mesma gaveta do “isso é da idade”. Envelhecer traz mudanças biológicas esperadas, claro, mas perder função de forma acelerada merece atenção. Quanto mais cedo você identifica o quadro, mais espaço existe para frear a queda de desempenho e recuperar capacidade funcional.
1.1 O que é sarcopenia e por que ela importa na vida real
Os consensos atuais tratam a sarcopenia como uma doença muscular associada à redução de força, quantidade ou qualidade muscular e desempenho físico. Hoje, a força muscular ganhou um peso enorme nessa avaliação, porque ela costuma prever melhor desfechos ruins do que olhar só para a massa magra. Em outras palavras, não basta perguntar quanto músculo a pessoa tem. É preciso ver o quanto esse músculo ainda entrega no dia a dia.
Na rotina do idoso, isso importa porque a função vem antes da estética. Uma perda muscular importante aumenta o risco de quedas, dependência, hospitalizações e dificuldade para manter atividades básicas. Quando o paciente me diz que consegue andar, mas parou de carregar o neto, evita escadas ou precisa se impulsionar com as mãos para sair do sofá, eu já ligo o alerta. O corpo está avisando.
Outro ponto relevante é que sarcopenia não acontece só em pessoas muito magras. Ela pode aparecer também em quem tem sobrepeso ou obesidade, situação em que existe gordura em excesso e músculo insuficiente para sustentar o corpo com eficiência. Esse cenário costuma cansar mais, piorar a mobilidade e mascarar o problema por muito tempo.
1.2 O que muda no músculo com o avanço da idade
Com o passar dos anos, o músculo deixa de responder da mesma forma ao esforço, à proteína da alimentação e ao processo de recuperação. Parte disso acontece por alterações hormonais, por menor sensibilidade anabólica e por mudanças nas fibras musculares, especialmente nas fibras rápidas, aquelas que ajudam você a reagir depressa, subir um degrau com potência e evitar uma queda. O corpo fica mais lento para construir e mais fácil de perder.
Também ocorre uma mudança no diálogo entre nervo e músculo. A ativação neuromuscular perde eficiência, o que explica por que algumas pessoas relatam a sensação de que a perna está “fraca” mesmo antes de perceberem grande emagrecimento. O comando chega pior, o movimento sai pior e a tarefa passa a exigir mais energia. É aí que surge a lentidão, a hesitação e a sensação de esforço desproporcional.
Se a isso você soma longos períodos sentado, baixa ingestão proteica, noites ruins de sono e alguma doença crônica, o processo acelera. Eu vejo muito isso depois de viroses, cirurgias, quadros respiratórios ou internações curtas. O idoso passa quinze dias mais parado e, quando tenta retomar, percebe que perdeu muito mais do que imaginava.Como o músculo muda com a idadeA ideia central não é só perder volume. O músculo também perde potência e resposta.Músculo com boa reservaMúsculo com sarcopeniaMais forçaMais potência para reagirMenor resposta ao estímuloMais fadiga e lentidão

Figura 1. Mudanças no músculo com o envelhecimento e a sarcopenia
1.3 Quem tem mais risco de desenvolver sarcopenia
O risco aumenta em pessoas sedentárias, em quem passa muito tempo sentado, em idosos que comem pouco ao longo do dia e em quem vive pulando refeições ricas em proteína. Também entra nesse grupo quem convive com diabetes, insuficiência cardíaca, doença pulmonar, osteoartrite, depressão, dor crônica e outras condições que reduzem movimento, apetite ou recuperação muscular. O corpo sempre responde ao contexto em que está inserido.
Há ainda um perfil que costuma ser subestimado: o idoso que se movimenta pouco por medo. Medo de cair, medo de sentir dor, medo de piorar uma articulação. Esse medo faz a pessoa se poupar demais, e a poupança excessiva cobra caro. Menos movimento vira menos força. Menos força vira mais insegurança. E esse ciclo vai se fechando sem que a família perceba logo no começo.
Outro grupo vulnerável é o de quem teve perda de peso recente sem planejamento. Nem sempre esse emagrecimento é uma boa notícia na terceira idade. Em muitos casos, a balança desce junto com a massa magra. Quando isso acontece, o idoso pode ficar menor no espelho, mas mais frágil na função.
2. Como a perda muscular aparece no cotidiano do idoso
Na maior parte das vezes, a sarcopenia não chega fazendo barulho. Ela chega em silêncio, por meio de pequenas concessões. A pessoa deixa de subir dois lances de escada e prefere o elevador. Para de caminhar no quarteirão porque “anda sem graça”. Pede ajuda para carregar compras leves. Vai se adaptando sem perceber que aquilo já é uma redução de função.
Esse é um ponto que eu sempre converso com familiares. O idoso nem sempre vai dizer “estou perdendo massa muscular”. Ele fala em cansaço, fraqueza, desequilíbrio, dor na perna, joelho inseguro ou medo de cair. Quem observa de fora precisa notar as mudanças de comportamento motor. Às vezes a pista mais clara é uma tarefa que foi abandonada.
Quando olhamos para a vida diária, a sarcopenia não afeta só o deslocamento. Ela mexe no banho, no vestir, no cozinhar, no levantar da cama, no sentar e levantar do vaso sanitário, no carregar objetos e até na disposição para socializar. O corpo mais fraco reduz o raio de vida da pessoa.
2.1 Sinais iniciais que costumam passar despercebidos
Os primeiros sinais costumam ser muito funcionais. Levantar da cadeira fica mais demorado. Subir escadas exige puxar no corrimão. A caminhada perde ritmo. A pessoa precisa de uma pausa a mais no meio da tarefa. Em alguns casos, o idoso para de agachar para pegar algo no chão e passa a pedir ajuda. Não porque desaprendeu, mas porque o esforço ficou alto demais para a reserva muscular disponível.
Na fisioterapia, um sinal que chama atenção é a necessidade de compensação. O tronco se inclina muito à frente para levantar. As mãos entram toda hora para empurrar o corpo. O passo encurta. O pé arrasta. Nada disso precisa estar associado a dor importante. Às vezes é apenas um corpo tentando continuar funcional com menos potência muscular.
Outro detalhe clássico é a fadiga em atividades banais. A pessoa toma banho e já quer sentar. Caminha um pouco e sente as pernas “pesadas”. Fica mais lenta no fim do dia. Isso não deve ser tratado como preguiça ou falta de vontade. Muitas vezes, é um marcador de que a musculatura já perdeu eficiência para sustentar a rotina.
2.2 O impacto na autonomia, no equilíbrio e nas quedas
Quando a força cai, o equilíbrio sofre junto. Não porque equilíbrio seja só força, mas porque você precisa de força para reagir rápido, corrigir o corpo e recuperar o centro de massa. Um tropeço pequeno, que antes seria corrigido sem drama, passa a ser uma ameaça real. É por isso que sarcopenia e risco de quedas andam tão próximos.
Com menos músculo e menos potência, o idoso também perde margem de segurança. Ele pode até continuar andando, mas com menor reserva para lidar com imprevistos. Piso molhado, mudança brusca de direção, uma sacola numa mão, um tapete fora do lugar. O problema não está só no movimento planejado, e sim na capacidade de resposta quando o ambiente muda de repente.
A autonomia também encolhe de forma emocional. Quando o corpo não responde, a confiança despenca. A pessoa sai menos, evita viagens curtas, reduz visitas e vai montando uma rotina menor. Essa restrição social costuma piorar o quadro, porque menos vida ativa significa menos estímulo muscular e menos chance de manter independência.
2.3 Quando procurar avaliação profissional
Eu recomendo avaliação quando você percebe queda de desempenho sem explicação simples. Isso inclui dificuldade nova para levantar da cadeira, subir escadas, caminhar em ritmo habitual, manter equilíbrio parado ou carregar objetos leves. Se houve queda recente, perda de peso não planejada, internação, cirurgia ou repouso prolongado, essa avaliação fica ainda mais importante.
Também vale investigar quando existe sensação persistente de fraqueza, mesmo sem dor intensa. Muita gente espera a limitação ficar grande para procurar ajuda, e aí o tratamento fica mais demorado. O ideal é agir na fase em que o idoso ainda consegue fazer bastante coisa, mas já sente que está pagando um preço maior por cada tarefa.
Na prática, quanto antes você mede função, mais cedo consegue intervir com exercício, ajustes de rotina e suporte nutricional. E isso muda o jogo. Porque recuperar um pouco de força de alguém que ainda anda, sobe degraus e mora de forma independente é muito diferente de tentar reconstruir tudo depois de uma queda com fratura ou de uma longa imobilização.
3. Como a fisioterapia avalia a sarcopenia
Uma boa avaliação de sarcopenia não se resume a olhar exame ou apertar um dinamômetro. Ela começa na escuta. Eu quero entender como você vive, o que deixou de fazer, onde sente insegurança, quanto tempo passa sentado, como está seu apetite, como está seu sono e quais doenças vêm concorrendo com a sua energia. O músculo não perde sozinho. Ele perde dentro de uma história.
Depois vem a observação do movimento. A forma como você senta, levanta, anda, gira, sobe um degrau e transfere peso diz muito. Às vezes o número ainda nem saiu, mas o corpo já mostrou que está economizando potência. Nessa hora, a fisioterapia tem um olhar muito rico, porque não ficamos presos só no diagnóstico. Nós já enxergamos a estratégia de tratamento enquanto avaliamos.
Por fim, a avaliação ganha precisão com testes de força, desempenho e, quando necessário, exames que estimam massa muscular. A soma dessas etapas ajuda a diferenciar um descondicionamento temporário de um quadro mais consistente de sarcopenia. Isso é o que permite montar um plano que faça sentido para a rotina real do paciente.
3.1 Triagem com perguntas e rotina funcional
Na triagem, eu pergunto sobre tarefas muito específicas. Você consegue subir um lance de escada sem precisar parar. Consegue sair da cadeira sem usar as mãos. Já caiu nos últimos meses. Tem dificuldade para caminhar em locais públicos. Essas perguntas parecem simples, mas elas se conectam a instrumentos de rastreio como o SARC-F, usado para identificar pessoas com maior probabilidade de sarcopenia.
Também investigo a rotina com detalhes. Quantas refeições por dia. Há proteína no café da manhã ou só café com pão. Quanto tempo você passa sentado. Você ainda faz compras, arruma a casa, passeia, cozinha. Houve mudança recente de peso, internação, doença respiratória ou luto. Tudo isso interfere na musculatura, e ignorar esse pano de fundo deixa a avaliação rasa demais.
Esse momento é valioso porque ele cria um retrato funcional. Não basta dizer que a força está baixa. Eu preciso saber onde essa força baixa está aparecendo. É no banho. Na caminhada. No medo de atravessar a rua. Quanto mais concreto fica o problema, mais objetiva fica a meta de tratamento.
3.2 Testes de força e desempenho que fazem diferença
Entre os testes mais usados estão a força de preensão palmar, o teste de sentar e levantar da cadeira e medidas de velocidade de marcha. Eles ajudam porque traduzem algo muito clínico: a capacidade de gerar força útil. O consenso europeu mais recente prioriza justamente a força muscular como porta de entrada para suspeita de sarcopenia, e isso conversa muito com o que vemos no consultório.
O teste de sentar e levantar é especialmente didático. Ele mostra potência de membros inferiores, coordenação e autonomia funcional de um jeito muito palpável. Quando o idoso faz a tarefa devagar, com grande inclinação do tronco e uso excessivo das mãos, eu não preciso esperar meses para entender que a musculatura de base está precisando de trabalho sério. O corpo deixa pistas claras.
A velocidade da marcha também ajuda muito, porque caminhar não é só deslocar o corpo para a frente. Caminhar exige integração entre força, equilíbrio, confiança e capacidade cardiorrespiratória. Uma marcha lenta, insegura ou muito cautelosa costuma ser um marcador de que a função já está sofrendo, mesmo quando a pessoa insiste em dizer que está “normal para a idade”.
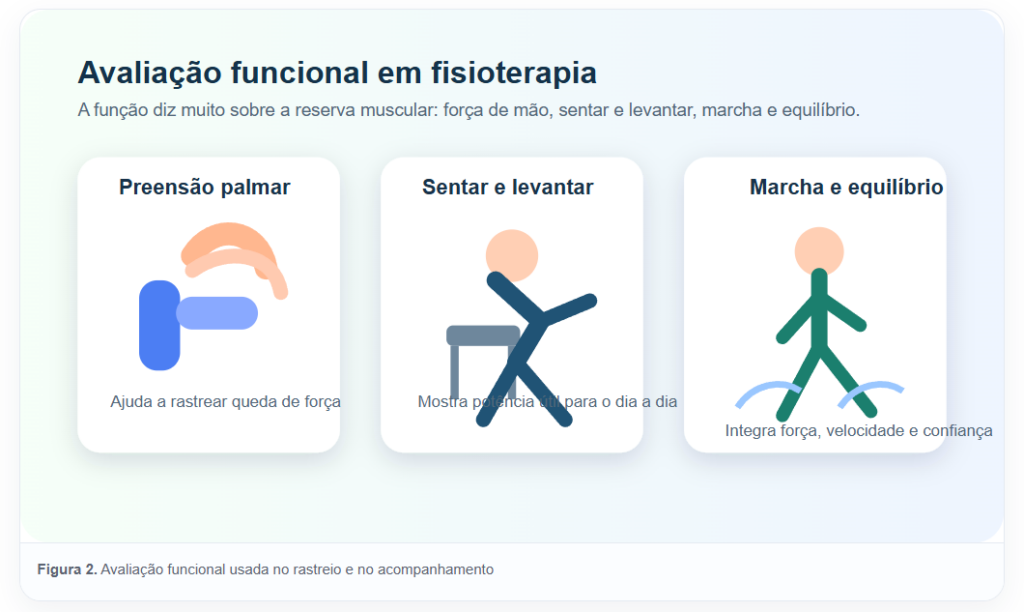
Figura 2. Avaliação funcional usada no rastreio e no acompanhamento
3.3 Exames que ajudam a confirmar e graduar o quadro
Quando existe necessidade de confirmar o diagnóstico ou de medir massa muscular com mais objetividade, entram recursos como bioimpedância, densitometria corporal e, em alguns contextos, métodos de imagem. Esses exames ajudam a enxergar quantidade e, em parte, qualidade muscular. Mas eu gosto de reforçar uma coisa para o paciente: exame bom não invalida função ruim. Se o corpo já está limitado, o tratamento não deve esperar perfeição no laudo.
O raciocínio atual costuma seguir uma lógica progressiva. Primeiro você rastreia casos, depois verifica força, então confirma com medida de massa muscular e avalia gravidade pela performance física. Essa mudança foi importante porque aproximou o diagnóstico da prática real. Ficou menos dependente de laboratório e mais conectado ao que a pessoa consegue fazer.
Na prática interdisciplinar, esses dados ficam ainda mais úteis quando conversam com a avaliação médica e nutricional. O fisioterapeuta enxerga movimento, o médico investiga causas associadas e o nutricionista ajusta ingestão e estratégia alimentar. Quando esse trio trabalha alinhado, o tratamento deixa de ser genérico e ganha precisão.
4. O que realmente funciona no tratamento da sarcopenia
Quando alguém me pergunta qual é o melhor tratamento para sarcopenia, eu respondo sem rodeio: o centro do tratamento é exercício resistido bem prescrito. Não existe atalho melhor do que fazer o músculo voltar a receber estímulo de força. O corpo precisa de motivo para manter tecido muscular. Se não há desafio, ele economiza justamente o que você mais precisa preservar.
Só que exercício sozinho não resolve tudo. Músculo precisa de matéria-prima, energia, descanso e regularidade. Então o tratamento bom é aquele que combina treino, ingestão proteica suficiente, controle das doenças associadas e uma rotina sustentável. Sustentável é a palavra-chave. O melhor plano não é o mais bonito no papel. É o que o idoso consegue manter sem medo e sem exaustão.
Também vale ajustar expectativa. Em sarcopenia, o progresso mais valioso nem sempre aparece primeiro na balança ou no espelho. Muitas vezes ele surge quando o paciente volta a levantar sem apoio, sobe um lance de escada com menos pausa, carrega a própria bolsa ou caminha com mais firmeza. Isso é recuperação real.
4.1 Exercício resistido como base da recuperação
O treinamento resistido é o tipo de exercício que mais conversa com a necessidade da sarcopenia. Ele pode ser feito com peso do corpo, elásticos, halteres, máquinas ou combinações simples em casa, desde que exista progressão. Sentar e levantar da cadeira, agachar em amplitude segura, fazer remadas com faixa, trabalhar panturrilhas e fortalecer quadris são exemplos clássicos que funcionam muito bem quando bem dosados.
Em geral, os guias de atividade física para idosos recomendam trabalho de fortalecimento em dois ou mais dias por semana, envolvendo os principais grupos musculares, além de atividade aeróbica e treino de equilíbrio. Materiais de referência para idosos também destacam que um a três sets de oito a doze repetições podem ser efetivos, com atenção à recuperação entre sessões.
Na clínica, eu adapto isso ao ponto de partida real. Se o idoso está muito fraco, começo com movimentos assistidos, menor amplitude, pausas maiores e foco em qualidade. A regra não é sofrer. A regra é estimular com segurança. Depois, pouco a pouco, aumentamos dificuldade, carga, controle e confiança. Essa progressão é o que devolve função.
4.2 Proteína, energia e suplementação sem modismo
Do ponto de vista nutricional, a literatura recomenda que idosos saudáveis consumam em média pelo menos 1,0 a 1,2 g de proteína por quilo de peso por dia, podendo precisar de mais em situações de exercício regular, sarcopenia ou doença, sempre com avaliação individual. Isso não é detalhe. Sem proteína suficiente, o músculo recebe estímulo do treino, mas falta tijolo para reconstruir.
Na rotina, isso costuma significar distribuir proteína ao longo do dia em vez de concentrar tudo no almoço. Eu costumo orientar o paciente a olhar para café da manhã, almoço e jantar como oportunidades terapêuticas. Ovos, iogurte, leite, queijos magros, feijão, lentilha, frango, peixe, carnes e tofu são opções simples. Quando a alimentação não dá conta, a suplementação pode entrar, mas precisa de critério.
A evidência mais consistente mostra que proteína combinada com exercício resistido tende a melhorar massa muscular e força, embora nem todos os desfechos de desempenho físico avancem na mesma velocidade. Em outras palavras, suplemento sozinho raramente faz milagre. Ele funciona melhor como parceiro de treino, e não como substituto dele.
4.3 Sono, doenças crônicas e consistência do plano
Tem um pedaço do tratamento que muita gente negligencia: recuperação. Sono fragmentado, dor mal controlada, glicemia desregulada, inflamação persistente, sintomas depressivos e uso inadequado de medicações podem reduzir apetite, disposição e resposta ao exercício. Às vezes o idoso treina com boa vontade, mas o restante do contexto continua puxando o corpo para trás.
Por isso, tratar sarcopenia exige olhar sistêmico. É preciso ajustar o que drena energia e o que limita adesão. Um paciente com artrose importante talvez precise primeiro controlar a dor para conseguir fortalecer. Outro, com medo de cair, vai responder melhor se o treino começar com tarefas muito seguras e com apoio. Um terceiro, que quase não come pela manhã, pode precisar de intervenção nutricional logo no início.
E existe ainda a regularidade. Músculo responde a repetição de estímulo, não a empolgação de uma semana. Eu sempre digo ao paciente que consistência vence intensidade mal planejada. Fazer o básico três meses seguidos muda mais do que treinar pesado por dez dias e abandonar por desconforto ou medo.
5. Como prevenir a sarcopenia e preservar independência
Prevenção de sarcopenia não começa quando o problema está grave. Ela começa quando você decide proteger função antes da grande perda aparecer. Isso vale para idosos ativos, para quem saiu de uma internação, para quem está retomando a rotina depois de um luto e até para quem nunca gostou de academia. O foco não é performance esportiva. É manter uma vida prática mais segura e mais livre.
Eu gosto de trabalhar prevenção com metas palpáveis. Caminhar com mais firmeza, levantar da cadeira sem impulso, carregar compras, manter equilíbrio ao vestir uma roupa, subir escadas sem medo. Quando a prevenção é traduzida em autonomia, a adesão melhora muito. O idoso entende por que está fazendo aquilo e passa a enxergar benefício concreto.
Também ajuda muito sair da lógica do tudo ou nada. Você não precisa de uma rotina perfeita para proteger seu músculo. Precisa de uma rotina possível, repetida e progressiva. O corpo responde bem à constância, principalmente na terceira idade.
5.1 Uma rotina semanal segura e possível
Uma semana funcional para prevenção costuma combinar fortalecimento, caminhada e treino de equilíbrio. Na prática, isso pode significar dois ou três dias de exercícios resistidos, caminhadas em ritmo confortável na maior parte dos dias e três momentos curtos dedicados ao equilíbrio, como apoio unipodal com segurança, transferências de peso e treino de levantar e sentar. A base internacional de atividade física para idosos segue essa linha.
Se você está começando do zero, vale reduzir a ambição e aumentar a chance de continuar. Dez a quinze minutos bem feitos contam. O importante é que a tarefa tenha intenção muscular. Não é só mexer o corpo. É desafiar perna, quadril, tronco, braços e postura de um jeito que o organismo perceba que aquele tecido ainda é necessário.
Com o tempo, dá para progredir em carga, número de repetições, estabilidade, velocidade controlada e complexidade dos movimentos. O erro mais comum é começar forte demais e concluir que o treino não é para você. Não. O que não serve é a dose errada. O estímulo certo costuma ser muito bem tolerado quando respeita fase e limite.
5.2 Hábitos simples que protegem músculo e mobilidade
Além do treino, alguns hábitos fazem muita diferença. Quebrar longos períodos sentado já ajuda mais do que parece. Levantar a cada hora, caminhar dentro de casa, organizar pequenas tarefas em pé e usar mais o corpo ao longo do dia preserva atividade muscular basal. Isso não substitui o fortalecimento, mas evita que a rotina fique totalmente passiva.
A alimentação também precisa colaborar. Deixar todas as refeições muito pobres em proteína e compensar apenas em uma delas não costuma ser a melhor estratégia. O músculo envelhecido responde melhor quando recebe estímulos de forma mais distribuída. Hidratação adequada, ingestão energética suficiente e atenção ao apetite fazem parte desse mesmo pacote de proteção funcional.
No ambiente da casa, vale revisar obstáculos que aumentam medo e diminuem movimento. Tapetes soltos, iluminação ruim, cadeira baixa demais, calçado instável e objetos de uso diário fora de alcance induzem a pessoa a se mover menos ou a se mover mal. Um ambiente mais inteligente favorece autonomia e reduz o comportamento de evitação.
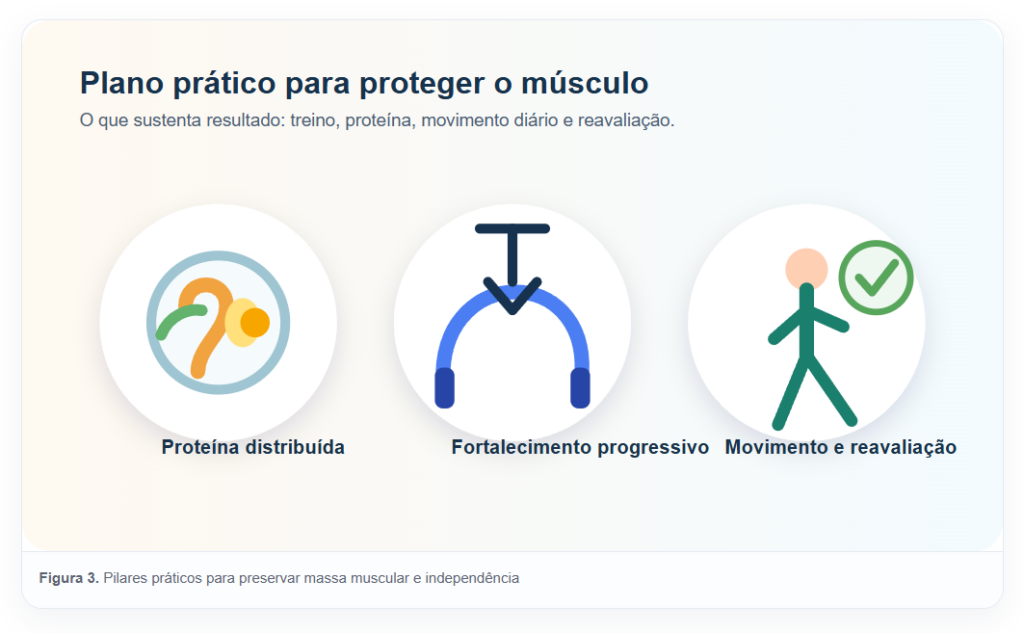
Figura 3. Pilares práticos para preservar massa muscular e independência
5.3 Um plano de ação realista para começar hoje
Se eu precisasse montar um ponto de partida simples para você ou para um cliente, faria assim: primeiro, observaria três tarefas-chave. Levantar da cadeira cinco vezes, caminhar alguns minutos em ritmo habitual e subir alguns degraus com segurança. Isso cria uma linha de base. Não para julgamento. Para comparação futura. O que não é medido com atenção costuma virar sensação vaga.
Depois, eu organizaria quatro semanas com meta pequena e nítida. Dois dias de fortalecimento, caminhadas curtas em dias alternados, pequenos blocos de equilíbrio e ajuste de proteína nas principais refeições. Nada muito heroico. A intenção aqui é ensinar o corpo a voltar a confiar no movimento e ensinar a rotina a abrir espaço para o tratamento.
Ao final do mês, você reavalia as mesmas tarefas e percebe se levanta mais fácil, se a caminhada ficou menos cansativa, se o apoio nas mãos reduziu, se o passo ficou mais firme. Essa reavaliação é terapêutica porque mostra progresso funcional. E progresso visível gera continuidade, que é o que mais sustenta resultado no longo prazo.
No fundo, tratar sarcopenia é tratar liberdade de movimento. É devolver reserva para o corpo responder melhor à vida comum. Você não está buscando apenas mais músculo. Está buscando mais chão, mais estabilidade, mais autonomia e menos dependência para tarefas que fazem parte da sua identidade.
Como fisioterapeuta, eu vejo com frequência que o paciente melhora quando para de encarar fraqueza como defeito pessoal e passa a enxergar o problema como algo treinável. O corpo envelhece, sim. Mas ele continua adaptável. Quando recebe estímulo certo, alimento suficiente e repetição consistente, ele responde muito melhor do que muita gente imagina.
Exercícios para fixar o conteúdo
Agora vem uma parte importante. Não basta ler e concordar. Você precisa testar se entendeu como a sarcopenia aparece, como ela é avaliada e quais pilares realmente sustentam o cuidado. Os dois exercícios abaixo foram pensados para reforçar raciocínio clínico e aplicação prática.
Se você estiver usando este material em consultório, aula ou produção de conteúdo, pode inclusive adaptar os casos para a sua realidade. O mais valioso aqui é treinar o olhar funcional. Quando você aprende a enxergar perda muscular no comportamento motor, o atendimento fica mais preciso.
Logo depois de cada proposta, deixei uma resposta-modelo. Ela não é a única forma correta de pensar, mas mostra a linha de raciocínio esperada de um profissional atento ao envelhecimento funcional.
Exercício 1
Proposta. Um idoso de 74 anos relata que, nos últimos seis meses, passou a usar as mãos para levantar do sofá, evita escadas no prédio e sente as pernas muito cansadas ao final do banho. Escreva quais sinais sugerem sarcopenia inicial e por que eles merecem avaliação.
Antes de ler a resposta, tente organizar mentalmente os sinais, os fatores de risco e a prioridade de intervenção. Esse pequeno esforço melhora muito a retenção do conteúdo e ajuda a transformar leitura em prática.
O ideal é que você pense em função antes de pensar em estética. Em sarcopenia, a pergunta mais útil quase sempre é esta: o que o paciente deixou de fazer, passou a fazer com mais esforço ou está fazendo com mais insegurança.
Resposta. Os sinais mais sugestivos são a dificuldade para levantar sem apoio das mãos, a evitação de escadas e a fadiga em uma atividade simples como o banho. Esses três pontos mostram redução de força funcional, piora de resistência muscular e possível queda de desempenho nas tarefas diárias. Eles merecem avaliação porque indicam que a perda muscular já está interferindo na autonomia, mesmo sem incapacidade grave instalada.
Exercício 2
Proposta. Monte uma conduta inicial para uma idosa de 68 anos com vida sedentária, marcha mais lenta e ingestão baixa de proteína no café da manhã. Descreva o que deve entrar nas primeiras quatro semanas de cuidado.
Antes de ler a resposta, tente organizar mentalmente os sinais, os fatores de risco e a prioridade de intervenção. Esse pequeno esforço melhora muito a retenção do conteúdo e ajuda a transformar leitura em prática.
O ideal é que você pense em função antes de pensar em estética. Em sarcopenia, a pergunta mais útil quase sempre é esta: o que o paciente deixou de fazer, passou a fazer com mais esforço ou está fazendo com mais insegurança.
Resposta. Nas primeiras quatro semanas, a conduta deve incluir dois ou três dias de fortalecimento com exercícios simples e progressivos para pernas, quadris, tronco e braços, caminhadas curtas em ritmo confortável na maior parte da semana e treino de equilíbrio com apoio seguro. Na alimentação, o foco deve ser distribuir melhor a proteína ao longo do dia, especialmente no café da manhã, com opções viáveis como ovos, iogurte, leite ou outra fonte adequada ao plano nutricional. Também é importante registrar tarefas funcionais de referência, como sentar e levantar da cadeira, para reavaliar a evolução ao final do período.

“Olá! Sou a Dra. Fernanda. Sempre acreditei que a fisioterapia é a arte de devolver sorrisos através do movimento. Minha trajetória na área da saúde começou com um propósito claro: oferecer um atendimento onde o paciente é ouvido e compreendido em sua totalidade, não apenas em sua dor física.
Graduada pela Unicamp e com especialização em Fisioterapia, dedico meus dias a estudar e aplicar técnicas que unam conforto e resultado. Entendo que cada corpo tem seu tempo e cada reabilitação é uma jornada única.
No meu consultório, você encontrará uma profissional apaixonada pelo que faz, pronta para segurar na sua mão e guiar seu caminho rumo a uma vida com mais qualidade e liberdade.”