Um guia completo escrito por fisioterapeuta para você entender esse processo e dar o primeiro passo com segurança
Quando alguém sai do hospital depois de um infarto, uma cirurgia cardíaca ou um diagnóstico de insuficiência cardíaca, a primeira pergunta costuma ser: “E agora, o que faço?” Essa dúvida é completamente legítima. O corpo acabou de passar por um evento sério, e a sensação de fragilidade é real. A boa notícia é que existe um caminho estruturado, seguro e com resultado comprovado para você retomar sua vida com qualidade. Esse caminho tem nome: reabilitação cardíaca.
A reabilitação cardíaca é uma das áreas mais fascinantes da fisioterapia cardiovascular e, infelizmente, uma das mais desconhecidas pela população. Muita gente ainda acha que, depois de um problema no coração, o melhor é ficar quieto, evitar qualquer esforço e torcer para que tudo melhore por conta própria. Mas a ciência mostra o contrário, e neste artigo você vai entender por quê.
Vou te contar tudo que você precisa saber: o que é esse programa, para quem ele é indicado, como funciona na prática, quais são os benefícios e qual é o papel do fisioterapeuta em cada etapa desse processo.
O que é reabilitação cardíaca
A reabilitação cardíaca, segundo a Organização Mundial da Saúde, é o somatório de todas as atividades necessárias para garantir ao paciente com doença cardíaca as melhores condições físicas, mentais e sociais possíveis, para que ele consiga, pelo seu próprio esforço, reconquistar um lugar ativo na comunidade e viver de forma produtiva. Essa definição existe há décadas e continua absolutamente atual. O que mudou, desde então, é a quantidade de evidências que confirmam o quanto esse programa funciona de verdade.
Antes de qualquer coisa, é importante entender que a reabilitação cardíaca não é apenas “fazer exercício depois do infarto”. Ela é um programa estruturado, multidisciplinar, individualizado e monitorado que combina exercício físico, educação em saúde, acompanhamento psicológico, orientação nutricional e suporte emocional. Cada um desses componentes tem um papel específico e complementar. É exatamente por isso que os resultados são tão expressivos.
Nos anos 1960, quando os programas de reabilitação cardíaca começaram a ser desenvolvidos de forma mais sistemática, os pacientes infartados ficavam internados por até 60 dias em repouso absoluto no leito. Imagine sair do hospital depois de dois meses sem se mover e tentar voltar à sua vida normal. Era um desastre para o condicionamento físico, para a autoestima e para a saúde mental. Os programas de reabilitação nasceram exatamente para resolver esse problema. Hoje, com a alta hospitalar acontecendo muito mais cedo, o raciocínio mudou um pouco, mas a necessidade de um acompanhamento estruturado continua sendo fundamental.
Definição e origem do conceito
A história da reabilitação cardíaca começa com uma mudança de mentalidade médica. Por muito tempo, acreditou-se que o coração precisava de descanso absoluto após qualquer evento. Esse repouso prolongado, no entanto, trazia consequências graves: perda de massa muscular, descondicionamento cardiovascular, trombose, depressão e uma dependência que era difícil de reverter. Com o tempo, pesquisadores começaram a perceber que o movimento supervisionado era, na verdade, um aliado poderoso, não um inimigo.
O conceito foi evoluindo até se tornar o que conhecemos hoje: um programa baseado em evidências, com fases bem definidas, protocolos de avaliação de risco, prescrição individualizada de exercícios e acompanhamento multiprofissional. No Brasil, a Sociedade Brasileira de Cardiologia já publicou diretrizes específicas para a reabilitação cardiovascular, o que mostra o quanto essa área ganhou relevância científica e clínica.
Hoje, quando falamos em reabilitação cardíaca, estamos falando de um campo reconhecido mundialmente como parte essencial do tratamento de doenças cardiovasculares. Não é um adicional, não é um luxo. É parte do tratamento. E quanto mais cedo você começa, mais você ganha, desde que esteja sob supervisão adequada.
Objetivos do programa de reabilitação
O objetivo central da reabilitação cardíaca é devolver a você a capacidade de viver com autonomia e qualidade. Isso significa muito mais do que melhorar sua frequência cardíaca em repouso ou aumentar sua tolerância ao esforço, embora esses sejam resultados concretos e importantes. O programa também trabalha a sua confiança para voltar a se movimentar, o seu entendimento sobre a própria doença e a sua capacidade de fazer escolhas mais saudáveis no dia a dia.
Do ponto de vista físico, os objetivos incluem aumentar o consumo máximo de oxigênio, reduzir a frequência cardíaca de repouso, melhorar a força muscular, aumentar a flexibilidade e a coordenação motora, além de controlar fatores de risco como hipertensão, dislipidemia, diabetes e obesidade. Cada um desses pontos tem impacto direto na sua qualidade de vida e na sua longevidade.
Do ponto de vista emocional e social, o programa trabalha para reduzir a ansiedade e a depressão, que são extremamente comuns após eventos cardíacos. O medo de ter outro infarto, o medo de fazer esforço, a insegurança de retornar ao trabalho ou às atividades do dia a dia. Tudo isso precisa ser trabalhado de forma estruturada e cuidadosa. A reabilitação cardíaca age nessa frente também, e os resultados são igualmente impressionantes.
A equipe que trabalha ao seu lado
A reabilitação cardíaca é um trabalho coletivo. Você não vai encontrar apenas um profissional nesse processo. A equipe geralmente inclui cardiologista, fisioterapeuta, enfermeiro, nutricionista, psicólogo e assistente social. Cada um desses profissionais olha para uma dimensão diferente da sua recuperação, e todos trabalham de forma integrada para que você evolua com segurança.
O fisioterapeuta tem um papel central nessa equipe. É ele quem avalia sua capacidade funcional no início do programa, prescreve e supervisiona os exercícios, monitora suas respostas cardiovasculares durante o treino, ajusta a intensidade conforme você evolui e garante que cada sessão seja ao mesmo tempo desafiadora e segura. Essa combinação de desafio e segurança é o que diferencia o trabalho do fisioterapeuta especializado em cardiologia do exercício feito de forma aleatória em casa.
O cardiologista, por sua vez, define os critérios de elegibilidade, prescreve os medicamentos necessários, realiza os exames de avaliação de risco e acompanha a evolução clínica do paciente. A nutricionista trabalha com a dieta, especialmente no controle do colesterol, da glicemia e do peso. O psicólogo trata as questões emocionais. Quando essa equipe funciona bem em conjunto, os resultados que você obtém são muito superiores ao que cada profissional conseguiria de forma isolada.
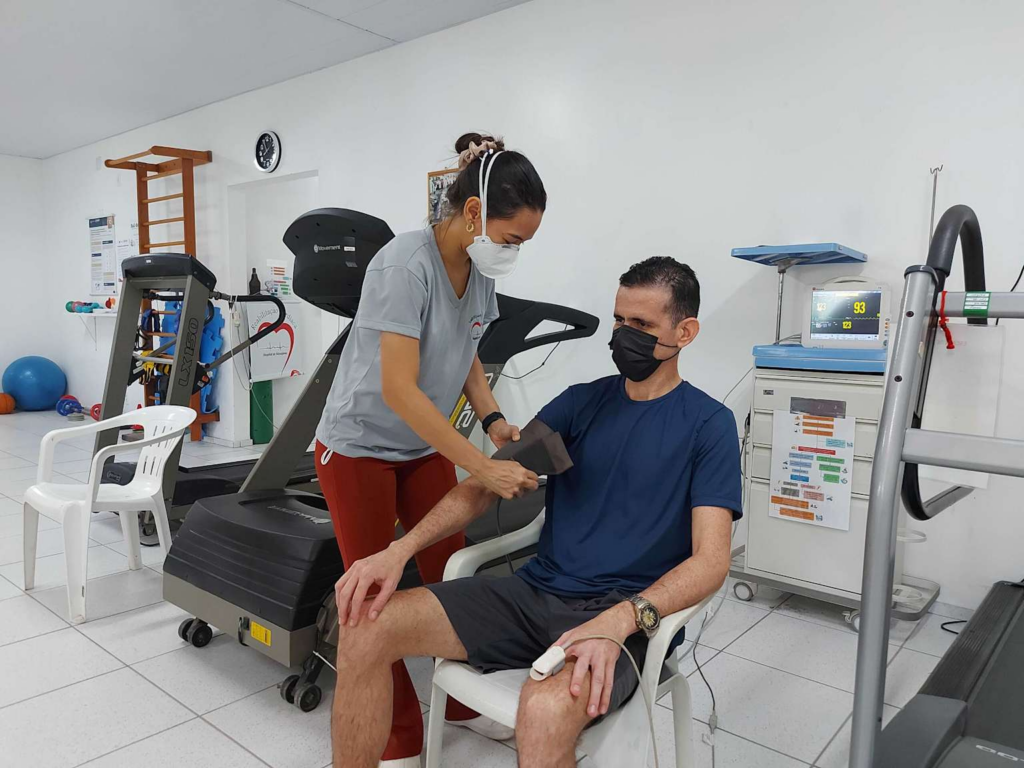
Acompanhamento supervisionado é a base da reabilitação cardíaca segura e eficaz.
Quem precisa de reabilitação cardíaca
Essa é a pergunta que mais recebo no consultório. E a resposta costuma surpreender as pessoas, porque o público que se beneficia da reabilitação cardíaca é muito mais amplo do que a maioria imagina. Não é só para quem teve infarto. Existe uma lista longa de condições cardíacas que têm indicação clara para esse tipo de programa, e a evidência científica por trás de cada uma delas é sólida.
De forma geral, qualquer pessoa que tenha passado por um evento cardíaco significativo ou que viva com uma doença cardiovascular crônica é candidata à reabilitação. O ponto de partida é sempre uma avaliação cuidadosa com o cardiologista, que vai estratificar seu risco e liberar o início do programa. Mas o que mais acontece na prática é que muitos pacientes elegíveis simplesmente não são encaminhados, seja por falta de informação do médico, seja por falta de acesso a serviços especializados.
Se você ou alguém que você conhece passou por qualquer um dos eventos ou diagnósticos que vou listar a seguir, vale a pena conversar com o cardiologista sobre a possibilidade de iniciar um programa de reabilitação. A pergunta direta e objetiva que você pode fazer é: “Doutor, eu tenho indicação para reabilitação cardíaca?” Simples assim. E se a resposta for sim, o próximo passo é buscar uma equipe especializada.
Pacientes pós-infarto e pós-cirurgia
O infarto agudo do miocárdio é a indicação mais clássica para a reabilitação cardíaca. Quando uma parte do músculo cardíaco sofre isquemia, ou seja, fica sem oxigênio por tempo suficiente para ser lesada, o coração perde capacidade de bombeamento. O paciente sai do hospital com o coração funcionando de forma diferente do que antes, e o corpo precisa se adaptar a essa nova realidade. A reabilitação estrutura essa adaptação de forma segura e progressiva.
Os pacientes submetidos a cirurgias cardíacas, como a revascularização do miocárdio (a famosa “ponte de safena”), a troca ou reparo de válvulas cardíacas e o transplante cardíaco, também se beneficiam enormemente do programa. Após uma cirurgia cardíaca, além da lesão do próprio coração, o paciente passa por uma abertura do esterno, que é o osso que fica na frente do tórax, o que gera dor, limitação de movimento e medo de se exercitar. O fisioterapeuta sabe exatamente como conduzir a recuperação dessas estruturas de forma gradual e segura.
Estudos mostram que pacientes após troca valvar que participam de programas de reabilitação cardíaca apresentam melhora da capacidade funcional entre 19% e 38% quando comparados aos que não se exercitam de forma supervisionada. Isso representa uma diferença enorme na qualidade de vida. Subir escadas sem falta de ar, carregar as compras do supermercado, brincar com os netos. Essas coisas pequenas do cotidiano são exatamente o que a reabilitação devolve para você.
Insuficiência cardíaca e doença arterial coronariana
A insuficiência cardíaca é uma das condições que mais se beneficiam da reabilitação cardíaca, e por muito tempo foi tratada de forma contrária: médicos recomendavam repouso absoluto para esses pacientes. Hoje sabemos que o exercício bem prescrito e supervisionado é parte fundamental do tratamento não farmacológico da insuficiência cardíaca. Uma grande revisão sistemática que reuniu dados de 801 pacientes mostrou que o treinamento físico supervisionado por pelo menos oito semanas reduziu tanto a mortalidade quanto as internações por descompensação, com uma efetividade impressionante.
A doença arterial coronariana, que é o estreitamento das artérias que irrigam o coração, também tem indicação consolidada para a reabilitação. Pacientes com angina estável, com histórico de cateterismo ou de angioplastia, ganham muito com o programa. O exercício regular nessa condição melhora a tolerância ao esforço, reduz a frequência e a intensidade dos episódios de angina, melhora a função do endotélio das artérias e pode até contribuir para a regressão das placas ateroscleróticas quando associado à mudança de estilo de vida.
Uma pesquisa clínica publicada na literatura cardiológica comparou pacientes com doença arterial coronariana que fizeram apenas intervenção percutânea (cateterismo com stent) com aqueles que seguiram um programa de exercício por 12 meses associado à medicação. O resultado foi surpreendente: o grupo exercício apresentou sobrevida livre de eventos de 88%, aumento de 16% na capacidade funcional e um custo para o sistema de saúde quase 50% menor do que o do grupo que fez cateterismo. Esse dado coloca a reabilitação cardíaca em um outro patamar de relevância.
Outras indicações e casos específicos
Além das condições mais conhecidas, a reabilitação cardíaca também tem indicação para pacientes com doenças cardíacas congênitas que chegaram à idade adulta, para aqueles com doença arterial periférica, para portadores de marca-passo e cardiodesfibriladores implantáveis e para pessoas com hipertensão arterial de difícil controle. Em cada um desses casos, o programa é adaptado às necessidades específicas do paciente, com protocolos diferenciados e monitoramento mais detalhado.
Pacientes que receberam um transplante cardíaco também têm indicação fortíssima para a reabilitação. O coração transplantado tem características fisiológicas únicas porque é denervado, ou seja, não possui as conexões nervosas do coração original. Isso significa que a frequência cardíaca responde de forma diferente ao exercício. O fisioterapeuta especializado conhece essas particularidades e conduz o programa de forma adequada para esse perfil de paciente. Com acompanhamento estruturado por 8 a 12 meses, esses pacientes podem aumentar em até 50% a sua capacidade funcional.
Vale mencionar também as pessoas com fatores de risco cardiovascular importantes, como hipertensão, diabetes, dislipidemia e obesidade, que ainda não tiveram nenhum evento cardíaco. Para esse grupo, alguns centros oferecem programas de prevenção primária, que têm o mesmo formato da reabilitação cardíaca, mas com foco em evitar que o primeiro evento aconteça. Isso é medicina preventiva da melhor qualidade, e o fisioterapeuta cardiovascular tem um papel fundamental nesse contexto também.
As fases da reabilitação cardíaca
A reabilitação cardíaca é organizada em fases, e entender essas fases vai te ajudar a ter expectativas mais realistas sobre o processo. Muita gente imagina que é um tratamento rápido, de algumas semanas, e fica frustrada quando percebe que a jornada é mais longa. Mas entendendo cada etapa e seus objetivos, fica muito mais fácil manter o engajamento e colher os frutos do programa.
As três fases tradicionais da reabilitação cardíaca foram estabelecidas pela literatura científica e são adotadas na grande maioria dos centros especializados ao redor do mundo. No Brasil, a Sociedade Brasileira de Cardiologia segue essa estrutura e recomenda que o fisioterapeuta cardiovascular esteja presente e ativo em todas elas. Cada fase tem uma característica diferente, uma intensidade diferente e objetivos específicos.
Vou te explicar cada uma delas de forma clara, para que você entenda o que esperar em cada momento da sua recuperação e por que cada etapa é necessária para a próxima dar certo.
I
Fase Hospitalar
Começa ainda na UTI ou enfermaria, com exercícios leves e posturais para evitar complicações.
II
Fase Ambulatorial
Da alta até 2-3 meses depois, com exercícios supervisionados em ambiente clínico e monitoramento.
III
Fase de Manutenção
Longo prazo: o paciente assume a responsabilidade pelo estilo de vida ativo com suporte profissional.
Fase I: o começo ainda dentro do hospital
A Fase I começa antes mesmo de você sair do hospital. Pode ser que você ainda esteja na UTI, ou na enfermaria, conectado a monitores, quando o fisioterapeuta aparece para iniciar o trabalho. Isso costuma assustar as pessoas. “Fui operado ontem e já vou fazer exercício?” Sim, e tem um motivo muito bom para isso. Cada dia de imobilidade no leito causa perdas significativas de massa muscular, capacidade respiratória e circulação periférica. O objetivo da Fase I é justamente prevenir essas complicações.
Os exercícios nessa fase são muito leves. Estamos falando de mobilização passiva e ativa dos membros, exercícios respiratórios para reexpansão pulmonar, mudanças de posição no leito, sentar na beira da cama e, progressivamente, ficar de pé e dar alguns passos. Nada que vá fazer você perder o fôlego. O fisioterapeuta monitora frequência cardíaca, pressão arterial e saturação de oxigênio durante tudo isso, e qualquer resposta anormal faz com que a sessão seja interrompida imediatamente.
Essa fase tem também uma função educativa muito importante. É o momento em que o fisioterapeuta começa a explicar para você o que aconteceu com o seu coração, como o processo de recuperação funciona, quais são os sinais de alerta que você precisa conhecer e o que esperar nos próximos meses. Essa educação precoce reduz o medo, aumenta a adesão ao tratamento e melhora os resultados a longo prazo. Quando você entende o que está acontecendo, fica muito mais fácil colaborar com o processo.
Fase II: de volta para casa, mas com acompanhamento
A Fase II começa na alta hospitalar e se estende por dois a três meses, às vezes mais. Esse é o coração do programa de reabilitação cardíaca. É quando os exercícios ganham progressão, a intensidade aumenta de forma controlada e os resultados começam a aparecer de forma mais evidente. Você deixa de se exercitar no hospital e passa a frequentar um centro de reabilitação cardiovascular, geralmente duas a três vezes por semana.
As sessões da Fase II incluem aquecimento, exercício aeróbico em esteira ou bicicleta ergométrica com intensidade prescrita com base no teste de esforço realizado antes do início do programa, exercícios de força muscular localizada e volta à calma com relaxamento e alongamento. Em muitos centros, esse protocolo é realizado com o paciente conectado a um monitor cardíaco portátil, para que o fisioterapeuta possa visualizar em tempo real o comportamento do ritmo cardíaco. É uma segurança extra que faz toda a diferença para o paciente e para a família.
A intensidade do exercício é prescrita geralmente com base em percentual da frequência cardíaca de reserva ou do consumo máximo de oxigênio obtido no teste de esforço, ou ainda pela escala de percepção subjetiva do esforço, uma escala numérica onde você indica o quão intenso está sentindo o exercício. Essa combinação de parâmetros objetivos e subjetivos permite uma prescrição bastante individualizada e segura. Ao longo da Fase II, a intensidade vai aumentando progressivamente, respeitando sempre a resposta do seu organismo.

Na Fase II, o exercício aeróbico supervisionado com monitoramento é a peça central do programa.
Fase III: manutenção a longo prazo
A Fase III é a fase de manutenção, e é também a mais desafiadora do ponto de vista de adesão. Depois de meses de acompanhamento próximo, onde você tinha horário marcado, equipe esperando por você e rotina estruturada, chega o momento em que você precisa assumir maior responsabilidade pela sua própria saúde. A Fase III pode acontecer em um ambiente supervisionado, mas com menor frequência de sessões, ou pode ser realizada de forma mais independente, com consultas periódicas para reavaliação.
O fisioterapeuta trabalha muito na Fase III para preparar o paciente para essa autonomia. Não é uma despedida abrupta. É uma transição cuidadosa. O paciente aprende a monitorar seus próprios sinais durante o exercício, a reconhecer quando deve parar, a ajustar a intensidade de acordo com como está se sentindo, e a integrar a atividade física à sua rotina de vida de forma sustentável. A educação continuada, que começou na Fase I, chega ao seu ponto mais maduro aqui.
Pesquisas mostram que os ganhos obtidos nas fases anteriores da reabilitação cardíaca são progressivamente perdidos se o paciente abandona a atividade física regular. Isso não é motivo de desânimo, é motivo de compreensão. Assim como a medicação precisa ser tomada todos os dias, o exercício precisa ser praticado de forma regular para que os benefícios se mantenham. A Fase III existe exatamente para garantir que esse hábito esteja bem consolidado antes de você seguir caminho com maior autonomia.
Os benefícios que a reabilitação cardíaca traz para você
Se existe um campo da fisioterapia onde a ciência produziu evidências robustas e consistentes, esse campo é a reabilitação cardíaca. Não estamos falando de promessas ou de opiniões profissionais isoladas. Estamos falando de meta-análises que reúnem dados de centenas e até milhares de pacientes, publicadas nas melhores revistas cardiológicas do mundo, todas apontando para a mesma direção: o programa funciona e os benefícios são amplos, duradouros e mensuráveis.
Uma revisão sistemática publicada na área mostrou que pacientes pós-infarto em programas de reabilitação cardíaca têm redução de aproximadamente 20% a 25% no risco de morte quando comparados a pacientes que não participam do programa. Esse é um número expressivo para qualquer intervenção médica. E o mais impressionante é que esses resultados não dependem de nenhum medicamento novo ou de nenhum procedimento invasivo. Dependem de exercício supervisionado, educação e mudança de estilo de vida.
Mas os benefícios vão muito além da sobrevida. Vou te contar os principais, organizados de forma que você consiga relacioná-los à sua realidade diária.
Melhora da capacidade funcional e respiratória
A capacidade funcional é a sua capacidade de realizar as atividades do dia a dia sem falta de ar, sem dor e sem fadiga excessiva. Após um evento cardíaco, essa capacidade costuma cair de forma significativa. Subir um lance de escadas se torna uma tarefa exaustiva. Caminhar um quarteirão pode parecer uma travessia. A reabilitação cardíaca trabalha especificamente para recuperar e, muitas vezes, superar o nível funcional que você tinha antes do evento.
O principal marcador de capacidade funcional usado na área é o consumo máximo de oxigênio, o VO2 máximo. Com o treinamento aeróbico dentro do programa de reabilitação cardíaca, pacientes com doenças cardíacas conseguem aumentar esse valor em 10% a 30% nos primeiros três meses de programa. Esse aumento é mais evidente nos pacientes com capacidade funcional mais comprometida antes do início, o que significa que quem precisa mais, mais ganha. Isso é muito encorajador.
A função respiratória também melhora significativamente. Muitos pacientes cardíacos têm fraqueza da musculatura respiratória, que é responsável por parte da falta de ar que sentem durante o esforço. O fisioterapeuta trabalha com exercícios específicos para fortalecer essa musculatura, o que se traduz em menor esforço ventilatório para uma mesma intensidade de atividade. Técnicas respiratórias, uso de aparelhos de incentivo respiratório e exercícios de expansão pulmonar fazem parte do repertório terapêutico usado nessa frente.
Redução do risco de novos eventos cardíacos
Esse é um dos benefícios mais importantes e que mais impressiona os pacientes quando eu explico. A reabilitação cardíaca não apenas trata o evento que já aconteceu. Ela age diretamente nos fatores que aumentam o risco de um novo evento no futuro. E faz isso de múltiplas formas simultaneamente, o que explica por que o efeito sobre a mortalidade é tão expressivo.
O exercício regular dentro do programa melhora o perfil lipídico, com aumento do HDL e redução dos triglicérides. Reduz a pressão arterial de repouso e durante o esforço submáximo. Melhora a sensibilidade à insulina, o que beneficia diabéticos e pessoas com síndrome metabólica. Reverte a disfunção endotelial, que é uma das raízes do processo aterosclerótico. Reduz a atividade simpática excessiva que sobrecarrega o coração. E estimula o controle do peso, que impacta diretamente vários outros fatores de risco. É um efeito em cascata positivo.
Há também um efeito direto sobre o risco de arritmias malignas. O treinamento físico aumenta o tônus vagal e reduz a hiperatividade simpática, o que diminui a propensão do coração a entrar em fibrilação ventricular ou em outras arritmias graves durante o esforço. Além disso, pacientes que participam de programas de reabilitação tendem a aderir melhor à medicação, a manter consultas de acompanhamento com maior regularidade e a abandonar hábitos como o tabagismo. Todos esses fatores juntos reduzem de forma substancial o risco de um novo infarto ou de uma descompensação da insuficiência cardíaca.
Saúde mental, autoestima e qualidade de vida
Esse é o aspecto da reabilitação cardíaca que mais emociona as pessoas no consultório. Ver um paciente que chegou com medo de sair da cadeira, ansioso com cada batimento diferente que sentia no peito, voltar meses depois caminhando com confiança, sorrindo e contando que voltou ao trabalho ou que foi à praia com a família pela primeira vez depois do infarto. Isso não tem como ser quantificado em nenhum gráfico.
A depressão e a ansiedade afetam entre 20% e 40% dos pacientes após um evento cardíaco, e essas condições, quando não tratadas, aumentam significativamente o risco de novos eventos e de morte. O exercício físico regular é um dos antidepressivos naturais mais poderosos que existem: estimula a liberação de serotonina, dopamina e endorfinas, melhora o sono, reduz a percepção de fadiga e devolve ao paciente uma sensação de controle sobre o próprio corpo. Quando você age sobre o seu corpo de forma positiva, a sua mente responde da mesma forma.
A reabilitação cardíaca também promove o retorno mais rápido ao trabalho, à vida social e à atividade sexual. Estudos mostram que pacientes em programas estruturados retornam ao trabalho com mais agilidade e mantêm a mesma qualificação profissional que tinham antes do evento. A vida não precisa parar depois de um problema no coração. Com o acompanhamento certo, ela pode ser retomada com mais saúde, mais consciência e mais qualidade do que antes.
O papel da fisioterapia na reabilitação cardíaca
Dentro da equipe multiprofissional da reabilitação cardíaca, o fisioterapeuta é o profissional que está mais próximo do paciente durante a execução dos exercícios. Ele é quem olha nos olhos do paciente enquanto ele se exercita, quem percebe quando o esforço está grande demais, quem ajusta o ritmo, quem encoraja e quem garante que cada sessão aconteça com segurança máxima. Essa presença ativa e atenta é insubstituível.
A formação específica em fisioterapia cardiovascular prepara o profissional para entender a fisiologia do exercício em pessoas com doenças cardíacas, para interpretar eletrocardiogramas durante o esforço, para reconhecer sinais de alarme que devem interromper uma sessão e para prescrever exercícios com base em parâmetros fisiológicos objetivos. Não é qualquer profissional de educação física ou qualquer fisioterapeuta sem especialização que consegue conduzir esse trabalho com a devida segurança. É preciso conhecimento específico.
Vou te mostrar como esse trabalho acontece na prática, desde a avaliação inicial até o monitoramento contínuo, passando pela prescrição dos exercícios mais adequados para o seu caso.
Avaliação individualizada e prescrição de exercícios
Antes de qualquer exercício, o fisioterapeuta faz uma avaliação detalhada do seu estado de saúde atual. Isso inclui revisão do histórico médico, dos exames de imagem do coração, dos resultados do teste de esforço, da lista de medicamentos que você usa e de como está a sua condição física atual. Com base nesses dados, é possível classificar você dentro de um perfil de risco: baixo, moderado ou alto. Essa estratificação é fundamental para definir quão intensa pode ser a prescrição inicial e qual nível de monitoramento você vai precisar.
A prescrição do exercício em reabilitação cardíaca segue princípios bem definidos: frequência (quantas vezes por semana), intensidade (baseada em percentuais da frequência cardíaca ou do VO2), duração (tempo de cada sessão) e tipo de exercício (aeróbico, resistência, flexibilidade). Cada um desses parâmetros é cuidadosamente calibrado para o seu caso específico. Uma prescrição genérica não funciona aqui. O que é ótimo para um paciente pode ser perigoso para outro, dependendo do tipo de cardiopatia, da função ventricular e dos medicamentos em uso.
Após as primeiras semanas, o fisioterapeuta reavalia sua resposta ao programa e ajusta a prescrição. Esse processo de ajuste contínuo é o que garante que você sempre esteja trabalhando numa zona de esforço que produza adaptação fisiológica positiva, sem ultrapassar os limites de segurança. É um equilíbrio fino e dinâmico, que exige observação permanente e capacidade de tomar decisões clínicas rápidas e precisas.
Exercícios aeróbicos, de força e técnicas respiratórias
O exercício aeróbico é a espinha dorsal da reabilitação cardíaca. Caminhar na esteira, pedalar na bicicleta ergométrica, trabalhar em remo ergométrico. Esses exercícios produzem adaptações centrais e periféricas que beneficiam diretamente o coração e os músculos. Reduzem a frequência cardíaca de repouso, aumentam o volume sistólico, melhoram a extração periférica de oxigênio pelos músculos e estimulam o metabolismo oxidativo da musculatura esquelética. Esses efeitos se traduzem em mais energia, menos falta de ar e mais tolerância às atividades do dia a dia.
O treinamento de força entrou nos programas de reabilitação cardíaca de forma mais sistemática nas últimas décadas, e os resultados têm sido muito positivos. Para pacientes com doença arterial coronariana estável que já estão em treinamento aeróbico há pelo menos três meses, adicionar exercícios de resistência muscular localizada é considerado seguro e benéfico, promovendo aumento da força e da endurance muscular sem desencadear isquemia miocárdica ou arritmias. O fisioterapeuta usa cargas que não ultrapassem 50% a 60% da força máxima do paciente, para garantir essa segurança.
As técnicas respiratórias são outro componente fundamental, especialmente para pacientes com insuficiência cardíaca ou com histórico de cirurgia torácica. A fisioterapia respiratória dentro da reabilitação cardíaca trabalha o fortalecimento dos músculos inspiratórios e expiratórios, a melhora do padrão respiratório, a reexpansão de áreas pulmonares que ficaram atelectasiadas após a cirurgia e a educação para técnicas de controle da falta de ar durante as atividades. O uso de aparelhos de incentivo respiratório, como o voldyne, e de aparelhos de pressão expiratória positiva, o EPAP, pode fazer parte do protocolo dependendo da necessidade de cada paciente.
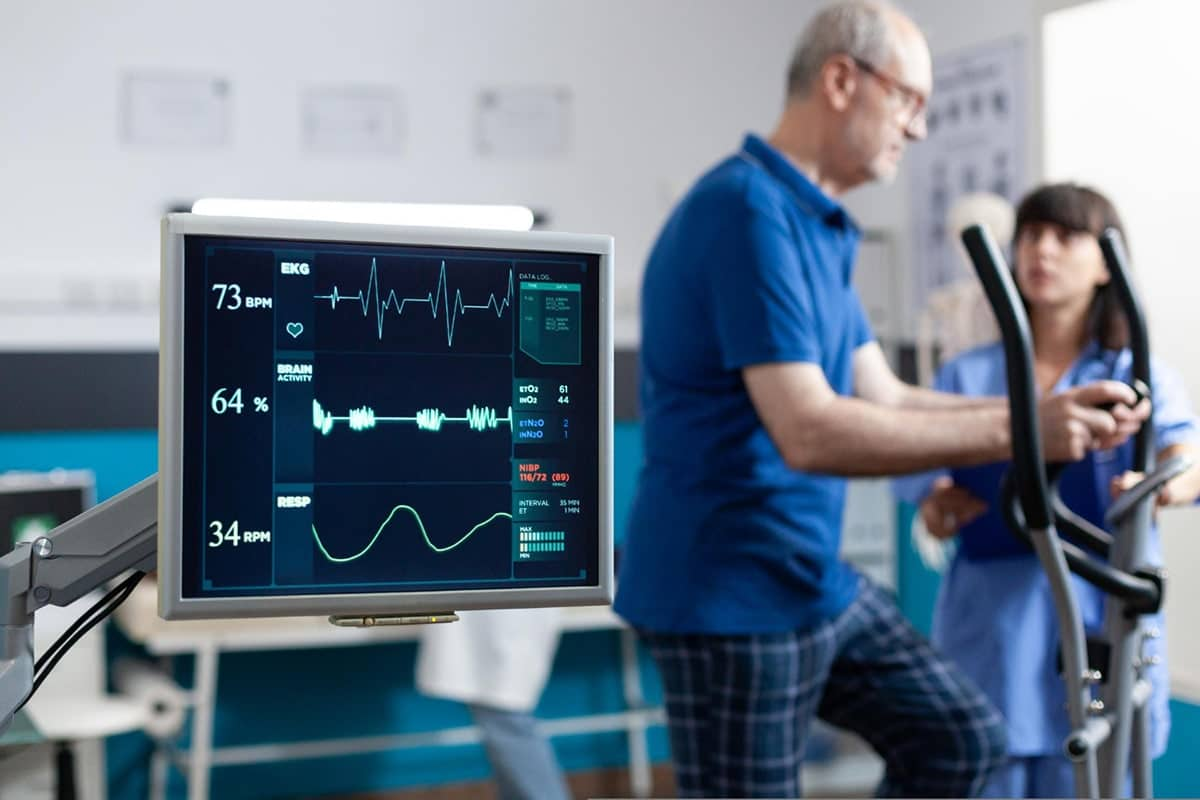
O monitoramento da frequência cardíaca em tempo real é uma das ferramentas centrais da reabilitação cardíaca segura.
Contraindicações, segurança e monitoramento
A reabilitação cardíaca é segura quando bem conduzida, mas existem situações em que o exercício precisa ser suspenso ou adiado. As contraindicações absolutas incluem angina instável, arritmias graves não controladas, infarto recente com instabilidade hemodinâmica, miocardite ativa, estenose aórtica grave sintomática, insuficiência cardíaca descompensada e bloqueio atrioventricular avançado não tratado. Quando uma dessas condições está presente, o momento para o exercício ainda não chegou, e a tentativa prematura pode ser perigosa.
No início de cada sessão do programa, o fisioterapeuta faz uma triagem rápida do paciente: verifica a pressão arterial e a frequência cardíaca em repouso, pergunta sobre como o paciente está se sentindo, se teve algum sintoma desde a última sessão, se fez uso correto dos medicamentos. Qualquer alteração relevante nessa triagem pode levar à modificação ou à suspensão da sessão naquele dia. Essa revisão pré-exercício parece simples, mas é uma das ferramentas mais importantes para garantir a segurança do programa.
Durante a sessão, o monitoramento inclui verificação periódica da pressão arterial, acompanhamento da frequência cardíaca por cardiofrequencímetro ou por monitor de ECG, avaliação contínua da percepção subjetiva de esforço e observação clínica do paciente, com atenção a sinais como palidez, suor frio, dor torácica, tontura ou falta de ar desproporcional ao esforço. Quando qualquer um desses sinais aparece, a sessão é interrompida e o protocolo de emergência é ativado. Todos os centros de reabilitação cardíaca devem ter equipamentos de emergência disponíveis e equipe treinada para usá-los.
A reabilitação cardíaca reduz o risco de morte em pacientes pós-infarto em aproximadamente 20% a 25%. Esse é um resultado comparável a muitas intervenções farmacológicas, sem os efeitos colaterais dos medicamentos.
Se você ou alguém que você conhece passou por um evento cardíaco recente, converse com o cardiologista sobre a indicação para um programa de reabilitação. Essa conversa pode fazer uma diferença real na qualidade de vida e na longevidade.
Exercícios para fixar o aprendizado
1
Exercício: Pedro tem 58 anos. Ele sofreu um infarto há três semanas, foi submetido a uma angioplastia com stent, recebeu alta hospitalar após cinco dias e agora está em casa, com medo de se mexer. O médico liberou atividade física supervisionada. O filho de Pedro pergunta ao fisioterapeuta: “Meu pai pode começar a reabilitação agora? Em que fase ele estaria e o que vocês fariam nessa etapa?”
Com base no que você leu neste artigo, como você responderia a essa pergunta?
RespostaPedro está no momento ideal para iniciar a reabilitação cardíaca. Como ele recebeu alta hospitalar recentemente, com evento cardíaco estabilizado e liberação médica, ele se enquadra no início da Fase II do programa. Nessa fase, as sessões acontecem em um centro especializado, duas a três vezes por semana. O fisioterapeuta realizaria primeiro uma avaliação funcional completa, incluindo revisão dos exames, estratificação de risco e, quando possível, teste de esforço para prescrição precisa da intensidade. As primeiras sessões incluiriam aquecimento leve, exercício aeróbico de baixa intensidade (como caminhada em esteira ou bicicleta ergométrica) com monitoramento cardíaco, exercícios respiratórios e educação sobre sinais de alarme. A intensidade seria aumentada progressivamente ao longo das semanas, sempre respeitando a resposta fisiológica de Pedro. O medo de se movimentar que ele sente é absolutamente compreensível, e parte do trabalho do fisioterapeuta nessa fase é trabalhar esse medo de forma empática e gradual.
2
Exercício: Marcia tem 65 anos, foi diagnosticada com insuficiência cardíaca há dois anos e seu médico sempre recomendou que ela ficasse em repouso e evitasse qualquer esforço. Ela leu sobre reabilitação cardíaca e ficou confusa: “Mas se meu coração é fraco, como exercício pode ser bom para mim? Não é contradição?” Identifique pelo menos três argumentos baseados em evidências para responder à dúvida de Marcia, explicando por que o exercício supervisionado beneficia pacientes com insuficiência cardíaca.
RespostaA dúvida de Marcia é muito comum e completamente válida. Aqui estão três argumentos baseados em evidências: 1. Adaptações periféricas compensam a limitação central: Na insuficiência cardíaca, o coração não consegue aumentar muito o débito cardíaco. Porém, o treinamento físico melhora a capacidade dos músculos de extrair e utilizar oxigênio do sangue, além de aumentar a densidade capilar na musculatura. Com isso, mesmo com um coração que bombeia menos, o corpo funciona melhor durante o esforço. A melhora acontece na periferia, não apenas no coração. 2. Redução de internações e mortalidade: Uma grande meta-análise que reuniu dados de 801 pacientes com insuficiência cardíaca mostrou que o treinamento aeróbico supervisionado por pelo menos oito semanas reduziu em 35% as mortes e em 28% as internações por descompensação, comparado ao grupo que não se exercitou. O exercício bem feito não piora a insuficiência cardíaca: ele protege contra a piora. 3. Melhora da qualidade de vida e redução da falta de ar: O treinamento fortalece a musculatura respiratória, melhora a relação ventilação-perfusão pulmonar e reduz a hiperativação de receptores musculares que geram a sensação de cansaço intenso. Na prática, Marcia sentiria menos falta de ar para realizar as mesmas atividades do dia a dia. Isso significa mais autonomia, mais confiança e melhor qualidade de vida. O repouso prolongado, ao contrário, acelera o descondicionamento e piora progressivamente a capacidade funcional.

“Olá! Sou a Dra. Fernanda. Sempre acreditei que a fisioterapia é a arte de devolver sorrisos através do movimento. Minha trajetória na área da saúde começou com um propósito claro: oferecer um atendimento onde o paciente é ouvido e compreendido em sua totalidade, não apenas em sua dor física.
Graduada pela Unicamp e com especialização em Fisioterapia, dedico meus dias a estudar e aplicar técnicas que unam conforto e resultado. Entendo que cada corpo tem seu tempo e cada reabilitação é uma jornada única.
No meu consultório, você encontrará uma profissional apaixonada pelo que faz, pronta para segurar na sua mão e guiar seu caminho rumo a uma vida com mais qualidade e liberdade.”