Você sobe um lance de escadas e para no meio do caminho para recuperar o fôlego. Vai buscar algo no quarto e já chega lá ofegante. Faz uma caminhada de cinco minutos e sente o peito apertar. Isso parece familiar?
A falta de ar ao fazer pequenos esforços — chamada tecnicamente de dispneia de esforço — é uma das queixas mais comuns que chegam ao consultório de fisioterapia respiratória. E também uma das mais subestimadas. Muita gente pensa que é preguiça, falta de condicionamento ou simplesmente “a idade chegando”.
Mas não é simples assim. Quando o corpo pede mais ar do que consegue receber numa atividade que deveria ser fácil, ele está mandando um recado. Entender esse recado pode mudar muito a sua qualidade de vida. Neste artigo vou te explicar por que isso acontece, o que pode estar causando e o que a fisioterapia respiratória pode fazer por você.
O que é a falta de ar aos esforços
Antes de qualquer coisa, é importante entender o que acontece no seu corpo quando você se move. Respirar parece automático — e é mesmo. Mas quando você aumenta o ritmo, tudo muda de forma bastante significativa.
Como o corpo reage ao movimento
Quando você se levanta do sofá, sobe uma escada ou carrega uma sacola pesada, seus músculos precisam de mais oxigênio para funcionar. O coração acelera para bombear mais sangue. Os pulmões trabalham mais rápido para captar o oxigênio do ar e eliminar o gás carbônico que os músculos produzem durante o esforço.
Esse processo inteiro acontece em frações de segundo. Quando o sistema funciona bem, você nem percebe. O problema começa quando alguma peça desse mecanismo não entrega o que deveria. A dispneia de esforço acontece quando a demanda de oxigênio do seu corpo supera a capacidade do seu sistema respiratório e cardiovascular de atender essa demanda. Não importa se é subir dois degraus ou caminhar até a cozinha: se o sistema está comprometido, qualquer coisa pode virar um desafio.
Na fisioterapia, usamos uma escala chamada Escala de Borg para medir a percepção de esforço do paciente. Ela vai de 0 a 10. Uma atividade leve como caminhar deveria ficar entre 1 e 3 para a maioria das pessoas. Quando um paciente me diz que chega em 7 ou 8 só de ir até o banheiro, eu já sei que temos trabalho a fazer — e que precisamos investigar antes de qualquer outra coisa.
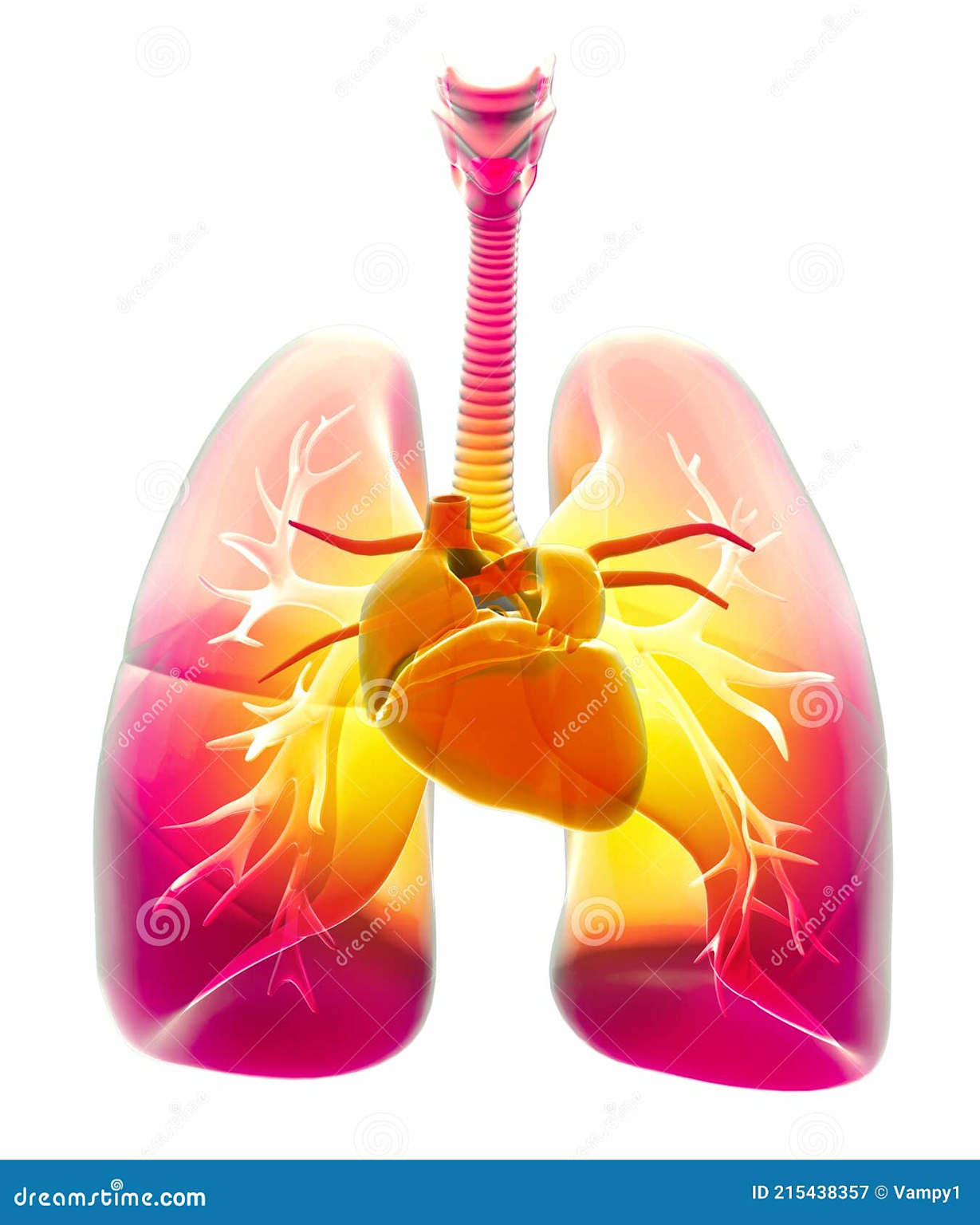
O sistema pulmonar e cardiovascular trabalhando juntos: quando um falha, o outro sente.
Diferença entre cansaço normal e sinal de alerta
Nem toda falta de ar é sinal de problema. Depois de uma corrida intensa ou de uma sessão pesada de academia, é completamente normal ficar ofegante. O corpo está respondendo a uma demanda alta, e isso é fisiológico e esperado.
O que não é normal é sentir falta de ar em atividades que antes você fazia sem nenhum esforço. Se você caminhava 20 minutos sem problema e hoje para na metade por causa de cansaço, algo mudou. Se você ia ao supermercado, estacionava longe e andava tranquilo, mas hoje já chega cansado do estacionamento até a porta, isso merece atenção e investigação.
Outros sinais que precisam ser avaliados com urgência: falta de ar que vem de repente sem atividade física; falta de ar que surge à noite e te acorda; sensação de aperto no peito junto com o cansaço; lábios ou pontas dos dedos azulados; inchaço nas pernas que você não tinha antes. Qualquer um desses sinais, vá ao médico. Sem demorar.
Como a fisioterapia enxerga essa queixa
Na fisioterapia, a gente olha para o ser humano inteiro. Não só para o pulmão ou para o coração, mas para o padrão de respiração, a postura, a força muscular, o condicionamento geral, o histórico de vida e os hábitos cotidianos. Quando um paciente chega com queixa de dispneia, o primeiro passo é entender o contexto antes de propor qualquer intervenção.
A avaliação inclui observar como o paciente respira em repouso, como o tórax se movimenta, se ele usa musculatura acessória — ombros e pescoço — para respirar, o que já é um sinal claro de esforço excessivo. Utilizo também um oxímetro simples para acompanhar a saturação de oxigênio durante pequenas movimentações dentro do consultório.
Essa avaliação já me conta muita coisa. E muitas vezes o que encontro não é uma doença grave, mas um padrão de respiração completamente desorganizado que foi se instalando aos poucos, sem que a pessoa percebesse. O corpo vai compensando até que não consegue mais compensar. E aí vem a queixa.
As principais causas da falta de ar aos pequenos esforços
Existem muitas razões pelas quais você pode sentir falta de ar com pouco esforço. Algumas são simples e têm resolução rápida. Outras precisam de investigação médica e acompanhamento especializado. Vou te apresentar as principais causas que encontro na prática clínica.
Problemas respiratórios: asma, DPOC e fibrose pulmonar
As doenças pulmonares são causas muito comuns de dispneia de esforço. E o mais interessante — e preocupante — é que nem sempre o paciente sabe que tem alguma dessas condições. A asma, por exemplo, pode se manifestar em adultos como uma tosse seca persistente, cansaço fácil e chiado no peito, sem a clássica crise aguda que a maioria das pessoas associa à doença.
Nas pessoas com asma, as vias aéreas são mais reativas e cronicamente inflamadas. Qualquer aumento na ventilação, como o que acontece durante uma caminhada rápida ou ao subir escadas, pode desencadear broncoespasmo: as vias aéreas se estreitam e o ar simplesmente não passa com facilidade. O resultado imediato é a sensação intensa de falta de ar, que pode vir acompanhada de chiado audível.
A DPOC — Doença Pulmonar Obstrutiva Crônica — é outra condição muito presente, especialmente em pessoas com histórico de tabagismo ou exposição a fumaça de queima de madeira e poeiras industriais. Na DPOC, as paredes dos alvéolos são destruídas progressivamente. O ar entra, mas fica aprisionado nos pulmões. O diafragma vai perdendo eficiência. A cada esforço, o trabalho respiratório aumenta exponencialmente. A fibrose pulmonar, por sua vez, é menos conhecida, mas igualmente importante: o tecido pulmonar vai sendo substituído por tecido cicatricial rígido, que não se expande como deveria e não transfere oxigênio para o sangue com eficiência.
Causas cardíacas: insuficiência cardíaca e doença coronariana
O coração e os pulmões são vizinhos muito próximos, e o que afeta um afeta o outro. Quando o coração não funciona com eficiência, os pulmões sofrem as consequências — e o primeiro sintoma que costuma aparecer é exatamente a falta de ar que piora com qualquer esforço.
Na insuficiência cardíaca, o coração perde a capacidade de bombear o sangue de forma eficaz. O sangue começa a se acumular nas veias pulmonares. O líquido vaza para dentro dos alvéolos, reduzindo drasticamente a área disponível para a troca de oxigênio. Com menos espaço para o oxigênio passar, qualquer esforço — mesmo falar por telefone ou levantar da cama — pode gerar uma falta de ar intensa e assustadora.
A doença arterial coronariana é o estreitamento das artérias que abastecem o próprio músculo cardíaco. Durante um esforço físico, o coração precisa de mais sangue. Mas as artérias bloqueadas pela aterosclerose não conseguem entregar essa demanda. O resultado pode ser dor no peito, mas também pode ser apenas falta de ar, sem dor nenhuma. Isso é chamado de equivalente anginoso, e é mais comum em mulheres e em pessoas com diabetes. Se você se encaixa nesse perfil e sente falta de ar ao se esforçar, avalie com um cardiologista.

O espirômetro de incentivo é um dos dispositivos mais utilizados na fisioterapia respiratória para melhorar a capacidade pulmonar.
Descondicionamento físico, anemia e outros fatores
Nem sempre a falta de ar aponta para uma doença estrutural. Às vezes, o problema é muito mais simples e muito mais tratável: o nível de condicionamento físico. Quando o corpo fica muito tempo sem se movimentar, os músculos — inclusive os respiratórios, especialmente o diafragma — perdem força, resistência e coordenação. O coração e os pulmões ficam acostumados a trabalhar pouco. Quando você exige um pouco mais deles, eles simplesmente não conseguem responder na velocidade que o seu corpo precisa.
Esse é o chamado descondicionamento físico, e ele é muito mais prevalente do que a maioria das pessoas imagina. Trabalho sedentário, home office, vida em apartamento, falta de tempo para se exercitar — tudo isso contribui para um organismo que já não sabe mais lidar com esforços moderados. E o pior: quando a pessoa tenta se movimentar e sente falta de ar, fica com medo e se move ainda menos. Um ciclo que precisa ser quebrado com orientação profissional.
A anemia é outro fator frequente e muitas vezes ignorado. Quando há falta de ferro no organismo, a hemoglobina — proteína responsável por transportar o oxigênio no sangue — diminui. Com menos oxigênio circulando, o coração acelera e a respiração fica mais rápida para tentar compensar. O resultado é cansaço e falta de ar mesmo em atividades simples. Obesidade, ansiedade, gravidez e até o uso de alguns medicamentos também entram nessa lista de causas possíveis. Por isso a avaliação precisa ser completa — olhando para o quadro inteiro da pessoa, não só para um órgão isolado.
O papel da respiração no seu dia a dia
Respirar é automático, mas respirar bem não é. E a maioria das pessoas nunca aprendeu a fazer isso direito — porque, afinal, ninguém ensina. O problema é que um padrão respiratório ruim, mantido por anos, tem consequências reais para a sua energia, postura e qualidade de vida.
Padrão respiratório e mecânica do diafragma
O diafragma é o músculo mais importante da respiração. Fica logo abaixo dos pulmões, separando o tórax do abdome. Quando ele contrai, cria um espaço de pressão negativa que puxa o ar para dentro dos pulmões. Quando relaxa, esse espaço se reduz e o ar sai. Simples assim. Uma respiração eficiente usa o diafragma como motor principal — e você consegue perceber isso quando a barriga sobe mais do que o peito ao inspirar.
O problema é que a maioria das pessoas, especialmente as que passam o dia sentadas na frente do computador ou que vivem em estado crônico de estresse, desenvolve um padrão de respiração torácica. Respiram com o peito, usando os músculos do ombro e do pescoço. Esse padrão é menos eficiente, exige mais energia, não ventila bem a parte inferior dos pulmões — que é justamente onde há mais alvéolos disponíveis para troca de gases — e ainda deixa o diafragma progressivamente mais fraco e descoordenado.
Com o tempo, esse padrão errado se torna o padrão habitual. O diafragma vai perdendo força. E qualquer aumento da demanda respiratória — uma caminhada, subir uma escada, uma conversa animada — sobrecarrega o sistema. A falta de ar aparece. E a pessoa nem desconfia que o problema central está na forma como respira no dia a dia, não apenas durante o esforço.
Como a respiração errada piora a falta de ar
Existe um ciclo que se retroalimenta e que aparece com enorme frequência no consultório. O paciente começa a sentir falta de ar ao se esforçar. Com medo de piorar, passa a se movimentar cada vez menos. Com menos movimento, o condicionamento cai ainda mais. O padrão respiratório piora. E da próxima vez que precisa se mover, a falta de ar aparece com um esforço ainda menor do que antes. Isso é o ciclo da inatividade, e ele é verdadeiramente perigoso.
Além disso, a respiração rápida e superficial — que é o que acontece quando você entra em pânico ao sentir falta de ar — aumenta a frequência respiratória, mas diminui o volume de ar que entra por vez. O resultado é que você respira mais, mas se oxigena menos. É contraproducente. E piora a sensação subjetiva de sufocamento, gerando mais ansiedade e mais hiperventilação, num ciclo que só se resolve quando você aprende a controlar conscientemente o ritmo respiratório.
Outra consequência desse padrão: a musculatura acessória da respiração — trapézio, escalenos, esternocleidomastoideo — fica permanentemente tensa e encurtada. Isso cria dores cervicais, cefaleia e ainda mais dificuldade para respirar. Um problema alimenta o outro, de forma tão integrada que às vezes o paciente chega ao consultório com queixa de “dor no pescoço que não passa” sem saber que a raiz do problema é respiratória.
Sinais que seu corpo está pedindo ajuda
Seu corpo é inteligente. Ele manda sinais antes de o problema virar uma crise. Você só precisa aprender a ouvi-lo com atenção. Acordar cansado mesmo tendo dormido bem. Suspiros frequentes ao longo do dia — aquele suspiro involuntário que parece uma tentativa de completar uma respiração que nunca fica satisfatória. Tensão crônica no ombro e no pescoço que não cede com massagem ou qualquer tratamento pontual.
Bocejo excessivo ao longo do dia também entra nessa lista — e muita gente não sabe, mas nem sempre é sinal de sono. Pode ser o corpo tentando captar uma quantidade maior de ar numa única respiração mais profunda. Tosse seca e persistente, especialmente à noite. Sensação de não conseguir completar uma respiração funda, como se os pulmões nunca ficassem realmente cheios.
Quando o paciente me relata esses sintomas — muitas vezes sem nunca ter associado ao sistema respiratório — algo muda na consulta. A pessoa entende que o problema é real, tem nome, e tem solução. E a motivação para trabalhar a respiração cresce muito. Porque a mudança não é só sobre não ficar sem ar na escada. É sobre ter mais energia, dormir melhor, ter menos dor e se sentir mais presente no próprio corpo ao longo de todo o dia.
A fisioterapia respiratória no tratamento da dispneia
A fisioterapia respiratória é uma especialidade fundamental no tratamento da falta de ar ao esforço. E vai muito além do que a maioria das pessoas imagina quando pensa em fisioterapia.
Técnicas de reeducação respiratória
A reeducação respiratória é o ponto de partida para a maioria dos pacientes com dispneia de esforço. E é aqui que a fisioterapia brilha de verdade. A técnica mais fundamental é o treinamento da respiração diafragmática. Ensinamos o paciente a recrutar o diafragma de forma consciente, inicialmente em repouso e depois durante movimentos progressivamente mais exigentes. Usamos o biofeedback manual — a própria mão do paciente sobre a barriga — para ajudar na percepção do movimento correto e criar o vínculo entre atenção e respiração.
A respiração com lábios semi-cerrados — também chamada de respiração freno-labial — é outra técnica muito útil, especialmente para pacientes com DPOC. Ela cria uma resistência leve na saída do ar, o que evita o colapso das vias aéreas durante a expiração e permite que o ar retido nos pulmões saia de forma mais eficiente. O resultado é menos hiperinsuflação, menos sensação de aperto e mais capacidade para a próxima inspiração. Pacientes com DPOC que dominam essa técnica relatam uma diferença enorme na sua capacidade de se movimentar.
A técnica de respiração ativa do ciclo (ACBT), a drenagem autogênica e o uso de dispositivos como o Flutter e o Threshold são outros recursos que utilizamos conforme a necessidade de cada paciente. O tratamento em fisioterapia é sempre personalizado — porque a falta de ar de uma pessoa com asma é completamente diferente da falta de ar de alguém com insuficiência cardíaca, descondicionamento físico ou ansiedade. Um protocolo único não serve para todos.
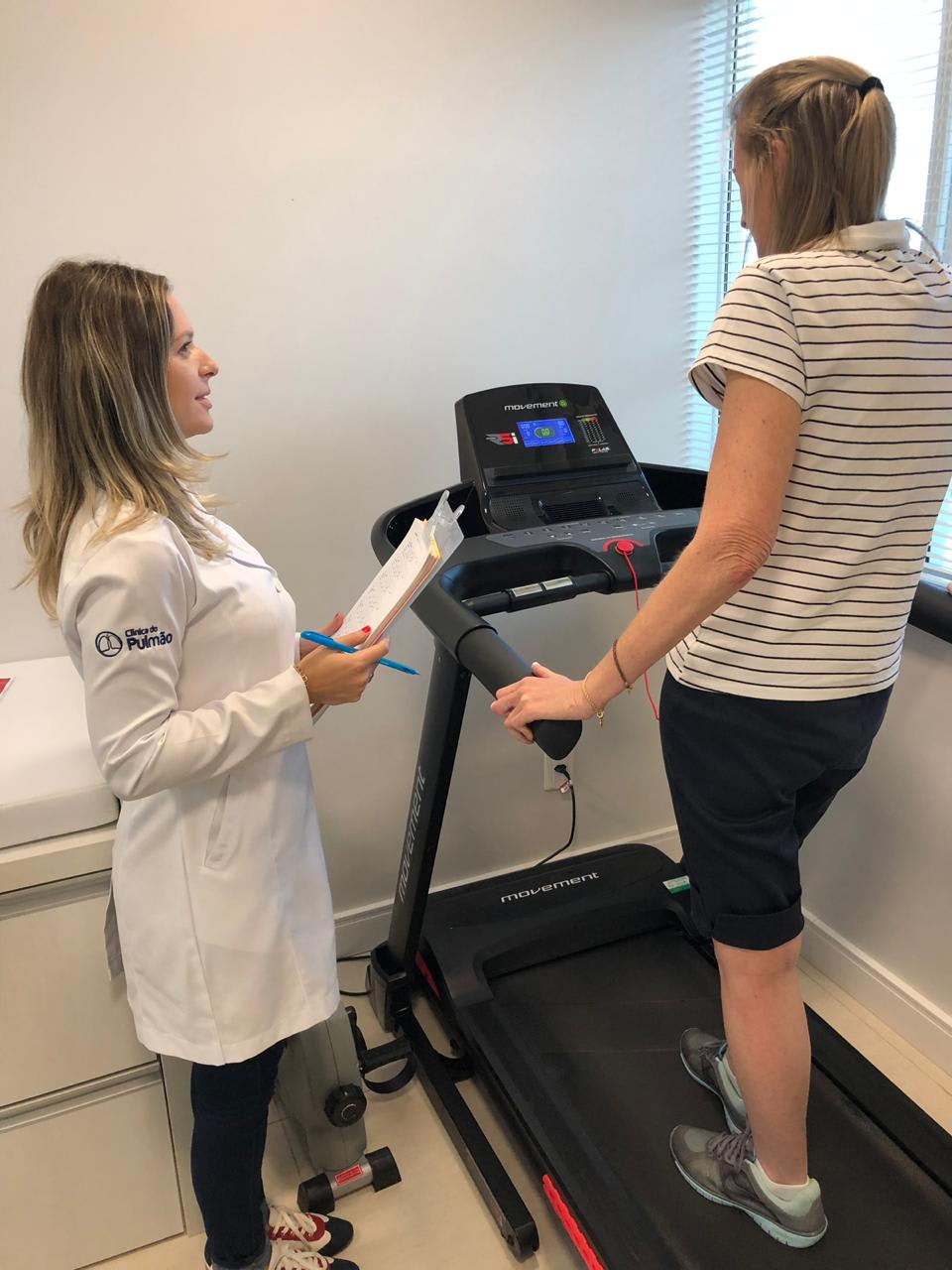
A reabilitação pulmonar com condicionamento progressivo é baseada em evidência científica sólida e transforma a qualidade de vida dos pacientes.
Exercícios de condicionamento progressivo
Pode parecer contraditório, mas exercício é remédio para a falta de ar. O segredo está em como fazer, com qual intensidade, com qual progressão e sob qual supervisão. O condicionamento progressivo começa do zero: com atividades leves, curtas e controladas. Uma caminhada de cinco minutos no corredor. Sete minutos alguns dias depois. Dez minutos depois de uma semana. O corpo vai se adaptando gradualmente. O coração e os pulmões ficam mais eficientes. Os músculos periféricos passam a precisar de menos oxigênio para a mesma quantidade de trabalho.
Esse processo tem nome: reabilitação cardiorrespiratória. E é baseado em evidência científica robusta. Estudos publicados em revistas internacionais de pneumologia mostram que pacientes com DPOC que completam programas de condicionamento progressivo sentem menos falta de ar, têm menos internações hospitalares e relatam muito mais qualidade de vida — mesmo sem melhora significativa nos exames de função pulmonar. O que muda não é só o pulmão. É tudo: os músculos ficam mais eficientes, o coração trabalha com menos esforço, o sistema nervoso aprende a não entrar em pânico a cada aumento de esforço.
No consultório, monitoro a saturação de oxigênio, a frequência cardíaca e a percepção de esforço na Escala de Borg durante todo o condicionamento. A progressão é segura, individualizada e — o que mais importa — motivadora. Porque o paciente vai vendo os resultados na própria vida: volta a subir a escada de casa, vai ao mercado a pé, brinca com os netos. São conquistas pequenas para quem nunca perdeu essa capacidade, mas são enormes para quem passou meses achando que nunca mais conseguiria.
Reabilitação pulmonar: o que é e como funciona
A reabilitação pulmonar é um programa estruturado, multidisciplinar e baseado em evidências para pessoas com doenças respiratórias crônicas. Ela inclui fisioterapia, educação do paciente, suporte psicológico e, em muitos centros, acompanhamento nutricional. Não é apenas academia para pacientes com doenças pulmonares. É um programa completo que transforma a relação da pessoa com a própria condição de saúde.
Dentro do programa, o paciente aprende sobre a sua doença, aprende a reconhecer e gerenciar os seus sintomas, aprende técnicas de conservação de energia para as atividades do dia a dia — como a forma certa de dobrar roupas, cozinhar ou tomar banho sem se sobrecarregar — e treina de forma progressiva dentro de parâmetros monitorados e seguros. O conhecimento que o paciente adquire sobre o próprio corpo é um dos ativos mais valiosos de todo o processo.
Os resultados documentados na literatura são expressivos: redução da dispneia, aumento da capacidade funcional, melhora da qualidade de vida, redução de ansiedade e depressão — que são muito comuns em pessoas com doenças respiratórias crônicas e que raramente são endereçadas isoladamente — e diminuição de internações hospitalares. A reabilitação pulmonar é indicada para DPOC, fibrose pulmonar, hipertensão pulmonar, asma grave, e também como parte da recuperação pós-COVID e pós-cirurgia torácica. Se você ou alguém que você conhece tem alguma dessas condições e ainda não passou por reabilitação, vale conversar com um fisioterapeuta especializado hoje mesmo.
O que você pode fazer agora para melhorar
Além do tratamento especializado, há mudanças concretas e acessíveis que você pode começar a implementar na sua rotina hoje mesmo. Pequenas decisões, praticadas com consistência, geram resultados reais ao longo do tempo.
Hábitos diários que fazem diferença
A primeira mudança é a mais simples: observe como você está respirando agora, neste exato momento. Seu peito está subindo mais do que a barriga? Você está com os ombros tensos? Está respirando pela boca? Tome um minuto. Coloque uma mão na barriga e a outra no peito. Inspire pelo nariz, devagar, sentindo a barriga subir primeiro. Expire pelo nariz, sem pressa, sentindo a barriga abaixar. Faça isso cinco vezes. Esse é o primeiro passo — e ele custa zero reais e pode ser feito em qualquer lugar.
Outros hábitos que ajudam de forma concreta: não fume e evite ambientes com fumaça ou poeiras em suspensão. Mantenha um peso saudável — cada quilo a mais aumenta o trabalho respiratório e cardiovascular. Hidrate-se bem, porque a mucosa respiratória precisa de umidade para funcionar corretamente e manter os cílios responsáveis pela limpeza das vias aéreas ativos. Durma numa posição que facilite a respiração — geralmente de lado, com um travesseiro de boa espessura, para que a via aérea fique alinhada. E se possível, reserve um espaço no seu dia para uma caminhada leve, mesmo que sejam apenas 10 minutinhos.
Não subestime o impacto da ansiedade sobre a respiração. Quando você está ansioso, a tendência é respirar de forma rápida e superficial, usando apenas a parte de cima do tórax. Técnicas de relaxamento simples, como a respiração 4-7-8 (inspira em 4 tempos, segura em 7, expira lentamente em 8), ajudam muito a quebrar o ciclo de hiperventilação que acompanha os momentos de estresse e falta de ar. Experimente antes de dormir por uma semana e observe a diferença no seu sono e na sua disposição pela manhã.
Quando buscar ajuda profissional
Existem situações em que a auto-observação e os ajustes de hábito não são suficientes. E em que adiar a busca por ajuda especializada pode piorar o quadro de forma desnecessária. Procure um médico — e depois um fisioterapeuta respiratório — quando a falta de ar for progressiva: a cada semana você consegue fazer menos do que conseguia fazer na semana anterior. Quando ela surgir em repouso, sem nenhum esforço físico. Quando vier acompanhada de dor no peito, inchaço nas pernas, chiado audível, tosse com sangue ou febre.
Preste atenção também quando você acordar à noite com falta de ar — o que os médicos chamam de dispneia paroxística noturna, um sinal clássico de comprometimento cardíaco que precisa de investigação urgente. E se você tiver um oxímetro de pulso em casa (aquele aparelhinho que coloca no dedo e mede a saturação), saiba que uma leitura abaixo de 94% durante ou logo após pequenos esforços é um sinal de que algo precisa ser avaliado.
Não espere a situação se tornar uma emergência para pedir ajuda. Quanto mais cedo você inicia o tratamento, mais rápida é a recuperação e menores são os danos ao organismo. O fisioterapeuta respiratório pode ser seu parceiro principal nesse caminho. Não apenas para tratar, mas para te ensinar a cuidar da sua respiração e do seu movimento de forma cada vez mais independente. O objetivo do tratamento, em última análise, é que você precise cada vez menos de nós — porque aprendeu a se cuidar.
Mantendo a qualidade de vida a longo prazo
Cuidar da respiração é um processo contínuo. Não tem fórmula mágica e não existe atalho que funcione a longo prazo. Mas o ganho de qualidade de vida que vem com esse cuidado é real, mensurável e, acima de tudo, transformador. Pacientes que passaram por reabilitação pulmonar e se mantiveram ativos relatam retomar atividades que haviam abandonado há anos: subir escadas, jogar com os netos, viajar, trabalhar no jardim, cozinhar sem parar no meio por causa do cansaço.
A chave é a consistência. Não precisa ser muito de uma vez. Precisa ser todo dia. Uma respiração diafragmática antes de dormir. Uma caminhada curta depois do almoço. Atenção ao padrão postural durante o trabalho. Essas micromudanças, acumuladas ao longo de semanas e meses, transformam a função respiratória, a capacidade cardiorrespiratória e a disposição geral. O corpo humano tem uma capacidade enorme de adaptação quando recebe o estímulo certo.
E quando o caminho ficar difícil — porque em algum momento vai ficar — lembre que a fisioterapia está aqui para ajudar a recalcular a rota. Às vezes você vai progredir rápido. Às vezes vai estacionar por um tempo. Isso é normal e faz parte do processo. O importante é não retroceder ao ponto de partida, e ter um profissional ao lado que te ajuda a entender cada fase do seu corpo com clareza, respeito e sem julgamento.
Exercícios para fixar o aprendizado
Exercício 1 — Respiração Diafragmática Consciente
Deite de costas com os joelhos dobrados e os pés apoiados no chão. Coloque uma mão sobre a barriga e a outra sobre o peito. Inspire pelo nariz, contando até 4, sentindo a barriga subir enquanto o peito permanece o mais parado possível. Segure o ar por 2 segundos. Expire pelo nariz (ou com os lábios semi-cerrados) contando até 6, sentindo a barriga abaixar lentamente. Repita 10 vezes, duas vezes ao dia — preferencialmente de manhã ao acordar e à noite antes de dormir.
Objetivo: Reativar o padrão de respiração diafragmática e reduzir o recrutamento excessivo da musculatura acessória cervical e dos ombros.
Resposta esperada:
Após 1 a 2 semanas de prática diária, você vai notar que a respiração fica progressivamente mais lenta e profunda mesmo fora dos momentos de exercício. A sensação de aperto no peito diminui. A barriga começa a se mover naturalmente ao respirar, sem precisar de atenção consciente. Muitos pacientes relatam também melhora no sono, redução da tensão cervical e mais disposição ao longo do dia. Se sentir tontura nas primeiras tentativas, reduza o tempo da expiração e faça pausas.
Exercício 2 — Caminhada Progressiva com Controle da Respiração
Escolha um espaço seguro e plano — pode ser dentro de casa ou em uma calçada tranquila. Caminhe por 5 minutos em ritmo confortável, mantendo a respiração pelo nariz (boca fechada). Tente manter a respiração ritmada: inspire em 2 passos, expire em 2 passos. Se sentir que está ficando sem ar, reduza o ritmo antes de abrir a boca — respirar pela boca durante o exercício aumenta a perda de calor e umidade nas vias aéreas e pode piorar o broncoespasmo em quem tem asma. A cada 3 dias, acrescente 2 minutos à duração total da caminhada.
Objetivo: Recondicionamento cardiorrespiratório progressivo e treino da coordenação entre respiração e movimento, reduzindo a percepção de esforço ao longo das semanas.
Resposta esperada:
Em 3 a 4 semanas de prática regular, você vai perceber que consegue manter a caminhada por mais tempo sem precisar parar ou abrir a boca para respirar. A frequência cardíaca sobe menos para o mesmo esforço, o que significa que o coração está trabalhando com mais eficiência. A sensação de falta de ar começa a aparecer apenas em esforços maiores do que antes — e desaparece mais rápido quando você para. Se em algum momento a saturação cair abaixo de 94% ou sentir dor no peito, interrompa e consulte seu fisioterapeuta.

“Olá! Sou a Dra. Fernanda. Sempre acreditei que a fisioterapia é a arte de devolver sorrisos através do movimento. Minha trajetória na área da saúde começou com um propósito claro: oferecer um atendimento onde o paciente é ouvido e compreendido em sua totalidade, não apenas em sua dor física.
Graduada pela Unicamp e com especialização em Fisioterapia, dedico meus dias a estudar e aplicar técnicas que unam conforto e resultado. Entendo que cada corpo tem seu tempo e cada reabilitação é uma jornada única.
No meu consultório, você encontrará uma profissional apaixonada pelo que faz, pronta para segurar na sua mão e guiar seu caminho rumo a uma vida com mais qualidade e liberdade.”