A fisioterapia após fratura de fêmur é essencial porque a lesão não afeta só o osso. Ela mexe com dor, força, equilíbrio, confiança, sono, humor e autonomia. Quando o tratamento reabilitador entra cedo e de forma bem dosada, você tende a recuperar movimento com mais segurança, reduzir complicações do tempo parado e voltar às tarefas da vida real com menos medo.[3][5][6]
Na prática clínica, eu costumo explicar isso de um jeito simples. A cirurgia organiza a fratura quando ela é indicada, mas a fisioterapia organiza a função. É ela que ajuda você a sentar, levantar, transferir peso, reaprender a caminhar, proteger a articulação e fazer o corpo inteiro trabalhar de novo em conjunto. Sem esse processo, a recuperação costuma ficar mais lenta, mais dolorosa e mais limitada.[2][3][5]
Depois de uma fratura de fêmur, sobretudo nas fraturas proximais mais comuns em idosos, a perda funcional pode ser importante. Revisões e diretrizes mostram que a mobilização precoce, o treino de marcha, o fortalecimento progressivo e o acompanhamento multidisciplinar fazem diferença no desfecho. É por isso que esse cuidado não é um detalhe do pós-operatório. Ele é parte central do tratamento.[2][3][4][8]
1. Entendendo o impacto da fratura de fêmur no corpo e na rotina
Quando o fêmur quebra, o corpo entra num modo de proteção muito intenso. A dor sobe, a musculatura trava, o apoio da perna fica comprometido e até tarefas básicas parecem maiores do que eram antes. Não é exagero. O fêmur é um osso grande, forte e central para sustentar carga, então qualquer lesão ali bagunça a mecânica do corpo inteiro.[6]
Além da fratura em si, existe o efeito dominó do trauma. Você pode perder força rápido, ficar mais inseguro para mudar de posição e começar a evitar movimentos por medo de sentir dor ou deslocar a perna. Esse padrão de defesa é comum, mas, se não for bem conduzido, vira rigidez, fraqueza e dependência desnecessária.
Nos casos de fratura proximal de fêmur, mais comuns em pessoas acima de 60 anos, o impacto costuma ser ainda mais amplo. Johns Hopkins aponta que esse tipo de lesão pode trazer internação prolongada, perda de independência e recuperação difícil. Então, quando você pensa em fisioterapia, não pense só em exercício. Pense em reorganizar a sua vida funcional passo a passo.[7]
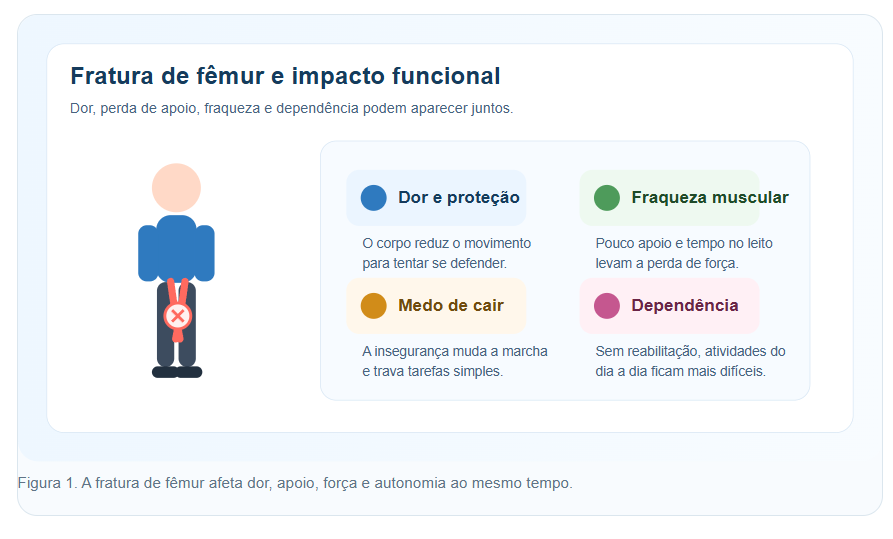
Figura 1. A fratura de fêmur afeta dor, apoio, força e autonomia ao mesmo tempo.
1.1 O que muda nas primeiras semanas após a fratura
Nas primeiras semanas, o foco não é fazer muito. O foco é fazer o certo. O tecido ósseo está em reparo, a dor ainda oscila, há edema, redução de mobilidade e um cansaço que muita gente subestima. Seu corpo gasta energia para cicatrizar, e isso altera disposição, tolerância ao esforço e até apetite.
Nesse começo, eu observo muito como você respira, como se move na cama, como senta e como transfere peso. Parece básico, mas é aí que a recuperação ganha ou perde qualidade. Uma sentada mal controlada, uma transferência feita no susto ou um uso errado do andador podem aumentar dor e insegurança.
A fratura também afeta a musculatura ao redor do quadril, da coxa, do joelho e do tronco. Em pouco tempo, você já nota redução de força, principalmente no quadríceps e nos estabilizadores do quadril. A revisão publicada no PMC mostra que, meses depois da lesão, a perna fraturada ainda pode permanecer mais fraca do que a outra, o que explica parte da dificuldade para caminhar bem.[2]
1.2 Por que o repouso sozinho não resolve
Repouso tem o seu lugar, claro. O osso precisa de proteção e a carga precisa respeitar a fase de consolidação e a orientação do ortopedista. Mas repouso isolado não devolve mobilidade, não treina equilíbrio, não corrige compensações e não reativa musculatura profunda. Ele controla risco imediato, mas não reconstrói função.
Quando você fica parado por muito tempo, o corpo cobra. NICE destaca que a reabilitação deve começar até o dia seguinte à cirurgia, com apoio diário no hospital, justamente para reduzir os efeitos do confinamento prolongado no leito e favorecer independência e mobilidade.[3]
Em outras palavras, cicatrizar o osso não é o mesmo que recuperar sua vida prática. Você pode estar com a fratura consolidando e, ainda assim, não conseguir subir um degrau, entrar no banho com segurança ou andar pela casa sem medo. A fisioterapia entra para preencher essa diferença entre melhora médica e melhora funcional.
1.3 O que acontece quando a reabilitação atrasa
Quando a reabilitação atrasa, a dor tende a se misturar com rigidez e perda de confiança. A articulação fica menos solta, o gesto de caminhar fica mais travado e o medo de cair ganha espaço. A pessoa começa a evitar movimento para se poupar, mas essa estratégia, com o tempo, empobrece a recuperação.
Existe ainda o risco das complicações clássicas do tempo excessivo no leito. Em pacientes mais frágeis, falamos de piora respiratória, trombose, perda de massa muscular, úlcera por pressão e queda importante do condicionamento. Por isso, mobilizar cedo, dentro do que é seguro, não é pressa. É prevenção clínica.[3][8]
Um estudo recente em PubMed associou mobilização precoce após fratura de quadril a menor mortalidade em 30 dias e menos complicações quando comparada à mobilização tardia. Eu gosto de traduzir isso de um jeito muito direto: o corpo tolera melhor o processo quando volta a ser convidado a funcionar cedo, com supervisão e critério.[8]
2. Como a fisioterapia atua em cada fase da recuperação
Uma boa reabilitação não é uma receita pronta. Ela muda conforme o tipo da fratura, a cirurgia realizada, a idade, o nível de autonomia anterior e as comorbidades que você já trazia. Por isso, o tratamento sério não começa pelo exercício da moda. Começa pela avaliação fisioterapêutica.
Eu avalio dor, edema, amplitude de movimento, padrão respiratório, capacidade de fazer transferências, qualidade do apoio, força muscular, equilíbrio e confiança para andar. Também observo como você entende as orientações, porque aderência depende muito de clareza. Quando o paciente entende o porquê de cada passo, ele se engaja melhor.
As diretrizes atuais tratam a fisioterapia como padrão de cuidado na reabilitação após fratura de quadril em adultos mais velhos. Isso inclui raciocínio clínico para diagnóstico funcional, prognóstico, intervenção e acompanhamento de resultados. Não estamos falando de complemento. Estamos falando de cuidado estruturado.[5]

Figura 2. A reabilitação progride da mobilização inicial ao treino de marcha e fortalecimento.
2.1 Fase hospitalar e pós-operatório imediato
Na fase hospitalar, a fisioterapia trabalha com objetivos curtos, mas decisivos. O primeiro é te tirar da passividade. Isso envolve orientar mudanças de posição, treino para sentar, controle postural, exercícios respiratórios quando indicados, contrações isométricas, ativação de tornozelo e início seguro das transferências.
Também entra o treino de marcha com dispositivo auxiliar, sempre respeitando a liberação médica de carga. Em alguns casos, o apoio é parcial. Em outros, há restrições mais claras. O ponto central aqui é que você não aprende a usar andador ou muleta sozinho no improviso. Esse treino precisa de correção técnica para proteger a fratura e evitar compensações ruins.
NICE recomenda reabilitação ao menos uma vez por dia, começando até o dia seguinte à cirurgia. Isso inclui ajuda para sentar, ficar em pé, manter postura ereta e avançar no movimento com segurança. Esse tipo de manejo precoce encurta o caminho entre leito e função, que é exatamente onde a fisioterapia faz diferença logo de cara.[3]
2.2 Fase de ganho de mobilidade e controle da dor
Depois da fase mais aguda, começamos a ganhar mobilidade com mais intenção. Aqui o trabalho envolve amplitude de movimento, controle de edema, analgesia, dissociação de cinturas, soltura articular dentro do permitido e treino de padrões funcionais. A meta não é só mexer a perna. É mexer com qualidade e menos proteção exagerada.
A dor merece leitura clínica. Nem toda dor significa piora, e nem toda ausência de dor significa prontidão para avançar carga. Eu observo intensidade, horário, comportamento durante o apoio, relação com esforço e sinais inflamatórios. Isso me ajuda a ajustar volume, intervalo e progressão sem te empurrar nem te frear demais.
Alguns recursos adjuvantes podem entrar conforme o caso, como eletroestimulação para ativação muscular, TENS para modulação de dor e estratégias de terapia manual. A literatura revisada no PMC descreve benefícios de TENS em dor e ganho de amplitude, mas o coração da reabilitação continua sendo exercício terapêutico bem progressivo.[2]
2.3 Fase de fortalecimento e retomada da marcha
Quando a consolidação avança e a carga permitida aumenta, o foco migra com mais força para fortalecimento, marcha, equilíbrio e resistência. É aqui que muita gente sente que a fisioterapia realmente começa a aparecer no corpo. Levantar da cadeira fica menos pesado. O apoio da perna ganha confiança. A passada deixa de ser tão curta e travada.
As diretrizes publicadas no JOSPT indicam exercício estruturado com fortalecimento resistido progressivo, treino de equilíbrio, suporte de peso, prática funcional e treino de marcha. Esse conjunto faz sentido clínico porque caminhar bem depende de várias bases ao mesmo tempo, e não apenas de uma musculatura mais forte.[5]
Também trabalhamos degraus, mudanças de direção, transferências mais complexas, dupla tarefa e tolerância ao esforço. Em alguns pacientes, a caminhada volta rápido, mas o equilíbrio lateral continua ruim. Em outros, a força melhora antes da confiança. O plano precisa enxergar essas diferenças para não liberar função antes do corpo estar pronto.
3. Benefícios práticos que você sente no dia a dia
Uma recuperação bem conduzida aparece na vida real antes mesmo de aparecer em testes mais formais. Você percebe quando consegue ir ao banheiro com menos receio, quando entra e sai da cama sem pedir tanta ajuda e quando passa a apoiar a perna sem prender a respiração. Esse tipo de ganho é funcional, concreto e muito valioso.
Na clínica, eu sempre digo que o objetivo da fisioterapia não é te fazer depender do consultório. O objetivo é devolver autonomia. Isso vale para o idoso que quer voltar a circular em casa, para o adulto que precisa retomar trabalho e para quem simplesmente quer recuperar dignidade de movimento sem viver em alerta o dia inteiro.
Os estudos mostram esse ganho em várias frentes. Revisões sobre exercício estruturado após fratura de quadril apontam melhora de mobilidade, força de membros inferiores, equilíbrio e atividades de vida diária, ainda que o tamanho do efeito varie conforme a intensidade, a duração e o ambiente da intervenção.[9][10]
3.1 Voltar a sentar, levantar e caminhar com segurança
Sentar e levantar parecem gestos simples até o dia em que eles doem. Depois de uma fratura de fêmur, essas transições viram marcos da recuperação. Elas exigem força de quadríceps, controle de tronco, mobilidade de quadril, ajuste de base e confiança para transferir peso sem escapar para o lado sadio o tempo todo.
Quando eu treino isso com você, não estou só repetindo movimento. Estou refinando um padrão. Observamos alinhamento, distribuição de carga, velocidade e estratégia de compensação. Se você levanta sempre puxando com os braços ou jogando o corpo para um lado, seu corpo aprende um atalho que cobra preço depois na marcha.
O treino de marcha segue a mesma lógica. A ideia é sair de uma caminhada de sobrevivência para uma caminhada eficiente. Isso passa por comprimento do passo, contato do pé, ritmo, simetria e uso correto do dispositivo auxiliar. A revisão de 2013 e outras publicações mostram que marcha precoce e fortalecimento contribuem para melhor função e maior independência.[2][8]
3.2 Recuperar confiança, equilíbrio e independência
Nem toda limitação pós-fratura é física. Muitas vezes, o que mais prende o paciente é o medo de cair de novo. E eu levo isso muito a sério. Um corpo com receio pisa curto, evita giro, segura a respiração, endurece ombro e tronco e passa a gastar energia demais para tarefas pequenas.
Por isso, equilíbrio não é só um item da ficha. É uma experiência prática. Trabalhamos transferência de peso, apoio unipodal adaptado, reação postural, orientação espacial e tarefas funcionais que fazem sentido para sua rotina. Quando esse treino é bem feito, a confiança volta junto com o movimento, e não depois dele.
Meta-análises sobre treino de equilíbrio após fratura de quadril mostram melhora de função física global, velocidade de marcha, força de membros inferiores, desempenho em tarefas e atividades de vida diária. Em termos simples, equilíbrio treinado tende a virar autonomia mais cedo.[9][11]
3.3 Reduzir o risco de novas quedas e novas lesões
Quem já sofreu uma fratura importante costuma mudar a relação com o corpo e com o ambiente. Isso pode ser bom quando vira cuidado consciente, mas pode ser ruim quando vira imobilidade. A fisioterapia ajuda você a encontrar o meio do caminho. Nem imprudência, nem retração total.
O risco de nova queda não depende só do osso. Ele depende de força, visão, velocidade de reação, organização da casa, medicações, calçado, confiança e atenção dividida. Por isso, uma reabilitação madura não termina na maca. Ela conversa com o corredor da sua casa, com o banheiro, com a escada e com o jeito como você vive.
A revisão do PMC traz um dado importante: no primeiro ano após fratura de quadril, o risco de uma nova fratura pode subir bastante. Além disso, programas prolongados de fisioterapia e exercícios em casa foram associados à redução de quedas em alguns estudos. Então prevenir recaída também é tratar bem a lesão atual.[2]
4. O que faz um plano fisioterapêutico realmente funcionar
Nem todo paciente evolui no mesmo ritmo. É por isso que comparação atrapalha tanto. Você não é o caso da internet, o vizinho da enfermaria nem o familiar que operou há três anos. Um plano bom funciona porque é individual, progressivo e revisto conforme a sua resposta clínica.
Eu costumo montar metas de curto, médio e longo prazo. Primeiro, controlar dor e facilitar transferências. Depois, melhorar marcha, força e tolerância ao apoio. Mais à frente, recuperar tarefas específicas, como subir escada, sair do carro, cozinhar em pé ou voltar ao trabalho. Meta vaga gera treino solto. Meta clara organiza adesão.
Outro ponto central é a consistência. Fazer demais num dia e passar dois dias travado não costuma render. Reabilitação responde melhor a estímulo regular, bem distribuído e tecnicamente correto. O corpo aprende por repetição de qualidade, não por heroísmo.

Figura 3. O plano funciona melhor quando une avaliação, progressão de carga e ambiente seguro.
4.1 Avaliação individual e metas realistas
Uma avaliação boa não pergunta apenas onde dói. Ela investiga como dói, quando piora, o que limita, o que te preocupa e o que você precisa recuperar com urgência. Para uma pessoa, a prioridade é andar até a padaria. Para outra, é entrar no banho sem ajuda. Para outra, é voltar a dirigir. Tudo isso muda o foco do tratamento.
As metas precisam ser realistas, mas não tímidas. Se você teve uma fratura complexa, não faz sentido cobrar desempenho de corrida em poucas semanas. Ao mesmo tempo, também não faz sentido aceitar uma marcha insegura por meses sem reavaliar a estratégia. O raciocínio clínico serve justamente para ajustar expectativa com honestidade e direção.
Diretrizes internacionais sobre manejo fisioterapêutico reforçam a importância de avaliação, prognóstico e acompanhamento de desfechos para decidir progressão. Isso protege você de dois extremos ruins: o excesso de carga antes da hora e o tratamento sem desafio suficiente para gerar adaptação.[5]
4.2 Exercícios progressivos e carga na medida certa
Progressão é uma palavra chave em fisioterapia traumato-ortopédica. Você começa com o que tolera hoje e avança para o que precisa fazer amanhã. Isso vale para amplitude, força, equilíbrio, tempo em pé, distância de marcha e complexidade funcional. Cada bloco prepara o próximo.
O exercício precisa respeitar a fase biológica da consolidação e a estabilidade da fixação cirúrgica. Em algumas fraturas, a liberação de carga vem cedo. Em outras, o ortopedista segura mais. O fisioterapeuta traduz essa orientação para o treino. É aí que entra a dosagem fina, aquela que não aparece em videozinho curto de internet.
Revisões sistemáticas sugerem que exercício estruturado melhora mobilidade após fratura de quadril e que programas com resistência progressiva tendem a ser mais efetivos. Isso combina com o que vemos no consultório: quando a carga cresce no tempo certo, a função acompanha com menos compensação.[10]
4.3 Participação da família e adaptações em casa
A família pode ser um apoio enorme ou um freio sem perceber. Às vezes, por medo, todo mundo quer fazer tudo pelo paciente. O problema é que excesso de ajuda também rouba treino. Seu corpo precisa praticar as tarefas que está tentando recuperar, ainda que com supervisão e segurança.
Eu oriento muito sobre ambiente. Tapete solto, banheiro sem apoio, cama muito alta, cadeira muito baixa e corredor com obstáculos complicam uma recuperação que já exige atenção. Pequenas adaptações mudam bastante a qualidade do seu dia e reduzem o desgaste desnecessário durante a reabilitação.
Há ainda situações em que o atendimento domiciliar faz mais sentido, seja pela dificuldade de locomoção, seja pela utilidade de treinar dentro do cenário real. Estudos citados na revisão do PMC mostraram bons resultados com reabilitação em casa, especialmente em equilíbrio, confiança e atividades do cotidiano.[2]
5. Quando procurar ajuda e o que esperar do tratamento
Muita gente procura fisioterapia já com semanas de atraso porque acredita que precisa esperar o osso colar por completo para começar. Nem sempre é assim. Em grande parte dos casos, a fisioterapia começa cedo, em fases e com objetivos diferentes, sempre respeitando a conduta médica e a estabilidade da fratura.
O que você deve esperar do tratamento? Não uma linha reta. Recuperação de fratura de fêmur costuma oscilar. Tem dia em que a perna responde melhor, tem dia em que pesa mais. O que importa é olhar tendência e funcionalidade. Você está ganhando apoio? Está levantando com mais controle? Está andando com menos receio? É isso que orienta o processo.
Cleveland Clinic informa que a recuperação total pode levar meses, e o próprio ciclo biológico da consolidação óssea já explica parte dessa duração. Então o objetivo não é acelerar de qualquer jeito. É avançar sem sabotar a qualidade do resultado.[6]
5.1 Sinais de que a recuperação não está fluindo bem
Alguns sinais pedem reavaliação mais cuidadosa. Dor que piora progressivamente, edema que não cede, medo extremo de apoiar, perda de movimento em vez de ganho, marcha cada vez mais torta e dependência crescente para tarefas simples merecem atenção. Nesses casos, o problema pode estar na dosagem, na técnica ou até em fatores médicos associados.
Outro alerta é quando a pessoa até faz os exercícios, mas segue sem transferir o ganho para o cotidiano. Fortalece deitado, mas não consegue levantar melhor. Anda no consultório, mas trava em casa. Isso mostra que a ponte entre exercício e função ainda não foi bem construída.
Também observo humor, sono e adesão. Recuperação longa mexe com cabeça e rotina. Se o paciente perde confiança, começa a faltar, evita apoio e entra num ciclo de frustração, a evolução trava. Reabilitação boa olha para tecido, movimento e comportamento ao mesmo tempo.
5.2 Quanto tempo dura a fisioterapia após fratura de fêmur
Não existe um prazo único. O tempo depende do tipo de fratura, da cirurgia, da idade, do nível funcional anterior, da presença de osteoporose, do suporte familiar e da regularidade do tratamento. Algumas pessoas retomam autonomia básica em poucas semanas. Outras precisam de um processo mais longo para recuperar marcha consistente e segurança.
Em fraturas de fêmur, a própria Cleveland Clinic aponta que a recuperação completa pode levar de quatro a seis meses, e em alguns casos a remodelação óssea segue além disso. Isso ajuda a colocar os pés no chão. Melhorar não é o mesmo que concluir. Você pode estar muito melhor em oito semanas e ainda precisar lapidar força, resistência e equilíbrio.[6]
Eu prefiro trabalhar com marcos clínicos em vez de datas soltas. Por exemplo: andar com dispositivo de forma segura, subir alguns degraus, levantar de cadeira sem compensar tanto, tolerar mais tempo em pé, dormir melhor, diminuir uso de apoio e voltar a uma rotina doméstica mais ativa. Esses marcos mostram progresso real.
5.3 Como manter os ganhos depois da alta
Alta não significa abandono. Significa que você ganhou recursos para seguir com mais autonomia. Depois da fase intensiva, entra o cuidado de manutenção. Isso inclui rotina de exercícios, caminhada orientada, fortalecimento contínuo, revisão do ambiente doméstico e acompanhamento periódico quando necessário.
Se a fratura aconteceu em contexto de queda, vale olhar para prevenção de novos episódios com muita seriedade. Isso passa por equilíbrio, força, revisão de medicações, saúde óssea e exposição segura às atividades. Em idosos, esse olhar é indispensável porque a fragilidade não some só porque a cicatriz cirúrgica fechou.
O ponto final é este: a fisioterapia não serve apenas para fazer você sobreviver ao pós-fratura. Ela serve para devolver função com qualidade, reduzir o risco de novas limitações e reconstruir confiança de movimento. Quando isso acontece, o tratamento deixa de ser uma etapa cansativa e vira ferramenta de autonomia duradoura.
6. Exercícios de fixação
Exercício 1
Explique, com suas palavras, por que a cirurgia não substitui a fisioterapia após uma fratura de fêmur.
Resposta: a cirurgia estabiliza a fratura quando indicada, mas não devolve sozinha força, mobilidade, equilíbrio, padrão de marcha e autonomia. A fisioterapia entra para recuperar função, prevenir complicações do imobilismo, treinar o apoio e ajudar o paciente a voltar às atividades do dia a dia com segurança.
Se você entendeu esse ponto, já captou a ideia central do artigo. O osso precisa consolidar, mas o corpo inteiro precisa reaprender a funcionar em conjunto.
Exercício 2
Cite dois sinais de que a recuperação precisa ser reavaliada mais de perto por um fisioterapeuta e pela equipe de saúde.
Resposta: exemplos corretos incluem dor que piora progressivamente, edema persistente, medo intenso de apoiar a perna, perda de movimento, marcha cada vez mais compensada e aumento da dependência para tarefas simples.
Na vida real, esses sinais importam porque mostram que a recuperação pode estar travando por excesso de proteção, progressão inadequada ou necessidade de nova revisão clínica.

“Olá! Sou a Dra. Fernanda. Sempre acreditei que a fisioterapia é a arte de devolver sorrisos através do movimento. Minha trajetória na área da saúde começou com um propósito claro: oferecer um atendimento onde o paciente é ouvido e compreendido em sua totalidade, não apenas em sua dor física.
Graduada pela Unicamp e com especialização em Fisioterapia, dedico meus dias a estudar e aplicar técnicas que unam conforto e resultado. Entendo que cada corpo tem seu tempo e cada reabilitação é uma jornada única.
No meu consultório, você encontrará uma profissional apaixonada pelo que faz, pronta para segurar na sua mão e guiar seu caminho rumo a uma vida com mais qualidade e liberdade.”