Por uma abordagem de fisioterapia com foco em estabilidade, retorno seguro e prevenção de recorrência
Luxação de ombro é um tema que assusta porque, quando o ombro sai do lugar uma vez, muita gente passa a conviver com a sensação de que isso pode acontecer de novo a qualquer momento. E essa preocupação não é exagero. Na prática clínica, a luxação de ombro merece atenção desde o primeiro episódio, porque a articulação pode ficar mais vulnerável quando a cápsula, o labrum e os ligamentos não cicatrizam com boa estabilidade. O ponto central deste artigo é simples. Você não controla o acidente que já aconteceu, mas consegue reduzir bastante o risco de recorrência quando entende o mecanismo da lesão, respeita o tempo biológico e faz uma reabilitação bem conduzida.
Quando atendo um paciente com histórico de luxação, eu costumo dizer a mesma coisa logo no começo. Colocar o ombro no lugar não encerra o caso. Colocar o ombro no lugar abre a fase mais importante, que é a fase em que você decide se vai construir um ombro confiante ou um ombro que vive no limite. É aí que entram a fisioterapia, o controle motor, o fortalecimento certo e as decisões inteligentes sobre treino, trabalho e retorno ao esporte.
Você vai perceber ao longo do texto que evitar uma nova luxação não depende de uma única receita. Depende de leitura clínica, de progressão e de consistência. Tem hora de proteger. Tem hora de mobilizar. Tem hora de fortalecer. Tem hora de frear a ansiedade. E tem hora de entender que o ombro está pedindo uma investigação mais profunda. Vamos organizar isso com calma, em linguagem direta, para você sair daqui com um plano claro na cabeça.
1. Entendendo por que o ombro luxa e por que ele pode luxar de novo
Antes de pensar em exercícios, faixa elástica ou retorno para a academia, vale ajustar a forma como você enxerga a articulação do ombro. O ombro foi feito para se mover muito. Esse é o seu talento e também a sua fragilidade. Ele tem uma liberdade enorme para elevar, girar, alcançar, arremessar e sustentar o braço em diferentes planos. Só que essa liberdade cobra uma conta. Como a contenção óssea é menor do que em outras articulações, a estabilidade depende bastante de partes moles e de controle muscular.
Isso significa que o ombro não se mantém seguro apenas porque o osso encaixa no osso. Ele se mantém seguro porque labrum, cápsula, ligamentos, manguito rotador, musculatura escapular e sistema nervoso trabalham juntos o tempo todo. Quando acontece uma luxação, essa orquestra perde precisão. O problema não é só a dor do dia do trauma. O problema é o que pode ficar desorganizado depois dele.
Esse raciocínio muda tudo no tratamento. Em vez de pensar só em aliviar sintomas, você começa a pensar em estabilidade funcional. Em outras palavras, o foco deixa de ser apenas mexer o braço sem dor e passa a ser manter a cabeça do úmero bem centrada durante movimentos simples e também nos movimentos exigentes. Essa diferença entre mover e estabilizar é o que separa uma recuperação comum de uma recuperação realmente protetora.
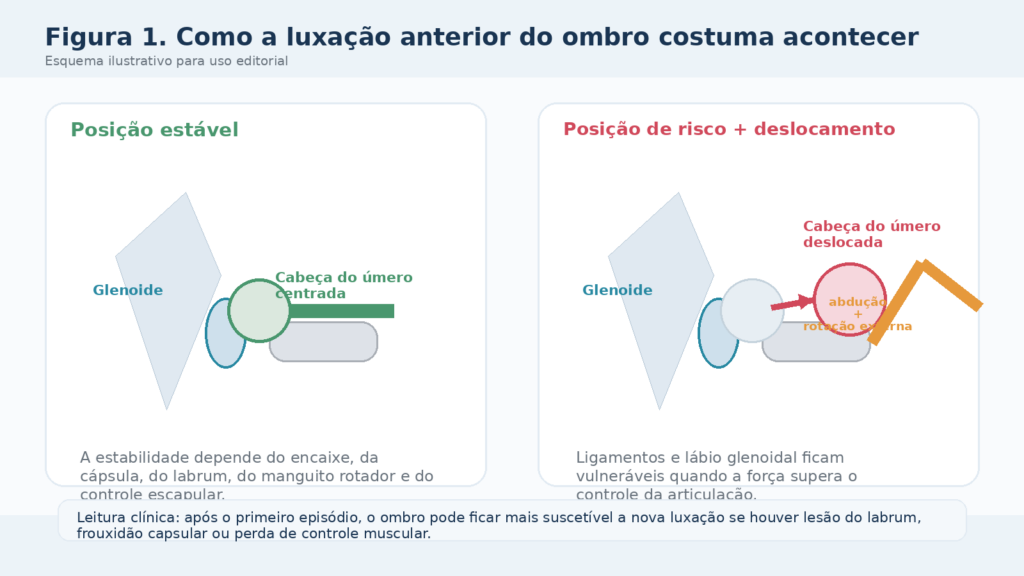
Figura 1. Esquema editorial da luxação anterior e da lógica de vulnerabilidade após o primeiro episódio.
1.1 O que acontece dentro da articulação quando o ombro sai do lugar
Na luxação mais comum, que é a anterior, a cabeça do úmero se desloca para frente em relação à glenoide. Esse movimento costuma acontecer em posições combinadas de abdução e rotação externa, que são frequentes em quedas, esportes de contato e gestos acima da cabeça. Em linguagem simples, é aquele braço aberto e girado para fora que perde o controle diante de uma força maior do que a articulação consegue suportar.
Quando esse deslocamento acontece, o impacto não fica restrito ao encaixe entre os ossos. O labrum pode sofrer lesão, a cápsula pode distender, os ligamentos podem perder tensão e, em alguns casos, surgem lesões ósseas como Bankart ósseo ou Hill-Sachs. É por isso que duas pessoas podem dizer que tiveram luxação de ombro e, ainda assim, terem quadros completamente diferentes. A palavra é a mesma, mas a mecânica da lesão e a gravidade estrutural podem mudar muito.
É justamente aí que mora o risco de repetição. Se essas estruturas não cicatrizam com estabilidade suficiente, o ombro passa a ter mais chance de falsear, subluxar ou luxar novamente. Às vezes isso aparece num movimento esportivo. Às vezes aparece ao vestir uma camisa, alcançar o banco de trás do carro ou dormir com o braço numa posição ruim. O corpo começa a avisar que ainda não confia naquele caminho articular.
1.2 Quem tem mais risco de recorrência
Alguns perfis merecem atenção especial. Pacientes jovens, pessoas fisicamente ativas, atletas de contato e praticantes de modalidades com gestos acima da cabeça costumam ter risco maior de recorrência. Isso não quer dizer que a nova luxação é inevitável. Quer dizer que a régua de exigência sobre o ombro é mais alta e, por isso, a estratégia de prevenção precisa ser mais precisa e mais disciplinada.
Também entram nesse grupo as pessoas com frouxidão ligamentar, histórico prévio de instabilidade e presença de lesões associadas importantes. Se o ombro já luxou mais de uma vez, se existe sensação de soltura, se houve lesão do labrum, perda óssea ou déficit muscular relevante, o cuidado sobe de nível. Você não está mais só reabilitando uma dor. Está gerenciando um cenário de instabilidade.
Na clínica, eu observo outro detalhe que pesa bastante e quase sempre é negligenciado. A pressa. O paciente jovem e ativo melhora a dor, recupera um pouco do movimento e conclui que está pronto. Só que o tecido biológico ainda está maturando e o controle neuromuscular ainda está bruto. Esse retorno apressado é um dos atalhos mais comuns para cair no ciclo da recorrência.
1.3 O erro de achar que voltou para o lugar e está tudo resolvido
Existe um alívio enorme quando a redução é feita e o ombro volta para o lugar. Esse alívio é legítimo. A dor aguda costuma diminuir bastante e a sensação de urgência passa. O problema é que muita gente interpreta essa melhora como cura completa. Na prática, o ombro ainda está no começo da história. A fase crítica vem depois, quando você precisa proteger a cicatrização sem deixar a articulação endurecer e sem perder controle muscular.
Outro erro clássico é usar só a dor como critério. Dor baixa não significa estabilidade alta. Você pode estar com pouca dor e ainda assim ter cápsula frouxa, medo de movimento, déficit de força rotacional e escápula desorganizada. O ombro até deixa você viver normalmente por alguns dias, mas cobra a conta quando a demanda aumenta. É aí que surgem os episódios de quase luxação, as sensações de insegurança e os estalos com apreensão.
Por isso, depois de uma luxação, a pergunta mais útil não é apenas se está doendo. A pergunta útil é esta. O ombro está estável durante o que você precisa fazer na sua vida real. Quando você começa a olhar por esse ângulo, fica muito mais fácil entender por que a reabilitação precisa ser intencional, progressiva e bem acompanhada.
2. O que fazer depois da primeira luxação para não entrar no ciclo da instabilidade
As primeiras semanas depois da luxação costumam definir muito do caminho. É um período em que o paciente quer respostas rápidas, a família quer ver melhora e, muitas vezes, a rotina profissional ou esportiva pressiona por retorno. Só que essa janela inicial precisa ser conduzida com inteligência. Você quer reduzir dor e inflamação, proteger as estruturas lesionadas e, ao mesmo tempo, evitar decisões que comprometam a estabilidade futura.
Nesse momento, menos improviso significa melhor prognóstico. Tentar manipular o ombro sozinho, abandonar a tipoia antes da hora, ignorar reavaliações ou testar movimentos porque a dor diminuiu são atitudes que parecem pequenas, mas podem atrapalhar o processo. O ombro gosta de clareza terapêutica. Ele responde bem quando a estratégia é simples, consistente e coerente com a fase em que você está.
É aqui que eu costumo organizar a recuperação em blocos. Primeiro, proteção. Depois, mobilidade guiada. Em seguida, força e controle. Por fim, reintegração às demandas da vida real. Quando esse encadeamento é respeitado, o ombro tende a recuperar não só movimento, mas confiança mecânica. E confiança mecânica é um ativo valioso para quem quer evitar nova luxação.
2.1 A fase aguda sem improviso
Na fase aguda, o mais importante é entender que luxação de ombro é uma urgência ortopédica. O ombro precisa ser avaliado, reduzido da forma correta e investigado com imagem quando indicado para afastar fraturas e identificar sinais de lesão associada. Essa organização inicial protege não apenas a articulação, mas também estruturas neurológicas e vasculares que podem sofrer com o trauma.
Depois da redução, o foco muda. Você entra na etapa de controle dos sintomas e proteção tecidual. Gelo, analgesia conforme orientação médica e uso da tipoia fazem sentido porque diminuem irritação e evitam movimentos impulsivos num momento em que a articulação ainda está vulnerável. Não é castigo. É contexto biológico. O tecido lesionado precisa de paz mecânica para começar a cicatrizar.
Também é a hora de calibrar expectativa. O paciente que entende a fase aguda lida melhor com o processo. Ele não vê a tipoia como inimiga, não mede progresso apenas pela amplitude e não se frustra por ainda não estar forte. Esse enquadramento mental é terapêutico. Um paciente bem orientado colabora melhor com a recuperação e comete menos erros por ansiedade.
2.2 Imobilização, dor e proteção na medida certa
Muita gente pergunta se a tipoia resolve o problema. A resposta é não. A tipoia não reabilita. Ela protege. E proteger é diferente de curar. A função dela é segurar uma fase sensível, reduzir movimentos inesperados e permitir que o ombro passe pelas primeiras semanas com menor agressão mecânica. Quando usada do jeito certo, ajuda. Quando prolongada sem critério, pode atrapalhar porque aumenta rigidez, medo e perda de função.
No consultório de fisioterapia, a conversa sobre dor também precisa ser madura. Dor intensa, sensação de travamento e edema são esperados logo no início. O que não faz sentido é transformar qualquer desconforto em sinal de catástrofe ou, no extremo oposto, normalizar sinais importantes de instabilidade. A dor precisa ser lida junto com a história do trauma, o padrão de movimento e a evolução ao longo dos dias.
Proteção na medida certa significa isso. Nem abandonar cedo demais, nem ficar preso tempo demais. Um bom plano olha para idade, mecanismo da lesão, nível de atividade, presença de lesões associadas e resposta clínica. O ombro não gosta de extremos. Ele costuma evoluir melhor quando você respeita fase, dose e progressão.
2.3 Quando começar a fisioterapia e o que esperar do início
A fisioterapia entra cedo, mas não entra de forma agressiva. No começo, o objetivo não é provar que você consegue mexer bastante. O objetivo é recuperar função com segurança. Isso envolve orientação postural, manejo de dor, exercícios iniciais compatíveis com a fase, preservação da mobilidade do cotovelo e da mão, além de um olhar muito atento para a qualidade do movimento escapular.
Nas primeiras sessões, eu gosto de construir confiança. O paciente chega com medo de repetir a luxação, muitas vezes trava o braço junto ao corpo e passa a evitar qualquer gesto que lembre o trauma. Esse padrão de defesa é compreensível, mas precisa ser trabalhado aos poucos. Se você não devolve confiança ao movimento, o ombro até cicatriza, mas o cérebro continua tratando aquela articulação como território de ameaça.
O início da fisioterapia também serve para educação. Você aprende o que ainda não pode fazer, o que já pode fazer com cuidado, como dormir melhor, como vestir uma roupa sem se expor e como perceber sinais de que está avançando no ritmo certo. Essa parte educativa parece simples, mas tem enorme impacto na prevenção de nova luxação porque organiza comportamento, reduz sustos e melhora adesão ao plano.
3. A fisioterapia que realmente protege o ombro no médio prazo
Chega uma fase em que a dor já cedeu, a tipoia saiu e o paciente sente que a vida está retomando o eixo. É exatamente nesse ponto que a reabilitação fica mais interessante e mais traiçoeira ao mesmo tempo. Interessante porque o ombro começa a responder. Traiçoeira porque a melhora inicial pode dar uma falsa sensação de alta. É aqui que o trabalho de fisioterapia precisa ganhar densidade e intenção.
No médio prazo, o foco sai do sintoma bruto e entra na qualidade da função. Você precisa que o ombro mova bem, mas também precisa que ele controle bem. Precisa que a escápula participe de forma coordenada, que o manguito rotador suporte rotações e desacelerações, que o tronco ajude e que o sistema nervoso volte a confiar nos gestos que antes pareciam ameaçadores. Prevenir recorrência é exatamente esse refinamento.
Repare numa coisa importante. Músculo forte por si só não basta. Tem paciente forte que continua instável. O que protege é força útil, distribuída no tempo certo e na direção certa. Um ombro bonito no espelho não garante uma articulação segura na vida real. O que garante é a soma entre mobilidade adequada, centragem articular, controle escapular e progressão de carga bem dosada.
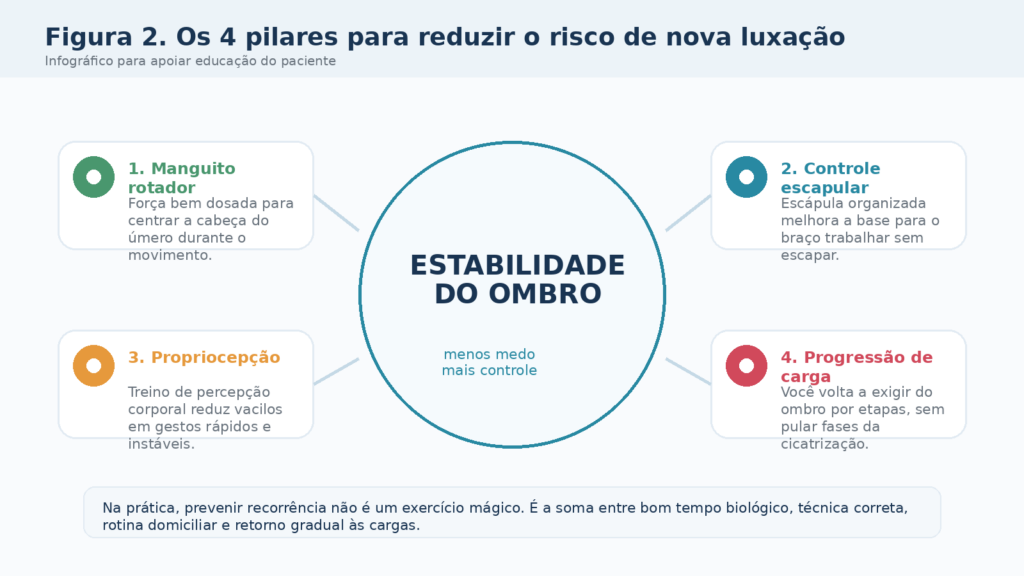
Figura 2. Os quatro pilares que mais pesam na prevenção de nova luxação durante a reabilitação.
3.1 Recuperar mobilidade sem abrir a porta da instabilidade
Mobilidade é essencial, mas precisa ser conquistada com critério. Depois da luxação, o ombro pode endurecer por proteção e dor. A tentação natural é alongar tudo rápido para recuperar a amplitude perdida. Só que aqui existe um detalhe fino. Se você ganha movimento à custa de abrir posições de risco cedo demais, pode alimentar justamente a instabilidade que está tentando combater.
Por isso, a mobilidade precisa ser progressiva e estratégica. Primeiro, você devolve movimentos seguros, com boa organização escapular e sem sensação de escorregamento. Depois, amplia o arco funcional conforme a cicatrização e a resposta muscular permitem. O paciente precisa sentir que o braço sobe e gira sem susto, sem apreensão e sem necessidade de compensar com tronco, pescoço ou lombar.
Na prática, isso quer dizer que não basta perguntar quanto o braço sobe. É preciso observar como ele sobe. Sobe com controle ou com desespero? Sobe centralizado ou com escápula voando? Sobe com confiança ou com aquela trava súbita de quem sente que o ombro vai escapar? Essa leitura qualitativa é uma das marcas da boa fisioterapia em casos de instabilidade.
3.2 Fortalecer manguito rotador e escápula do jeito certo
Quando o assunto é prevenção de nova luxação, o manguito rotador merece lugar de destaque. Ele funciona como um sistema de centragem dinâmica da cabeça do úmero. Em outras palavras, ajuda a manter o ombro bem posicionado enquanto o braço se move. Só que trabalhar manguito não é sair repetindo rotação externa aleatória em alta carga. É dosar estímulo, respeitar alavanca e garantir execução limpa.
A escápula entra como base dessa história. Se a escápula não organiza retração, rotação superior, inclinação posterior e estabilidade durante o gesto, o úmero trabalha em terreno instável. É como tentar fazer um movimento fino em cima de uma plataforma que balança. Por isso, exercícios de serrátil anterior, trapézio inferior, trapézio médio e controle escapular fazem muito sentido quando o objetivo é diminuir recidiva.
Na clínica, eu gosto de pensar em progressão por camadas. Primeiro, ativação com consciência corporal. Depois, resistência em amplitudes protegidas. Em seguida, integração com movimentos mais amplos, tarefas funcionais e gestos esportivos. Esse caminho evita o erro clássico de colocar carga demais num ombro que ainda não domina o básico. E ombro que não domina o básico costuma falhar quando a exigência sobe.
3.3 Propriocepção, controle motor e confiança para não viver com medo
Tem um ponto que separa uma reabilitação morna de uma reabilitação realmente robusta. O treino de propriocepção e controle motor. Depois da luxação, o problema não é só estrutural. O sistema que percebe posição, velocidade e ajuste fino do ombro também fica bagunçado. O paciente perde referência. Por isso, mesmo quando a força melhora, ele ainda descreve insegurança em mudanças rápidas de direção, apoio e gestos acima da cabeça.
Treinar propriocepção é ensinar o ombro a se reconhecer novamente no espaço. Isso pode começar com bases estáveis, movimentos lentos e consciência segmentar, e progredir para desafios com instabilidade controlada, deslocamentos, reações e tarefas mais imprevisíveis. É nesse momento que o corpo reaprende a responder sem travar. E esse reaprendizado é ouro para quem quer sair da lógica do medo.
Confiança não é só discurso motivacional. Confiança é uma resposta motora construída. Quando o ombro sente que consegue sustentar, frear, girar e retornar sem ameaça, o paciente muda até a expressão facial durante o movimento. Ele para de se defender antes da hora. E um paciente que já não se move com medo tem muito mais chance de voltar bem e muito menos chance de se colocar em posições de risco por compensação.
4. Hábitos, treino e trabalho, onde acontece a maioria das recaídas
Se você observar com atenção, vai perceber que muitas recaídas não acontecem em grandes acidentes. Elas acontecem em detalhes de rotina. Um treino retomado cedo demais. Uma carga mal distribuída. Um puxão inesperado. Um exercício com técnica ruim. Um mergulho apressado de volta ao esporte. O ombro raramente avisa com uma placa luminosa. Ele dá sinais menores antes de falhar. O problema é que muita gente ignora esses sinais.
Por isso, a prevenção precisa sair da maca e entrar no dia a dia. Não adianta fazer uma boa sessão de fisioterapia e passar o resto da semana repetindo padrões que jogam o ombro para a borda da instabilidade. O corpo aprende com repetição. Se a repetição é ruim, o ombro paga. Se a repetição é bem dosada, o ombro responde. É simples de entender e difícil de executar quando falta consciência.
Nessa etapa, o fisioterapeuta deixa de ser apenas o profissional que conduz exercícios e passa a ser alguém que ajuda você a reinterpretar sua rotina. Como você treina, como você trabalha, como você pega peso, como você dorme, como você acelera e como você freia. A prevenção verdadeira mora muito mais nesses ajustes do que em soluções milagrosas.
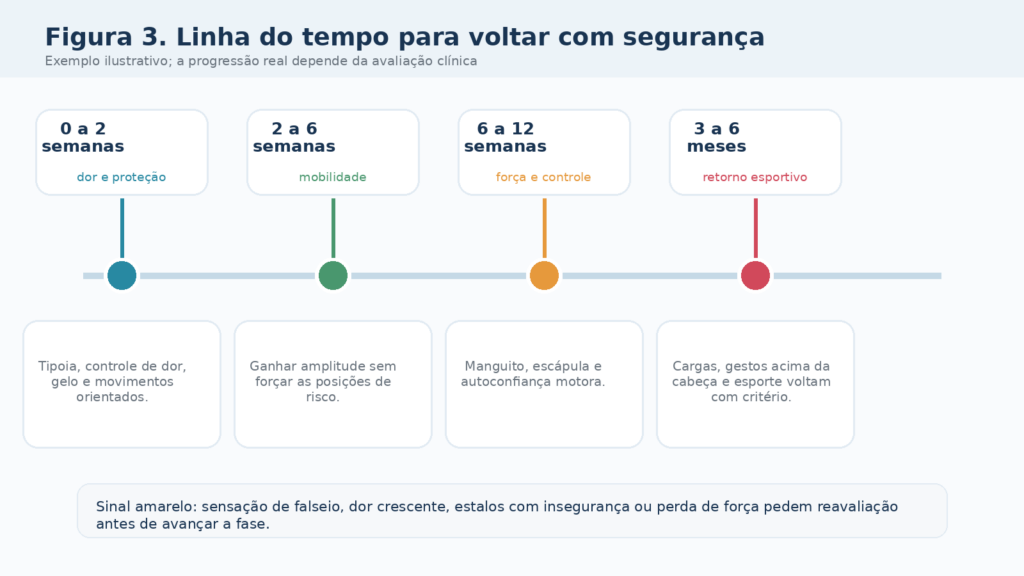
Figura 3. Exemplo de progressão por fases para retorno seguro às atividades.
4.1 Movimentos e cargas que mais provocam novo episódio
Os movimentos que mais costumam desafiar um ombro instável são aqueles que combinam braço afastado do corpo, rotação externa ampla, carga acima da cabeça, tração inesperada e apoio em posições desfavoráveis. Isso aparece em esportes de arremesso, lutas, musculação mal ajustada, quedas, mergulhos e até em tarefas domésticas quando o paciente se estica além do que consegue controlar.
Na academia, alguns pacientes se sentem bem em movimentos lineares e começam a acreditar que já podem tudo. Só que tolerar um exercício não significa tolerar todos. Desenvolvimento por trás, movimentos muito abertos sem controle, amplitudes exageradas no crucifixo, cargas explosivas e exercícios feitos com fadiga alta merecem cautela especial, principalmente quando ainda existe histórico recente de instabilidade.
A carga também precisa ser lida de forma inteligente. O ombro não recebe apenas a carga do halter. Recebe a carga da velocidade, da amplitude, da fadiga, da técnica e do contexto do dia. Às vezes, o peso nem é tão alto, mas o conjunto fica agressivo. É por isso que prevenir recidiva exige raciocínio de dose e não apenas contagem de quilos.
4.2 Como voltar para academia, esporte e trabalho sem sabotar o tratamento
Voltar bem não é voltar cedo. Voltar bem é voltar com critérios. Na academia, eu costumo organizar o retorno por blocos de tolerância. Primeiro, exercícios sem apreensão e sem compensações grosseiras. Depois, aumento gradual de amplitude e resistência. Em seguida, tarefas mais específicas do objetivo da pessoa. Só lá na frente entram explosão, impacto e combinações mais exigentes. Esse funil reduz susto e melhora consistência.
No esporte, o retorno precisa conversar com a modalidade. Um nadador, um lutador, um praticante de vôlei e um trabalhador que instala peça acima da cabeça não precisam do mesmo ombro funcional. Cada um exige uma combinação particular de mobilidade, força, desaceleração, resistência e confiança. É por isso que protocolo genérico ajuda até certo ponto, mas o refinamento final precisa ser específico.
No trabalho, a lógica é parecida. Se sua rotina envolve carregar peso, empurrar, puxar, alcançar prateleiras altas ou sustentar o braço em elevação, a volta pede adaptação. Às vezes, não é afastar tudo. É redistribuir tarefa, reorganizar altura, modular tempo e ensinar o corpo a tolerar demanda de novo. Quando o retorno laboral é bem negociado, o ombro ganha espaço para consolidar estabilidade em vez de sobreviver por sorte.
4.3 Ajustes no dia a dia que protegem o ombro mais do que parece
Tem pequenos ajustes que mudam muito a história. Dormir com apoio adequado para o braço, evitar puxões bruscos, não insistir em alcançar objetos pesados em posições ruins, prestar atenção à postura escapular ao longo do dia e distribuir melhor cargas nas tarefas simples são exemplos clássicos. Eles parecem detalhes, mas funcionam como microdecisões que somam proteção ao longo das semanas.
Outro ponto subestimado é a regularidade do exercício domiciliar. O paciente costuma valorizar a sessão presencial e tratar a rotina em casa como complemento opcional. Só que, para ombro instável, essa rotina faz parte do tratamento principal. São esses minutos bem feitos fora da clínica que consolidam padrão motor, mantêm o tônus certo e evitam aquele vai e volta entre melhora rápida e recaída boba.
Vale ainda cuidar da forma como você lê o próprio corpo. Cansaço não é fracasso. Medo não é fraqueza. Estalo isolado não é sempre problema. Mas sensação de falseio, perda de controle e apreensão recorrente precisam ser levadas a sério. O paciente que aprende a diferenciar desconforto de sinal de alerta ganha autonomia. E autonomia bem informada protege muito mais do que bravura desorganizada.
5. Quando acender o alerta e considerar uma avaliação mais profunda
Mesmo com uma boa reabilitação, existem casos em que o ombro continua mostrando sinais de instabilidade relevante. Isso não significa fracasso do paciente nem incompetência do tratamento conservador. Significa apenas que a lesão pode ter um peso estrutural maior ou uma demanda funcional alta demais para ser resolvida só com treino. Saber reconhecer essa fronteira é parte de uma boa condução clínica.
Aqui entra uma postura madura. Nem medicalizar demais logo de início, nem insistir indefinidamente numa estratégia que não está entregando estabilidade real. O ombro precisa ser lido pelo que ele mostra. Se está evoluindo, seguimos construindo. Se está repetindo falseio, luxando de novo ou mantendo apreensão importante em movimentos básicos, é hora de aprofundar a investigação e discutir alternativas de manejo.
Quando o paciente entende isso, a conversa muda de tom. Em vez de viver frustrado porque o ombro ainda não é o que ele queria, ele passa a trabalhar com critérios concretos. Frequência dos episódios, contexto da instabilidade, resposta aos exercícios, exames, tipo de lesão e objetivo de vida. Essa clareza organiza decisão e reduz aquela sensação confusa de que ninguém sabe ao certo o que fazer.
5.1 Sinais de que a instabilidade continua ativa
O primeiro sinal é a sensação de que o ombro vai escapar em certos movimentos. Nem sempre acontece uma nova luxação completa. Muitas vezes, o paciente descreve uma quase luxação, um susto mecânico, uma apreensão clara quando abre o braço e gira para fora. Esse padrão é importante porque mostra que o corpo ainda não confia naquela trajetória articular.
Outro sinal é a recorrência de episódios em tarefas cada vez menores. No começo, o problema apareceu num trauma maior. Depois, passou a surgir em movimento esportivo. Mais tarde, aparece ao vestir roupa, apoiar o braço ou dormir. Essa progressão é clinicamente relevante porque sugere redução da margem de segurança da articulação. Quanto menos força precisa para gerar instabilidade, maior a necessidade de reavaliação.
Também acendem alerta os casos em que a força não consolida, a confiança não volta, a dor reaparece junto com sensação de frouxidão e a evolução empaca apesar de boa adesão. Quando o paciente faz o que precisa ser feito e, ainda assim, o ombro continua falhando, a hipótese de componente estrutural mais importante precisa entrar de vez na conversa.
5.2 Quando exames e cirurgia entram na conversa
Exames complementares fazem sentido quando a história clínica sugere lesões associadas, quando houve episódios repetidos ou quando a resposta ao tratamento conservador fica aquém do esperado. Radiografia ajuda a entender posicionamento e possíveis fraturas. Ressonância pode mostrar labrum, cápsula, manguito e outras estruturas. Em alguns casos, tomografia ganha importância para quantificar perda óssea, o que pesa bastante na estratégia terapêutica.
Cirurgia não é sinônimo de gravidade máxima nem de derrota da fisioterapia. Em alguns perfis, ela entra justamente para devolver uma estabilidade que o tratamento conservador sozinho não consegue sustentar. Isso pode acontecer em jovens muito ativos, atletas, pacientes com episódios recorrentes, lesões estruturais relevantes e perda óssea que reduzem a chance de sucesso apenas com reabilitação.
Quando a cirurgia é indicada, a fisioterapia continua sendo protagonista. Ela prepara, acompanha e consolida o pós-operatório. A diferença é que, nesse cenário, o treino deixa de tentar compensar uma instabilidade estrutural importante e passa a apoiar uma articulação que foi estabilizada cirurgicamente. O raciocínio muda, mas a necessidade de progressão cuidadosa continua exatamente tão importante.
5.3 Seu plano de prevenção de longo prazo
No fim das contas, evitar que a luxação de ombro aconteça novamente depende de um plano que faça sentido para a sua realidade. Não para a realidade do atleta profissional da internet. Não para a do colega da academia. Para a sua. Qual é sua demanda diária. O que seu ombro precisa sustentar. Quais movimentos você repete. Onde você ainda sente insegurança. O plano certo nasce dessa leitura individual.
Esse plano quase sempre inclui alguns pilares estáveis. Manter força do manguito e da escápula, revisar técnica dos exercícios, respeitar sinais de alerta, progredir carga com lógica, evitar picos bruscos de demanda e fazer reavaliações quando o corpo muda de resposta. Prevenção de longo prazo não é viver em tratamento infinito. É construir manutenção inteligente para que o ombro continue confiável com o passar do tempo.
Se eu pudesse resumir tudo em uma frase de consultório, seria esta. O ombro que não volta às pressas costuma voltar melhor. Quando você troca ansiedade por estratégia, improviso por progressão e medo por controle, a chance de nova luxação cai e a chance de recuperar liberdade com segurança sobe bastante. É assim que a reabilitação deixa de ser só recuperação e vira proteção real.
Exercícios para fixação do aprendizado
Exercício 1. Monte seu mapa de risco pessoal
Pegue uma folha e divida em três colunas. Na primeira, escreva os movimentos ou situações em que seu ombro já falhou, assustou ou deu sensação de falseio. Na segunda, anote o que existia naquele contexto, como cansaço, pressa, carga alta, braço acima da cabeça, apoio ruim ou falta de aquecimento. Na terceira, descreva qual ajuste concreto você pode fazer a partir de agora. O objetivo é transformar medo difuso em observação prática. Quando você identifica padrão, consegue prevenir melhor.
Resposta
Resposta esperada. Você deve reconhecer gatilhos claros de instabilidade, como abdução com rotação externa, retorno precoce à carga, fadiga, movimentos bruscos e execução sem controle escapular. O ganho do exercício está em ligar sintoma a contexto e, depois, contexto a decisão. Esse raciocínio reduz recaídas porque tira o processo do campo do achismo.
Exercício 2. Crie sua régua de retorno seguro
Escreva cinco critérios que precisam estar presentes antes de você avançar no treino ou no trabalho acima da cabeça. Um exemplo de critério é realizar determinado movimento sem apreensão. Outro é manter boa técnica até o fim da série. Outro é não apresentar sensação de instabilidade nas vinte e quatro horas seguintes. Depois, use essa régua por duas semanas para decidir se está progredindo porque melhorou mesmo ou só porque ficou empolgado.
Resposta
Resposta esperada. Sua régua deve combinar sintomas, qualidade de movimento e recuperação entre sessões. Critérios úteis incluem ausência de falseio, boa execução, força compatível com a fase, recuperação sem piora tardia e confiança crescente. Se um desses pilares falha repetidamente, o avanço precisa ser revisto. Esse tipo de autocontrole melhora adesão e protege o ombro no retorno.

“Olá! Sou a Dra. Fernanda. Sempre acreditei que a fisioterapia é a arte de devolver sorrisos através do movimento. Minha trajetória na área da saúde começou com um propósito claro: oferecer um atendimento onde o paciente é ouvido e compreendido em sua totalidade, não apenas em sua dor física.
Graduada pela Unicamp e com especialização em Fisioterapia, dedico meus dias a estudar e aplicar técnicas que unam conforto e resultado. Entendo que cada corpo tem seu tempo e cada reabilitação é uma jornada única.
No meu consultório, você encontrará uma profissional apaixonada pelo que faz, pronta para segurar na sua mão e guiar seu caminho rumo a uma vida com mais qualidade e liberdade.”