Fisioterapia para Parkinson é uma das ferramentas mais valiosas para manter a autonomia quando o corpo começa a perder a fluidez dos movimentos. Na prática clínica, eu gosto de tratar esse tema sem drama e sem promessas mágicas. O foco é bem concreto. Fazer você levantar com mais segurança, caminhar com mais confiança, virar na cama sem travar e seguir participando da própria rotina por mais tempo.
Quando a doença de Parkinson entra em cena, ela mexe com o ritmo do movimento, com a postura, com o equilíbrio e com tarefas que antes saíam no automático. O que parecia simples passa a exigir estratégia. A fisioterapia entra justamente aí. Ela organiza o movimento, treina respostas, ajusta hábitos e ajuda o corpo a continuar funcional dentro da realidade de cada fase.
Neste artigo, eu reuni o que aparece com mais força nos três primeiros resultados da pesquisa web sobre o tema, somei evidências mais sólidas de entidades de referência e transformei isso em um guia útil. Você vai ver como a autonomia se perde, como a avaliação fisioterapêutica direciona o plano, quais estratégias costumam funcionar melhor e o que precisa acontecer fora da clínica para o resultado aparecer no dia a dia.
1. Entendendo o que rouba autonomia no Parkinson
Autonomia não é fazer tudo sozinho a qualquer custo. Na fisioterapia neurofuncional, autonomia significa conseguir executar o que importa para a sua vida com segurança, eficiência e o menor gasto possível de energia. Às vezes isso quer dizer continuar indo ao mercado a pé. Em outros casos, quer dizer tomar banho sem medo de cair, levantar da cadeira sem precisar de dois apoios ou conseguir sair de casa sem depender de alguém o tempo todo.
No Parkinson, a perda de autonomia raramente acontece de uma vez. Ela costuma aparecer em pequenos sinais. O braço balança menos ao caminhar. O giro fica duro. O passo encurta. O tempo entre pensar e fazer o movimento aumenta. Quando ninguém olha para esses detalhes cedo, o corpo vai criando compensações ruins e a rotina começa a encolher.
Por isso eu sempre digo ao paciente e à família que a gente precisa entender onde o movimento está quebrando. Não basta registrar que existe tremor ou rigidez. É preciso localizar o impacto funcional. Em qual momento do dia o corpo trava. Em qual tarefa a velocidade cai. Em qual atividade aparece medo. Essa leitura muda completamente a qualidade do tratamento.
1.1 Tremor, rigidez e bradicinesia no cotidiano
Muita gente associa Parkinson quase só ao tremor, mas na rotina real a rigidez e a bradicinesia costumam roubar mais independência. A rigidez deixa o corpo menos solto. A bradicinesia reduz a velocidade e a amplitude do gesto. O resultado aparece em movimentos pequenos e repetidos, como abotoar uma camisa, cortar alimentos, escrever, escovar os dentes ou manusear dinheiro.
Quando esse padrão se instala, a pessoa leva mais tempo para começar, repetir e terminar uma ação. Às vezes ela consegue fazer, mas gasta um esforço enorme. Em outras, o movimento sai curto, sem força e sem precisão. É aí que surgem frases que eu escuto muito no consultório. “Eu sei o que quero fazer, mas o corpo não acompanha.” Isso traduz bem a diferença entre ter força bruta e ter movimento funcional.
Na fisioterapia, a resposta não é mandar fazer qualquer exercício. A gente trabalha amplitude, mobilidade, dissociação de cinturas, rotação de tronco e prática dirigida para tarefas que fazem sentido. Quando você treina o gesto certo com repetição boa, feedback e dose adequada, o cérebro recebe uma chance real de usar caminhos mais eficientes. Não é milagre. É treino bem escolhido.
1.2 Marcha, equilíbrio e risco de quedas
A marcha parkinsoniana costuma mudar antes mesmo de a pessoa perceber com clareza. O passo encurta, o corpo inclina à frente, o braço deixa de balançar, a velocidade oscila e o giro fica lento ou inseguro. Em alguns casos entra o freezing, aquela sensação de que o pé cola no chão bem na hora de iniciar a marcha, virar ou passar por um espaço estreito. Isso aumenta o risco de tropeço e queda.
Quedas não acontecem só por fraqueza. Elas costumam aparecer em situações muito específicas. Virar rápido para atender uma porta. Caminhar e falar ao mesmo tempo. Levantar de madrugada com pouca luz. Passar por corredores apertados. Tentar acelerar quando o corpo já está travando. Quando eu avalio risco de queda, eu observo justamente esses contextos, porque eles contam mais do que um teste isolado feito com calma na clínica.
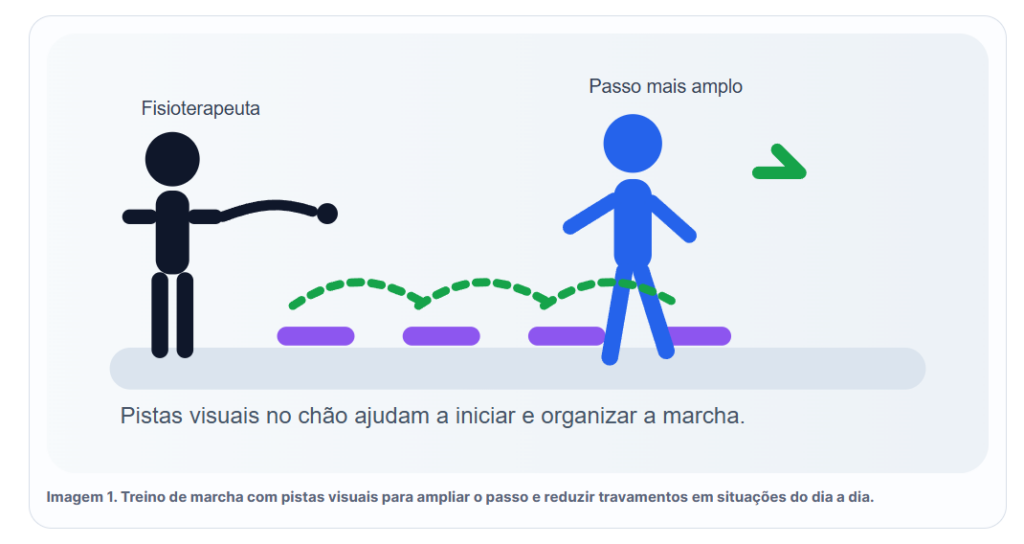
O tratamento precisa ensinar o corpo a responder melhor nessas horas. Treino de marcha com pistas visuais ou auditivas, ajustes de base de apoio, estratégias para giro, transferência de peso, reação de proteção e leitura do ambiente entram com força aqui. Há boa evidência para pistas visuais e auditivas e para treino em esteira no manejo do freezing e de alterações da marcha, especialmente em casos leves a moderados.
1.3 O que muda nas atividades simples da casa
A autonomia costuma ficar mais ameaçada nas tarefas que ninguém valoriza até começar a falhar. Virar na cama. Sentar e levantar. Calçar a meia. Entrar no carro. Pegar um prato no armário. Levar um copo cheio até a mesa. O Parkinson adora bagunçar justamente esse tipo de sequência automática, porque ele interfere na iniciação do movimento, na organização postural e no ajuste fino entre uma ação e outra.
Quando a pessoa começa a perceber dificuldade nessas tarefas, vem junto um impacto emocional importante. Ela passa a evitar sair sozinha. Deixa de cozinhar. Usa menos um cômodo da casa. Aceita ajuda antes da hora por medo de falhar. Esse recuo parece pequeno no começo, mas ele rouba repertório motor. O corpo pratica menos e perde oportunidade de se manter competente.
É por isso que a fisioterapia precisa treinar a função como ela acontece de verdade. Eu gosto de simular a vida real. Sentar e levantar com diferentes alturas de cadeira, fazer viradas, praticar deitar e sentar, trabalhar alcance com rotação, organizar uma sequência de cozinha ou treinar a entrada no carro. Quando o treino conversa com a vida, a autonomia deixa de ser um conceito bonito e volta a ser uma experiência concreta.
2. Como a fisioterapia entra cedo e faz diferença
Esperar a primeira grande queda ou um travamento importante para começar fisioterapia é um erro comum. O corpo já costuma dar sinais antes disso. Mudança no balanço dos braços, piora da rotação, lentidão para virar, dificuldade para levantar de cadeiras baixas e redução da resistência no fim do dia já merecem atenção. As entidades de referência em Parkinson defendem encaminhamento precoce para fisioterapia e reavaliações regulares porque esse olhar cedo muda o rumo do cuidado.[4][6]
Na primeira consulta, eu não procuro só o diagnóstico no papel. Eu procuro o jeito como o seu corpo está resolvendo a rotina. O Parkinson se manifesta de forma muito diferente entre as pessoas. Tem paciente que chega por causa do freezing. Outro vem porque está travando na cama. Outro porque o ombro dói, a postura fechou e a caminhada ficou insegura. O plano só funciona quando começa nessa escuta clínica fina.
Uma boa avaliação também ajuda a diminuir ansiedade. Quando você entende o que está acontecendo com o seu corpo e vê metas claras, o tratamento deixa de parecer uma lista infinita de exercícios. Ele ganha direção. Isso é muito importante para aderência. Ninguém mantém rotina por muito tempo se não enxerga utilidade no que está fazendo.
2.1 Avaliação funcional sem olhar só para o sintoma
Avaliação funcional em Parkinson não pode ficar presa a um sintoma só. Eu observo como você caminha, vira, inicia a marcha, muda de direção, sobe degrau, senta, levanta, alcança objetos, reage a um desequilíbrio e executa tarefas enquanto presta atenção em outra coisa. Também olho postura, rotação de tronco, mobilidade torácica, amplitude de membros, ritmo respiratório e pistas de fadiga ao longo da sessão.
Outro ponto decisivo é entender a relação entre o horário da medicação e o desempenho motor. Há pacientes que chegam muito bem na fase em que o remédio está fazendo mais efeito e pioram bastante em outros momentos do dia. Se eu ignoro isso, posso prescrever um treino lindo no papel e inútil na prática. Por isso, eu sempre pergunto em que horário você trava mais, em que horário anda melhor e quando a rotina fica mais pesada.
A avaliação funcional também inclui o ambiente. Às vezes a queixa principal não nasce só no corpo. Ela nasce do corpo dentro de uma casa mal iluminada, com tapete solto, cadeira baixa, banheiro apertado e pressa para fazer tudo. Quando a fisioterapia olha só para o paciente e ignora o contexto, ela perde potência. Autonomia se constrói com corpo, tarefa e ambiente trabalhando juntos.
2.2 Metas terapêuticas que cabem na vida real
Meta terapêutica boa não é “melhorar globalmente”. Meta boa tem cara de vida real. Caminhar até a padaria do bairro sem parar três vezes. Levantar do sofá sem apoio das mãos. Entrar no banho com segurança. Voltar a vestir a camiseta sem ajuda. Fazer a volta na quadra com passo mais amplo. É isso que organiza o raciocínio clínico e também faz o paciente perceber avanço de um jeito honesto.
Quando a meta é concreta, a escolha do exercício fica mais inteligente. Se o problema maior é levantar da cadeira, eu preciso trabalhar força de membros inferiores, controle de tronco, transferência de peso e prática repetida de sentar e levantar em contextos variados. Se a queixa principal é o freezing na porta da cozinha, eu preciso treinar iniciação da marcha, pistas externas, organização do giro e leitura do espaço. Cada meta puxa uma intervenção mais específica.
Eu também gosto de dosar expectativa com franqueza. Em Parkinson, a gente nem sempre recupera tudo. Mas quase sempre consegue melhorar muita coisa quando escolhe prioridade certa, dá treino com consistência e revisa a estratégia ao longo do caminho. O paciente precisa sair da consulta sabendo no que vai focar primeiro, o que depende de treino em casa e como medir se o plano está funcionando.
2.3 Reavaliação, progressão e ajustes de rota
Reavaliar não é burocracia. É parte central do tratamento. O Parkinson é dinâmico. Um plano que funcionava há dois meses pode ficar curto, pesado ou inadequado depois. Às vezes a marcha melhorou, mas o giro piorou. Às vezes o equilíbrio avançou, mas a fadiga ficou mais evidente. A reavaliação ajuda a enxergar essas trocas e impede que você continue treinando no piloto automático.
Quando o paciente progride, eu aumento complexidade. Posso sair de um treino básico de equilíbrio para um treino com mudança de direção, dupla tarefa leve ou variação de superfície. Quando ele piora em algum ponto, eu simplifico, redistribuo carga, adapto o ambiente e reposiciono a meta. Isso mantém o tratamento vivo. E tratamento vivo costuma ser tratamento útil.
As recomendações internacionais reforçam esse modelo de linha de cuidado contínua. A Parkinson’s Foundation destaca uma avaliação basal precoce e reavaliações de rotina. Já a Parkinson’s UK recomenda fisioterapia especializada o quanto antes após o diagnóstico e sempre que houver problema de equilíbrio ou movimento.[4][6] Na prática, isso significa não esperar a perda de função virar crise para voltar a se cuidar.
3. Estratégias de tratamento que preservam movimento
Existe uma lógica por trás das estratégias que funcionam melhor em fisioterapia para Parkinson. A gente não treina por treinar. A gente usa princípios de repetição, intensidade tolerável, especificidade da tarefa e pistas externas para melhorar a qualidade do movimento. Isso vale para marcha, equilíbrio, transferências e também para atividades finas do dia a dia.
Hoje a literatura trata exercício como parte vital do manejo da doença. A Parkinson’s Foundation resume isso de um jeito direto: exercício ajuda a manter equilíbrio, mobilidade, flexibilidade e atividades de vida diária, e a prática regular de pelo menos 2,5 horas por semana está associada a progressão mais lenta dos sintomas e da queda de qualidade de vida.[4][5] Essa mensagem é importante porque tira o exercício do lugar de “extra” e coloca no centro do cuidado.
Na clínica, eu costumo organizar o tratamento em quatro frentes que se conversam o tempo todo. Marcha com estratégias para destravar o corpo. Força e mobilidade para sustentar postura e eficiência. Equilíbrio com treino funcional. E prática de tarefas complexas, como dupla tarefa e transferências. Quando esse pacote é bem montado, o ganho de autonomia costuma aparecer com mais clareza.
3.1 Treino de marcha e pistas para destravar o corpo
Treinar marcha em Parkinson vai muito além de mandar caminhar de um lado para o outro. Em muitos casos, o cérebro responde melhor quando recebe uma pista clara. Pode ser uma contagem em voz alta, um metrônomo, marcas no chão, mudança de comando verbal ou referência visual para o tamanho do passo. Essas pistas ajudam a quebrar o padrão automático que ficou ineficiente e oferecem um caminho mais previsível para iniciar ou manter a marcha.
No freezing, isso fica ainda mais evidente. O paciente chega dizendo que a perna “desliga” na porta, no giro ou quando precisa começar a andar. Nessa hora, eu ensino estratégias bem práticas. Respirar, organizar o peso do corpo, mirar uma linha no chão, contar o primeiro passo, evitar girar em bloco e abrir mais espaço ao redor. A revisão sistemática publicada no PubMed mostra boa evidência para pistas visuais e auditivas, treino em esteira e algumas formas de treino com obstáculos no manejo do freezing e de alterações da marcha.[7]
Mas nem toda pista serve para todo mundo. Tem paciente que melhora com marca visual. Outro vai melhor com ritmo auditivo. Outro responde mais ao comando verbal do terapeuta ou do cuidador. Por isso, eu testo e observo. O objetivo não é encher a pessoa de truques. É achar um ou dois recursos que realmente ajudem o corpo a sair do lugar e torná-los utilizáveis na vida real.
3.2 Força, mobilidade e postura sem exagero
Força e mobilidade precisam andar juntas. Não adianta fortalecer perna e deixar tronco travado, ombro fechado e quadril sem amplitude. O Parkinson tende a puxar o corpo para um padrão mais rígido e flexionado. Quando a gente não combate isso, o passo encurta, o giro piora, a respiração fica mais superficial e o esforço para tarefas simples aumenta. Por isso eu valorizo exercícios para extensores, rotação de tronco, mobilidade torácica, abertura de cintura escapular e amplitude global de movimento.
Treino de força também tem um papel muito importante. Ele ajuda em subir degrau, levantar da cadeira, manter estabilidade e tolerar a rotina com menos fadiga. A recomendação atual de exercício para Parkinson inclui atividade aeróbica, fortalecimento, flexibilidade e treino de equilíbrio, sempre com adaptação individual.[5] Em vez de pensar em musculação como algo separado da fisioterapia, eu prefiro integrar resistência, postura e função no mesmo raciocínio.
Outro ponto é a dose. Paciente com Parkinson não precisa sair acabado de toda sessão para ter resultado. Precisa sair melhor organizado. Eu ajusto número de repetições, pausas, velocidade e horário do treino de acordo com o estado clínico, o momento da medicação e a recuperação entre uma prática e outra. Quando o exercício entra numa dose sustentável, ele deixa de ser um susto e vira rotina.
3.3 Equilíbrio, dupla tarefa e transferências
Equilíbrio não depende só de força de perna. Ele depende de leitura sensorial, ajuste postural, velocidade de reação e capacidade de redistribuir peso sem perder o centro de massa. No Parkinson, esses mecanismos podem ficar mais lentos. Por isso, eu trabalho mudanças de apoio, alcance, transferência de peso, perturbações leves e treino funcional em situações que fazem sentido, como virar, pegar objetos e mudar de direção.
Dupla tarefa merece atenção especial. Na vida real, ninguém caminha olhando apenas para o chão. A pessoa anda, conversa, segura sacola, pensa no próximo passo da tarefa e reage ao ambiente. Alguns pacientes perdem muita qualidade de movimento quando precisam dividir a atenção. É aí que eu introduzo dupla tarefa de forma gradual. Primeiro com segurança, depois com complexidade crescente. O objetivo não é confundir. É treinar o cérebro para manter melhor organização motora quando a vida exige mais de uma demanda ao mesmo tempo.
Transferências também entram como prioridade. Sentar, levantar, deitar, rolar, entrar no carro, subir um degrau e sair do banheiro são movimentos que decidem a sensação de independência de um dia. Quando o paciente aprende a organizar esses gestos com amplitude, sequência e estratégia, o ganho aparece rápido. Muitas vezes é esse tipo de ajuste que devolve confiança para voltar a fazer o que ele tinha parado de fazer.

4. Autonomia fora da clínica: o que acontece em casa
Resultado de clínica que não aparece em casa ainda está incompleto. A autonomia de verdade nasce quando o paciente consegue transportar o que treinou para a rotina da sala, do banheiro, da cozinha, da calçada e do quarto. É por isso que eu não encerro o raciocínio na sessão. Eu sempre pergunto como aquele corpo vai praticar fora dali e o que precisa mudar para o treino sobreviver no ambiente real.
O programa domiciliar não precisa ser enorme para ser eficiente. Na maioria das vezes, ele funciona melhor quando é claro, curto e repetível. Quatro ou cinco exercícios bem escolhidos, praticados com regularidade, valem mais do que um roteiro enorme que assusta e some no terceiro dia. O segredo está na aderência. Tratamento bom é tratamento que cabe na vida.
Também não faz sentido exigir independência plena num ambiente que empurra o paciente para o erro. Casa mal organizada, tapetes, cadeira muito baixa, banheiro apertado, pressa e ruído excessivo podem piorar freezing, insegurança e fadiga. O trabalho do fisioterapeuta fica muito mais potente quando ele ajuda a ajustar esse cenário junto com a família.
4.1 Exercícios domiciliares com segurança
Exercício em casa precisa ser seguro e inteligível. Eu gosto de prescrever um bloco enxuto com mobilidade, amplitude, força funcional e treino de marcha ou equilíbrio, dependendo da prioridade do momento. Em alguns casos, entram exercícios respiratórios ou faciais. Em outros, o foco fica em sentar e levantar, alcance, giro e passo amplo. O importante é você saber exatamente o que fazer, quanto repetir e em que momento do dia vale mais a pena treinar.
Segurança vem antes de desempenho. Exercício de equilíbrio em casa deve acontecer perto de parede firme, bancada estável ou cadeira pesada. Sapato precisa estar adequado. O piso deve estar livre. Se houver tontura, sonolência, pressão instável ou sensação de mal-estar, eu prefiro ajustar o plano do que insistir. Treinar cansado demais ou inseguro demais costuma piorar a qualidade do movimento e reduzir adesão.
Um recurso simples que ajuda muito é registrar a prática. Pode ser num caderno, num calendário ou em vídeos curtos no celular com a sequência combinada. Isso evita dúvida, organiza rotina e dá uma medida honesta de constância. Quando o paciente vê que conseguiu manter o plano por semanas, ele passa a confiar mais no processo e menos na sensação do dia.
4.2 Adaptações simples no ambiente
Algumas adaptações simples em casa preservam energia e reduzem risco de queda. Iluminação melhor no trajeto noturno, retirada de tapetes soltos, cadeira com altura adequada, apoio no banheiro, organização de objetos de uso frequente na altura da cintura e espaço livre para girar já mudam muito a experiência de quem tem Parkinson. Não é luxo. É estratégia para o corpo errar menos.
Em casos de freezing, marcas visuais podem ajudar em pontos críticos, como portas, corredores estreitos e locais de giro frequente. Também costumo orientar a evitar pressa em passagens apertadas e a fracionar tarefas que concentram muita demanda de uma vez. Às vezes o problema não é só andar até a cozinha. É andar, carregar algo, conversar e virar ao mesmo tempo. Quando a gente separa essas camadas, o desempenho melhora.
A posição do corpo durante tarefas domésticas também merece ajuste. Bancada muito baixa fecha a postura. Cadeira mole dificulta a saída. Armário alto demais exige alcance ruim. Nessas horas, uma pequena mudança de altura, apoio ou organização de objetos evita compensações repetidas que cansam e tiram segurança. Autonomia não depende só do que você treina. Depende também do quanto o ambiente coopera.

4.3 O papel da família sem tirar independência
Família e cuidadores fazem diferença enorme, mas precisam aprender a ajudar sem atropelar a independência. O impulso de fazer tudo pelo paciente costuma vir de afeto e medo. Eu entendo isso. Só que, quando a ajuda chega cedo demais, o corpo pratica menos e perde função mais rápido. A melhor ajuda é a que facilita o movimento certo, não a que substitui toda ação.
Na prática, isso significa dar tempo para a pessoa organizar o gesto, oferecer uma pista verbal simples, manter o ambiente seguro e só entrar fisicamente quando necessário. A Parkinson’s UK destaca que o fisioterapeuta também orienta cuidadores sobre como auxiliar nas transferências, manejar freezing e proteger a própria coluna ao ajudar alguém a se mover.[6] Esse detalhe é muito importante porque cuidado ruim machuca os dois lados.
Eu costumo combinar com a família uma linguagem comum. Em vez de vários comandos ao mesmo tempo, usamos frases curtas e previsíveis. Em vez de puxar o braço no desespero, orientamos peso, base e direção do movimento. Em vez de infantilizar, damos apoio respeitoso. Isso muda o clima da casa e preserva algo muito precioso no tratamento: a dignidade de quem segue participando das próprias escolhas.
5. Mantendo resultados no longo prazo
Manter resultado em Parkinson exige visão de longo prazo. O corpo responde ao treino, mas também responde ao desuso, à fadiga, às noites ruins, às intercorrências clínicas e à progressão natural da doença. Por isso, eu nunca vendo a ideia de uma “fase resolvida”. O que existe é acompanhamento inteligente, com rotina adaptável e reavaliações honestas.
A boa notícia é que autonomia não depende de perfeição. Ela depende de consistência. Um paciente não precisa ter o melhor dia do mês para continuar funcional. Ele precisa ter repertório motor, estratégias de compensação e confiança suficiente para tocar a rotina com menos restrição. Esse é um objetivo muito realista e muito valioso.
Também ajuda abandonar a ideia de motivação como ponto de partida. Em geral, a motivação cresce depois que a pessoa consegue fazer melhor, não antes. Então a rotina precisa ser desenhada de um jeito que funcione mesmo nos dias comuns. Horário definido, dose possível, metas visíveis e retorno periódico costumam sustentar melhor o processo do que esperar vontade aparecer sozinha.
5.1 Rotina semanal que funciona de verdade
A referência de pelo menos 2,5 horas de atividade física por semana é um bom norte para muita gente com Parkinson.[4][5][6] Isso não significa fazer uma sessão longa e exaustiva em um único dia. Na prática, costuma funcionar melhor distribuir ao longo da semana. Um pouco de caminhada com atenção ao passo, alguns blocos de fortalecimento funcional, mobilidade diária e treino de equilíbrio em dias alternados já criam uma base sólida.
Eu gosto de pensar numa semana que tenha variedade, mas sem bagunça. Segunda e quinta podem priorizar força funcional e transferências. Terça, marcha e pistas externas. Quarta, mobilidade ampla e rotação de tronco. Sexta, equilíbrio e dupla tarefa leve. Nos outros dias, uma caminhada estruturada ou uma prática mais curta de amplitude pode manter o corpo ativo. Esse tipo de desenho reduz monotonia e conversa melhor com os diferentes sintomas.
O ponto principal é continuidade. Fazer demais num dia e desistir no resto da semana não sustenta autonomia. É melhor treinar de um jeito que você consiga repetir por meses. Também vale respeitar fases do dia em que o corpo responde melhor, geralmente próximas do melhor efeito da medicação, e reservar pausas quando houver fadiga importante. Consistência organizada costuma render mais do que intensidade impulsiva.
5.2 Tecnologia, grupo e motivação
Tecnologia pode ser uma ótima aliada, desde que ela sirva ao plano e não vire enfeite caro. Bengalas com pista visual, aplicativos de ritmo, vídeos gravados pelo fisioterapeuta, esteira com supervisão, chamadas de acompanhamento e recursos simples de monitoramento ajudam alguns pacientes a manter regularidade e qualidade de movimento. Para outros, um relógio, um cronômetro e marcas no chão resolvem melhor. O melhor recurso é o que você realmente usa.
Atividades em grupo também merecem espaço. Quando bem orientadas, elas aumentam aderência, dão ritmo, melhoram humor e ajudam a pessoa a não se isolar. Dança, treino funcional em pequenos grupos, caminhada supervisionada e programas comunitários podem complementar o tratamento individual. A chave continua sendo individualização. Nem todo grupo serve para todo estágio. Nem toda aula respeita o que o paciente precisa naquele momento.
Na fisioterapia moderna, a gente usa tecnologia para ampliar acesso e acompanhamento, não para desumanizar o cuidado. Às vezes um vídeo curto de como fazer o giro com segurança resolve mais do que uma cartilha inteira. Às vezes uma mensagem lembrando o foco da semana ajuda a manter o treino vivo. Ferramenta boa é a que aproxima o paciente da prática, não a que impressiona na primeira consulta e some depois.
5.3 Sinais de que o plano precisa mudar
O plano precisa mudar quando o corpo muda. Alguns sinais são bem claros. Mais quase quedas. Mais freezing em locais que antes eram tranquilos. Piora para levantar da cadeira. Diminuição de alcance. Dor frequente. Medo de sair. Cansaço fora do habitual. Quando isso aparece, eu não interpreto como fracasso. Eu interpreto como recado clínico. É hora de revisar dose, estratégia, ambiente e prioridade.
Também existem sinais positivos que pedem mudança. Se uma tarefa ficou fácil, o treino pode ficar mais complexo. Se o giro já está melhor, talvez seja o momento de adicionar dupla tarefa leve. Se o paciente ganhou confiança para caminhar mais, talvez seja a hora de refinar resistência, velocidade e adaptação ao ambiente externo. Tratamento bom não estagna nem por piora nem por melhora.
Algumas situações exigem retorno mais rápido ao fisioterapeuta e ao neurologista. Queda repetida, declínio súbito, mudança importante de dor, tontura, alteração abrupta de marcha ou perda acelerada de função precisam de reavaliação. O cuidado em Parkinson funciona melhor quando a equipe se comunica e quando o paciente entende que pedir ajuste cedo é sinal de inteligência clínica, não de dependência.
Quando eu penso em fisioterapia para Parkinson, eu penso em escolhas bem práticas. Um passo mais amplo na hora certa. Um giro melhor organizado. Uma cadeira que deixa de ser obstáculo. Uma família que aprende a ajudar sem roubar protagonismo. Parece simples, e de certo modo é. Só que essas pequenas decisões repetidas sustentam a autonomia com muito mais força do que uma abordagem genérica.
Você não precisa esperar o corpo piorar muito para começar. E também não precisa encarar o tratamento como uma prova diária. O melhor caminho costuma ser o mais bem ajustado ao seu momento. Movimento com estratégia. Treino com objetivo. Reavaliação sem vaidade. Esse conjunto protege função e preserva participação social, que no fim das contas é o que faz a autonomia valer a pena.
Se o plano fisioterapêutico estiver conectado com a sua rotina, com o estágio da doença e com as dificuldades que realmente incomodam, há muito espaço para manter independência por mais tempo. O Parkinson muda a forma como o corpo responde. A fisioterapia ajuda você a responder de volta com mais organização, segurança e presença na própria vida.
Exercícios para enfatizar o aprendizado
Exercício 1
Pense em uma pessoa com Parkinson que relata três dificuldades principais: travamento ao iniciar a marcha na porta da cozinha, insegurança para virar no corredor e esforço grande para levantar do sofá. Quais devem ser as três prioridades iniciais de um plano fisioterapêutico focado em autonomia?
Resposta sugerida. As prioridades iniciais seriam treino de iniciação da marcha com pistas externas para reduzir o travamento, treino de giro e mudança de direção com segurança para diminuir o risco de queda no corredor e treino funcional de sentar e levantar para devolver independência nas transferências. Depois disso, eu incluiria ajustes no ambiente e prática domiciliar curta para consolidar o ganho.
Exercício 2
Monte uma rotina semanal mínima para manter autonomia em Parkinson seguindo a lógica do artigo. O que não pode faltar ao longo da semana?
Resposta sugerida. Uma rotina mínima precisa distribuir atividade física ao longo da semana, somando algo em torno de 2,5 horas, com quatro componentes presentes: marcha ou atividade aeróbica, fortalecimento funcional, mobilidade ou flexibilidade e treino de equilíbrio. Na prática, isso pode significar caminhar com atenção ao passo em alguns dias, fazer exercícios de sentar e levantar e força de pernas em outros, incluir mobilidade ampla diariamente e reservar momentos para equilíbrio e giros. O ponto central é regularidade, não excesso.

“Olá! Sou a Dra. Fernanda. Sempre acreditei que a fisioterapia é a arte de devolver sorrisos através do movimento. Minha trajetória na área da saúde começou com um propósito claro: oferecer um atendimento onde o paciente é ouvido e compreendido em sua totalidade, não apenas em sua dor física.
Graduada pela Unicamp e com especialização em Fisioterapia, dedico meus dias a estudar e aplicar técnicas que unam conforto e resultado. Entendo que cada corpo tem seu tempo e cada reabilitação é uma jornada única.
No meu consultório, você encontrará uma profissional apaixonada pelo que faz, pronta para segurar na sua mão e guiar seu caminho rumo a uma vida com mais qualidade e liberdade.”