Sabe aquela dor no calcanhar que aparece logo nos primeiros passos da manhã, tão forte que parece que você está pisando em vidro? Isso tem nome: fascite plantar. É uma das condições mais comuns que chegam até o consultório de fisioterapia, afeta cerca de 10% da população e ainda assim é uma das condições mais mal entendidas entre os pacientes. Muita gente convive com essa dor por meses achando que vai passar sozinha, tomando anti-inflamatório sem parar ou trocando de calçado sem critério — e a dor continua.
A fascite plantar é uma inflamação na fáscia plantar, aquele tecido fibroso que cobre toda a sola do pé. Quando esse tecido é sobrecarregado além da sua capacidade de recuperação, começa um processo de microlesão e inflamação que gera uma dor específica, persistente e bastante limitante. A boa notícia é que a fisioterapia tem protocolo eficiente para tratar essa condição, com altas taxas de sucesso no tratamento conservador. Neste artigo, vou te explicar tudo sobre a fascite plantar de um jeito prático, direto e sem enrolação — exatamente como eu converso com os meus pacientes.
O que é a fascite plantar
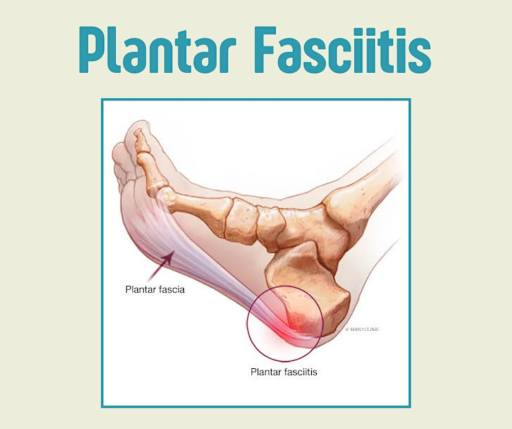
A fascite plantar é uma inflamação crônica ou aguda da fáscia plantar, o tecido que reveste a sola do pé e conecta o calcâneo — o osso do calcanhar — à base dos dedos. Esse tecido tem uma função estrutural fundamental que muita gente desconhece: ele sustenta o arco plantar e absorve o impacto de cada passo que você dá durante o dia. Quando ele entra em colapso inflamatório, cada passo vira um problema.
O que torna a fascite plantar tão comum e ao mesmo tempo tão frustrante é que ela raramente tem uma causa única. Ela surge da combinação de fatores mecânicos, de cargas excessivas e de um tecido que não conseguiu se recuperar entre os esforços. O resultado é um ciclo de microlesões repetidas que, sem tratamento, se cronifica e torna a recuperação progressivamente mais lenta.
É importante dizer também que fascite plantar não é um problema exclusivo de quem corre. Ela aparece tanto em atletas de alto rendimento quanto em professores que ficam em pé por horas, em cozinheiros, em profissionais de saúde e em pessoas com sobrepeso que nunca pisaram numa academia. Qualquer pessoa que sobrecarregue a planta do pé sem dar tempo de recuperação está no grupo de risco.
A fáscia plantar e sua função biomecânica
A fáscia plantar é uma estrutura de tecido conjuntivo denso e pouco elástico que se distribui como um leque desde o calcâneo até a base dos cinco dedos do pé. Ela tem uma função mecânica muito precisa: durante o apoio do pé no chão, ela se estica levemente para absorver o impacto; durante a fase de impulsão — quando o calcanhar sobe e o pé empurra para trás — ela age como uma mola que devolve energia ao movimento. Esse mecanismo é chamado de windlass mechanism, ou mecanismo de catraca plantar.
Para que esse sistema funcione bem, a fáscia plantar precisa de equilíbrio entre tensão e flexibilidade. Ela não é um elástico que alonga muito — ela é rígida o suficiente para sustentar o arco e flexível o suficiente para não romper a cada passo. Quando a sobrecarga supera essa capacidade, o tecido começa a apresentar microlesões nas fibras, especialmente na inserção no calcâneo, que é o ponto de maior estresse .
A fáscia plantar também não trabalha sozinha. Ela está intimamente conectada ao tendão de Aquiles, à musculatura intrínseca do pé e ao complexo gastrocnêmio-solear (panturrilha). Quando a panturrilha está encurtada, por exemplo, ela aumenta a tração sobre o tendão de Aquiles, que por sua vez aumenta a tração sobre a fáscia plantar. Por isso, você vai ouvir muito o fisioterapeuta falar em alongar a panturrilha no tratamento da fascite — não é coincidência.
Como a inflamação se instala no tecido
A história da fascite plantar começa com microlesões. Cada vez que a fáscia é submetida a uma carga que ela não consegue absorver totalmente, surgem pequenas rupturas nas suas fibras de colágeno. Em condições normais, o tecido se recupera entre os esforços — você descansa, dorme, e as fibras se regeneram. O problema começa quando a frequência das lesões supera a velocidade de recuperação.
Com o acúmulo dessas microlesões, o tecido entra em estado inflamatório. Na fase aguda, há aumento de líquido na região, dor à palpação e dor intensa nos primeiros movimentos após repouso prolongado. Se esse processo não é tratado, ele evolui para uma fase crônica em que a inflamação se mantém de forma baixa e constante, o tecido começa a se reorganizar de forma desorganizada e surgem alterações degenerativas nas fibras de colágeno — o que chamamos de fasciose plantar.
Quando você chega ao fisioterapeuta relatando “dor no calcanhar há 8 meses”, provavelmente já estamos lidando com um processo crônico. Isso não é ruim, apenas significa que o tratamento vai levar um pouco mais de tempo e vai precisar incluir estratégias de reabilitação do tecido — não apenas controle da dor. A crioterapia vai junto com o fortalecimento, o alongamento vai junto com a reeducação do movimento. É tudo interligado .
Quem tem mais risco de desenvolver
Plantar fasciitis illustration
A faixa etária mais afetada pela fascite plantar é entre 40 e 60 anos — não por acaso, é o período em que a qualidade do tecido conjuntivo começa a declinar naturalmente e a capacidade de recuperação diminui. Mas isso não significa que jovens não desenvolvam. Corredores de qualquer idade que aumentam a carga de treino de forma abrupta são candidatos clássicos. Uma semana você corre 20 km, na semana seguinte tenta 35 km — e a fáscia não acompanha.
O sobrepeso é outro fator de risco significativo. Cada quilograma extra que você carrega representa uma sobrecarga proporcional sobre a fáscia plantar a cada passo. Estudos mostram que pacientes com sobrepeso que conseguem reduzir o índice de massa corporal apresentam melhora expressiva nos sintomas da fascite plantar mesmo sem nenhuma outra intervenção . Não é questão de estética — é biomecânica pura.
Alterações anatômicas como pé plano (arco baixo ou ausente) e pé cavo (arco muito alto) também entram no grupo de risco. No pé plano, a fáscia plantar é submetida a uma tração contínua porque o arco não tem sustentação adequada. No pé cavo, o impacto é distribuído de forma diferente, sobrecarregando o calcâneo e a fáscia na inserção. Profissões que exigem longos períodos em pé — professores, profissionais de saúde, trabalhadores de fábrica — completam o quadro de risco.
Como a fascite plantar se manifesta
O perfil de dor da fascite plantar é bastante característico, e uma vez que você o conhece, fica fácil identificar. Não é uma dor que aparece de forma aleatória — ela segue um padrão relacionado ao ciclo de repouso e atividade da fáscia plantar. Entender esse padrão é fundamental tanto para o diagnóstico quanto para o manejo no dia a dia .
Muitos pacientes chegam à consulta descrevendo a dor de uma forma muito similar: “Quando eu acordo de manhã e piso no chão, a dor é absurda. Depois de alguns minutos parece que melhora um pouco. Mas quando fico em pé por muito tempo, volta.” Esse relato descreve com precisão o comportamento típico da inflamação na fáscia plantar ao longo do dia.
O que confunde muita gente é que a dor da fascite plantar pode variar bastante de intensidade de um dia para outro. No dia em que você ficou parado assistindo a uma série por horas a dor pode parecer menor. No dia em que você caminhou muito num shopping ou ficou em pé numa cozinha por três horas, a dor pode ser incapacitante à noite. Essa oscilação faz as pessoas duvidarem do diagnóstico — mas é justamente ela que confirma .
A dor matinal que trava o primeiro passo
O sintoma mais icônico da fascite plantar é a dor nos primeiros passos pela manhã. Ela acontece porque durante o sono, com o pé relaxado em posição de flexão plantar (ponta para baixo), a fáscia plantar permanece em sua posição mais curta durante horas. Quando você põe o pé no chão e aplica carga sobre ela, o tecido é abruptamente tensionado a partir de uma posição encurtada — e aí a dor vem forte .
Esse fenômeno tem um nome clínico: start-up pain, ou dor de ignição. É especificamente esse padrão de dor intensa nos primeiros passos seguida de melhora após alguns minutos de movimento que distingue a fascite plantar de outras causas de dor no calcanhar. O movimento progressivo aquece o tecido, melhora a circulação local e reduz temporariamente a dor — até que a sobrecarga se acumula novamente.
Uma estratégia simples que oriento aos meus pacientes ainda antes de sair da cama é fazer um alongamento suave da fáscia plantar antes do primeiro passo: sentado na beira da cama, puxar o dedão do pé na direção do corpo por 30 segundos. Esse movimento pré-tensiona a fáscia de forma controlada e reduz a intensidade da dor de ignição de forma bastante eficiente. Não é tratamento, mas é um alívio real que faz diferença na qualidade de vida do dia a dia.
Como os sintomas evoluem ao longo do dia
O comportamento da dor ao longo do dia é ditado pelo equilíbrio entre carga e recuperação do tecido. Depois da dor matinal inicial, a maioria das pessoas sente melhora com o aquecimento e consegue funcionar durante as primeiras horas do dia com desconforto moderado ou baixo. Esse período de relativa melhora não significa que o tecido está recuperado — significa que a circulação local melhorou e o limiar de dor foi temporariamente aumentado.
À medida que o dia avança e a carga sobre o pé se acumula, a dor tende a retornar e se intensificar. Quem trabalha em pé por longos períodos geralmente sente a piora progressiva ao longo da tarde. Quem passa o dia sentado, mas faz uma caminhada longa no final do dia, sente o mesmo padrão. O pé que parecia “bem” às 10 da manhã está latejando às 18 horas.
Esse padrão também tem uma implicação importante para o tratamento: períodos longos de repouso sem qualquer movimento (como ficar o dia inteiro em cama durante um período de dor aguda) na verdade pioram a situação, porque o tecido encurta ainda mais e a dor de ignição no retorno ao movimento fica ainda maior. O objetivo é encontrar o equilíbrio entre carga e descanso — nem sobrecarga nem imobilidade total.
Fascite plantar e esporão de calcâneo — a diferença real
Uma das maiores confusões que eu vejo na clínica é entre fascite plantar e esporão de calcâneo. São condições relacionadas, mas não são a mesma coisa — e essa distinção importa para o tratamento. O esporão de calcâneo é uma calcificação óssea na inserção do calcâneo, visível no raio-X. A fascite plantar é a inflamação do tecido mole — a fáscia em si.
O que causa a confusão é que as duas condições costumam coexistir. O estresse repetido da fáscia na sua inserção no calcâneo, ao longo do tempo, pode estimular a formação do esporão ósseo como resposta adaptativa do organismo. Mas o esporão por si só raramente é a causa da dor. Estudos mostram que entre 11% e 46% das pessoas com esporão de calcâneo são completamente assintomáticas, e que 32% dos pacientes com fascite plantar não têm esporão. Ou seja: o esporão pode existir sem dor, e a dor pode existir sem esporão.
Por isso, tratar apenas o esporão cirurgicamente sem resolver a inflamação da fáscia plantar raramente elimina a dor de forma definitiva. O tratamento precisa focar na fáscia — no tecido mole, na biomecânica, no fortalecimento e no alongamento — independente da presença ou ausência do esporão. Quando um paciente chega dizendo “meu médico falou que tenho esporão”, a primeira coisa que eu faço é avaliar se a fáscia está inflamada, porque é ela que precisa ser tratada.
Como o fisioterapeuta avalia e diagnostica
Plantar fasciitis recovery habits
Uma boa avaliação de fascite plantar vai muito além de confirmar a dor no calcanhar. O fisioterapeuta precisa entender por que a fáscia chegou até esse ponto de sobrecarga — qual a causa real por trás do sintoma. Sem essa compreensão, o tratamento vai aliviar a dor temporariamente, mas o problema vai voltar em poucos meses.
A avaliação começa pela história do paciente e vai até a análise do padrão de movimento, da postura, do tipo de calçado, da rotina de atividades e dos fatores anatômicos do pé. É uma investigação que leva tempo, mas que muda completamente a qualidade do plano de tratamento .
A precisão do diagnóstico fisioterapêutico da fascite plantar é alta quando os critérios clínicos são bem aplicados — alta o suficiente para que na maioria dos casos o tratamento seja iniciado sem precisar esperar por exames de imagem. Isso é importante porque o tempo entre o diagnóstico e o início do tratamento impacta diretamente a velocidade de recuperação.
A anamnese e o exame físico
A anamnese é o ponto de partida de tudo. O fisioterapeuta vai querer saber desde quando a dor existe, onde exatamente ela se localiza, em que momento do dia ela é mais intensa, o que melhora, o que piora, qual é a sua rotina de atividade física, qual é a sua profissão, que tipo de calçado você usa habitualmente e se houve algum evento que desencadeou o início da dor . Cada uma dessas informações contribui para montar o quadro clínico completo.
No exame físico, o passo mais importante é a palpação da inserção da fáscia plantar no calcâneo — a região da tuberosidade medial do calcâneo. Na fascite plantar ativa, a pressão nesse ponto reproduz a dor que o paciente sente ao pisar, o que é um sinal bastante específico. A palpação ao longo da fáscia plantar pode revelar pontos de maior sensibilidade e indicar onde a lesão está mais concentrada.
O fisioterapeuta também vai avaliar a mobilidade do tornozelo — especialmente a dorsiflexão (movimento de puxar o pé para cima). A limitação de dorsiflexão é um dos fatores de risco mais associados à fascite plantar, porque uma panturrilha rígida aumenta diretamente a tração sobre a fáscia. Medir essa amplitude de movimento antes, durante e após o tratamento é uma forma objetiva de acompanhar a evolução do caso.
Testes clínicos específicos para a fáscia plantar
O Teste de Windlass é o teste específico mais utilizado para diagnosticar a fascite plantar. Ele simula o mecanismo biomecânico de tensionamento da fáscia durante a marcha: o fisioterapeuta posiciona o tornozelo em posição neutra e estende passivamente os dedos do pé para cima (dorsiflexão dos dedos). Esse movimento tensiona a fáscia plantar desde a sua origem até a inserção nos dedos. Se o paciente sente dor no calcanhar durante essa manobra, o teste é considerado positivo e reforça fortemente o diagnóstico de fascite plantar.
O Teste de Jack é uma variação do Windlass feita em carga. O paciente fica em pé e o terapeuta faz a extensão passiva do hálux (dedão do pé). Em condições normais, esse movimento eleva o arco plantar. Na presença de fascite plantar ativa, essa manobra reproduz a dor e o arco plantar pode não se elevar corretamente, o que indica disfunção do mecanismo de catraca. Esses dois testes juntos têm uma acurácia diagnóstica alta para fascite plantar.
Além dos testes específicos, a avaliação biomecânica da marcha é fundamental. O fisioterapeuta vai observar como você anda — se há pronação excessiva do pé, se o arco plantar colapsa durante o apoio, se há assimetria entre os dois lados, se o passo é curto ou longo demais para a sua estatura . Esses padrões de movimento são muitas vezes a causa primária da fascite e precisam ser corrigidos para que o tratamento seja definitivo, não apenas paliativo.
Quando os exames de imagem entram em cena
Na maioria dos casos de fascite plantar, o diagnóstico clínico é suficiente para iniciar o tratamento. O raio-X é o primeiro exame quando existe suspeita de fratura por estresse no calcâneo, presença de esporão ou quando o quadro não responde ao tratamento inicial após algumas semanas. Ele não mostra a fáscia, mas permite avaliar a estrutura óssea do calcâneo e identificar calcificações.
A ultrassonografia é o exame de imagem mais útil para avaliar a fáscia plantar diretamente. O fisioterapeuta ou médico consegue medir a espessura da fáscia — valores acima de 4 milímetros são considerados indicativos de fascite — identificar áreas de edema intratissular e detectar rupturas parciais das fibras. A ultrassonografia também é utilizada durante o acompanhamento do tratamento para verificar a resposta tecidual às intervenções.
A ressonância magnética é solicitada em casos mais complexos: quando há suspeita de ruptura total da fáscia, quando coexistem outras patologias do pé e tornozelo, ou quando o tratamento conservador não está produzindo os resultados esperados após meses de fisioterapia. Ela fornece imagens de alta resolução de todos os tecidos moles da região plantar e é especialmente útil para planejar abordagens mais invasivas quando necessário.
O tratamento fisioterapêutico passo a passo
O tratamento da fascite plantar com fisioterapia é altamente eficaz. A literatura científica é consistente: cerca de 90% dos casos de fascite plantar se resolvem com tratamento conservador dentro de 6 a 12 meses. Isso é uma boa notícia, mas também exige que você entenda que o tratamento tem fases e que cada fase tem um objetivo específico que não pode ser pulado.
O erro mais comum que vejo é a pessoa começar o tratamento, sentir melhora rápida na primeira fase e abandonar antes de completar as fases de fortalecimento e prevenção de recorrência. Aí a fascite volta em 3, 6 meses. O tratamento completo é o que garante que você não precisa voltar para a clínica com a mesma queixa um ano depois.
Cada fase do tratamento tem uma duração aproximada, mas isso varia bastante de pessoa para pessoa. Quem tem um quadro recente (menos de 3 meses) progride mais rápido. Quem tem fascite plantar crônica com alterações degenerativas no tecido precisa de mais tempo e paciência. Em ambos os casos, a progressão é guiada pelos sintomas e pela resposta do tecido — não por um calendário rígido.
Fase aguda — controle da dor e da inflamação
Na fase aguda, o objetivo principal é reduzir a dor e a inflamação ao ponto em que seja possível realizar os exercícios terapêuticos sem piora do quadro. Isso não significa parar de se mover — significa modular a carga sobre o pé de forma inteligente. Caminhar descalço em piso duro, por exemplo, é contraindicado nessa fase. Manter o pé sempre calçado com suporte adequado, mesmo dentro de casa, já reduz significativamente a sobrecarga sobre a fáscia .
As modalidades fisioterapêuticas mais utilizadas nessa fase incluem crioterapia (gelo aplicado no calcanhar por 10 a 15 minutos após as atividades), eletroterapia como TENS para controle da dor, ultrassom terapêutico para estimular a reparação tecidual e laser de baixa potência para reduzir a inflamação local . O fisioterapeuta pode também aplicar técnicas manuais suaves de mobilização do tornozelo e do pé para restaurar a amplitude de movimento sem agredir o tecido inflamado.
O taping funcional — a bandagem adesiva aplicada na planta do pé — é uma ferramenta muito eficaz nessa fase. Ele cria um suporte externo para o arco plantar, reduzindo a tração sobre a fáscia durante a marcha e aliviando a dor de forma imediata. Não é uma solução definitiva, mas permite que o paciente se movimente com menos dor durante o período de inflamação aguda, o que facilita o engajamento com os exercícios desde o início.
Alongamento e mobilização da fáscia e da panturrilha
Plantar fasciitis exercises infographic

O alongamento é a intervenção mais estudada e com maior evidência de eficácia no tratamento da fascite plantar. Dois tipos de alongamento têm especial importância: o alongamento da fáscia plantar em si e o alongamento do gastrocnêmio e sóleo (panturrilha). Eles precisam ser feitos corretamente, na frequência adequada e com progressão de intensidade ao longo do tratamento.
O alongamento da fáscia plantar é feito em descarga ou em carga. Na versão sentada — que é a mais indicada no início —, você senta, cruza o pé afetado sobre o joelho oposto, segura os dedos do pé com a mão e puxa-os suavemente para cima. Essa manobra tensiona a fáscia desde a inserção no calcâneo até a base dos dedos, simulando o mecanismo de windlass de forma controlada. A posição deve ser mantida por 30 segundos, três vezes em sequência, preferencialmente antes do primeiro passo da manhã e após períodos longos de repouso.
O alongamento da panturrilha pode ser feito de duas formas: com o joelho estendido (que alonga preferencialmente o gastrocnêmio) e com o joelho levemente flexionado (que alonga o sóleo). Ambos são importantes porque os dois músculos contribuem para a tensão sobre o tendão de Aquiles e consequentemente sobre a fáscia plantar. O alongamento em degrau — ficando na borda do degrau com o calcanhar para baixo — é uma versão mais intensa indicada para fases mais avançadas do tratamento, quando o tecido já tem tolerância para suportar cargas maiores.
Fortalecimento intrínseco e retorno seguro às atividades
O fortalecimento dos músculos intrínsecos do pé é a fase que mais frequentemente é negligenciada — e é justamente ela que garante que a fascite plantar não volte. Os músculos intrínsecos são a musculatura pequena que fica dentro do próprio pé, responsável por sustentar o arco plantar de forma ativa. Quando esses músculos são fracos, toda a carga de sustentação recai sobre a fáscia plantar, que é um tecido passivo — e o ciclo de sobrecarga recomeça.
Os exercícios de “short foot” — encurtamento ativo do arco plantar sem dobrar os dedos — são os mais eficientes para ativar a musculatura intrínseca. Parece um exercício ridículo pela simplicidade, mas é altamente específico e demanda bastante coordenação neuromuscular no início. Combine isso com elevações de calcanhar em carga (rise de panturrilha), que fortalecem simultaneamente o gastrocnêmio, o sóleo e os músculos plantares, e você tem o núcleo do programa de fortalecimento para fascite plantar.
O retorno ao esporte ou à atividade física de impacto deve ser feito de forma gradual e monitorada. Corredores, por exemplo, não voltam a correr quando a dor acaba — voltam quando conseguem executar a progressão de carga programada pelo fisioterapeuta sem dor. Isso geralmente envolve uma fase de caminhada em ritmo progressivo, depois trote leve, depois corrida em volumes gradualmente maiores. Pular etapas é a receita mais eficiente para recaída.
Prevenção e hábitos para manter o pé saudável
Tratar a fascite plantar sem mudar os hábitos que a causaram é como esvaziar um balde furado sem tampar o furo. A prevenção da recorrência começa durante o próprio tratamento, quando o fisioterapeuta vai identificando os fatores que levaram ao desenvolvimento da condição e orientando ajustes práticos na rotina do paciente .
A prevenção não precisa ser complexa. Na maioria dos casos, ela envolve ajustes relativamente simples — calçado adequado, progressão sensata do treino, fortalecimento regular, controle do peso corporal — que, praticados de forma consistente, reduzem drasticamente o risco de recorrência.
O que muda de paciente para paciente é qual desses fatores tem mais peso no caso específico. Para um corredor, o foco está na progressão de treino e no calçado. Para um professor que fica em pé por horas, o foco está no calçado, nas pausas e no fortalecimento. Identificar o fator mais relevante para o seu caso é o que torna a prevenção eficiente em vez de genérica .
O papel do calçado na saúde da fáscia plantar
O calçado é uma das variáveis que mais influencia a saúde da fáscia plantar — tanto para melhor quanto para pior. Um calçado com suporte adequado ao arco plantar distribui a carga de forma mais homogênea ao longo da sola do pé e reduz o estresse na inserção da fáscia no calcâneo . Um calçado com sola muito fina e dura (como chinelos de borracha barata, sapatilhas rasas ou sapatos de escritório com sola plana) não oferece essa amortização e transmite diretamente ao calcâneo todo o impacto do passo.
O salto alto é outra questão importante. Ele mantém o pé em flexão plantar constante, encurtando a fáscia plantar ao longo do dia todo. Quando você tira o salto ao chegar em casa e pisa descalço no piso frio da cozinha, a fáscia que passou o dia encurtada é bruscamente tensionada — e aí a dor aparece. Usar salto em casos de fascite plantar ativa não está proibido, mas precisa ser feito com moderação e sempre combinado com um bom trabalho de alongamento ao longo do dia.
Palmilhas ortopédicas podem ser um recurso muito útil, especialmente para pacientes com alterações anatômicas do pé como pronação excessiva ou pé cavo. Elas não tratam a fascite — elas criam um ambiente biomecânico mais favorável para que o tratamento funcione melhor . A prescrição de palmilhas deve ser feita por um profissional habilitado, de preferência baseada numa análise da pisada, para garantir que o suporte oferecido é adequado para a morfologia específica do seu pé.
Hábitos do dia a dia que agridem o tecido sem você perceber
Andar descalço em piso duro é o hábito mais comum e mais nocivo para quem tem ou está se recuperando de fascite plantar. Em casa, especialmente de manhã — quando a fáscia está mais rígida após o repouso noturno —, o impacto direto do pé no piso cerâmico ou de madeira sem nenhuma amortização concentra o estresse exatamente na inserção inflamada. A solução é simples: tenha um par de chinelos ou sapatos com suporte para usar dentro de casa, especialmente nos primeiros passos do dia.
Ficar muito tempo parado em pé numa mesma posição também é prejudicial. Quando você fica imóvel por longos períodos, a fáscia plantar fica sob carga estática constante sem o benefício do mecanismo de bombeamento muscular que a movimentação proporciona. Professores, cozinheiros e profissionais que trabalham em pé devem fazer pequenas pausas de movimento a cada 30 a 40 minutos — não para descansar, mas para mobilizar o tornozelo e estimular a circulação local.
Aumentar a carga de atividade de forma abrupta — seja numa viagem em que você caminha muito mais do que o habitual, seja num período de treinos intensivos — é um dos gatilhos mais frequentes de recorrência em pacientes que já trataram a fascite plantar. A fáscia precisa de tempo para se adaptar a novos volumes de carga. Aumentar a intensidade das atividades de impacto em no máximo 10% por semana é uma regra prática útil para corredores e para qualquer pessoa que retorne a uma rotina de atividade física após período de inatividade.
Estratégias de longo prazo para quem treina ou fica muito em pé
A manutenção do fortalecimento dos músculos intrínsecos do pé e da panturrilha é a estratégia mais eficaz de prevenção a longo prazo. Não é preciso fazer uma sessão inteira de fisioterapia todo dia — basta incorporar 10 a 15 minutos de exercícios específicos na sua rotina, duas ou três vezes por semana, para manter o arco plantar com suporte muscular adequado e reduzir a dependência da fáscia como estrutura de amortização passiva.
Para corredores, a revisão periódica da pisada e da mecânica de corrida é altamente recomendável. Calçados de corrida perdem suas propriedades de amortização após cerca de 500 a 800 km — continuar usando calçado gasto é um fator de risco relevante. Análise de pisada a cada troca de calçado ajuda a identificar se o nível de suporte necessário mudou ao longo do tempo, o que é comum especialmente após um período de tratamento que corrigiu padrões de pisada inadequados.
Por fim, a conscientização sobre o próprio pé é a ferramenta mais valiosa de prevenção que você pode ter. Você sabe como sua fáscia plantar está respondendo às cargas que impõe a ela? Um leve desconforto que aparece após o treino e some em poucas horas é dentro da normalidade. Uma dor que persiste no dia seguinte, que piora progressivamente nas primeiras horas da manhã por vários dias seguidos, ou que aparece ao repouso são sinais de que a carga está superando a capacidade de recuperação. Quando esses sinais aparecem, o momento de buscar um fisioterapeuta é agora — não daqui a seis meses de convivência com a dor.
Exercícios para Fixar o Aprendizado
Exercício 1 — Alongamento da Fáscia Plantar antes de Sair da Cama
Como executar:
Sente-se na beira da cama antes de colocar o pé no chão. Cruze o pé afetado sobre o joelho oposto. Com uma mão segure o calcanhar e com a outra puxe os dedos do pé suavemente na direção do seu corpo, até sentir um estiramento leve na sola do pé. Segure por 30 segundos. Repita 3 vezes no mesmo pé. Faça isso todas as manhãs, antes do primeiro passo, e também após qualquer período longo sentado ou deitado.
Pontos de atenção:
O alongamento deve ser suave — você deve sentir tensão na sola do pé, não dor aguda. Se a dor for intensa durante o alongamento, reduza a intensidade da tração. Não faça o exercício de pé logo de início; a versão sentada é mais controlada e menos agressiva para o tecido inflamado. Progrida para o alongamento em carga (apoiando a ponta do pé numa parede enquanto desce o calcanhar) somente quando a versão sentada estiver sem dor.
Resposta e justificativa:
Durante o sono, a fáscia plantar permanece em posição encurtada por horas. O primeiro passo sem o pré-alongamento é o maior pico de tensão brusca que o tecido inflamado recebe no dia . Ao fazer esse alongamento antes do primeiro passo, você prepara o tecido para receber carga de forma gradual, reduz a intensidade da dor de ignição matinal e, ao longo do tempo, melhora a elasticidade da fáscia e do tendão de Aquiles. Estudos mostram que o protocolo de alongamento da fáscia plantar específico é tão ou mais eficaz que o alongamento isolado da panturrilha no alívio dos sintomas da fascite plantar.
Exercício 2 — Short Foot (Encurtamento Ativo do Arco Plantar)
Como executar:
Sente-se numa cadeira com os pés apoiados no chão, tornozelo em posição neutra. Sem dobrar os dedos e sem levantar o calcanhar, tente “encurtar” o pé — como se você quisesse aproximar a base dos dedos ao calcanhar, elevando o arco. Segure essa contração por 5 segundos. Relaxe completamente. Repita 10 vezes em cada pé. Quando conseguir fazer com facilidade sentado, avance para a versão em pé com os dois pés, depois em apoio unipodal.
Pontos de atenção:
No início, é comum dobrar os dedos involuntariamente. Use um espelho para monitorar o movimento e se concentre em “aspirar” o arco para cima sem envolver os dedos. O exercício parece simples, mas na verdade exige bastante ativação neuromuscular de músculos que raramente são recrutados de forma isolada. Não desanime se nas primeiras sessões você não sentir a contração — leva alguns dias de prática para o cérebro aprender o padrão motor correto.
Resposta e justificativa:
O short foot ativa os músculos intrínsecos do pé — abdutor do hálux, flexor curto dos dedos e quadrado plantar — que são os principais responsáveis pelo suporte ativo do arco plantar. Quando esses músculos são fracos, toda a carga de sustentação do arco recai sobre a fáscia plantar, que é uma estrutura passiva sem capacidade de se defender ativamente. Fortalecer esses músculos reduz a tensão sobre a fáscia durante as atividades de carga, cria um suporte interno para o arco plantar e previne a recorrência da fascite a longo prazo. É o exercício mais específico e mais eficiente que existe para a saúde da fáscia plantar, e pode — e deve — ser mantido permanentemente na rotina mesmo após o fim do tratamento formal.

“Olá! Sou a Dra. Fernanda. Sempre acreditei que a fisioterapia é a arte de devolver sorrisos através do movimento. Minha trajetória na área da saúde começou com um propósito claro: oferecer um atendimento onde o paciente é ouvido e compreendido em sua totalidade, não apenas em sua dor física.
Graduada pela Unicamp e com especialização em Fisioterapia, dedico meus dias a estudar e aplicar técnicas que unam conforto e resultado. Entendo que cada corpo tem seu tempo e cada reabilitação é uma jornada única.
No meu consultório, você encontrará uma profissional apaixonada pelo que faz, pronta para segurar na sua mão e guiar seu caminho rumo a uma vida com mais qualidade e liberdade.”