Você trata a cervical há meses e a dor não vai embora. Já considerou que o problema pode estar nos seus olhos? Descubra a conexão que poucos profissionais investigam.
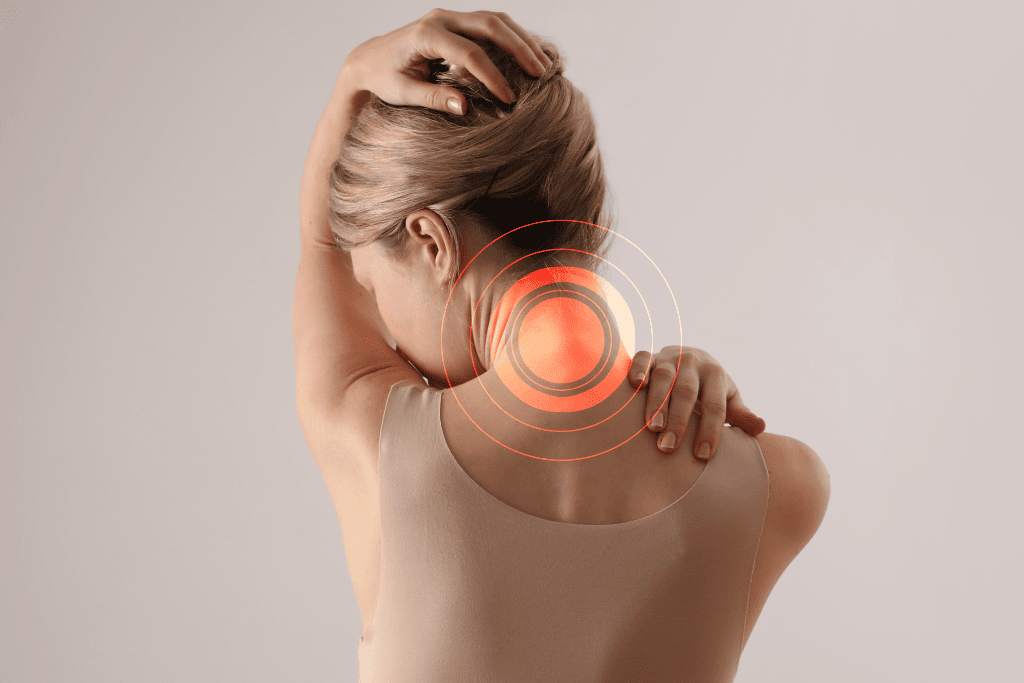
Dor na nuca é uma das queixas mais frequentes que chegam ao consultório de fisioterapia. A maioria dos pacientes já passou por médico, fez raio-x, tomou anti-inflamatório, fez sessões de terapia manual — e a dor voltou. Semanas depois, estava lá de novo. Insistente, surda, muitas vezes acompanhada de uma dorzinha de cabeça que não quer ir embora.
O que esses pacientes raramente ouvem é uma pergunta simples: quando foi a última vez que você consultou um oftalmologista?
A conexão entre os olhos e a coluna cervical é real, documentada e, apesar disso, pouco investigada na prática clínica. A dor na nuca pode ter origem diretamente na forma como seus olhos trabalham — ou melhor, no esforço que fazem quando não estão funcionando bem. E entender isso pode ser a chave para um tratamento que finalmente funciona.
01O que é a dor na nuca e por que ela pode ter origem visual
A nuca é a região posterior do pescoço, formada pelas vértebras cervicais superiores — especialmente C1 (atlas) e C2 (áxis) —, músculos suboccipitais, ligamentos, nervos e uma densa rede de vasos sanguíneos. Qualquer uma dessas estruturas pode ser fonte de dor. O desafio clínico está em identificar qual delas está reclamando — e por quê.
A conexão entre olhos e coluna cervical
Os olhos e a coluna cervical compartilham uma função que a maioria das pessoas nunca parou para pensar: manter a cabeça posicionada de forma que você enxergue com clareza e conforto. Esse sistema se chama reflexo vestíbulo-ocular e reflexo cervico-ocular, e envolve uma comunicação constante entre músculos do pescoço, aparelho vestibular (ouvido interno), cerebelo e os músculos que movem os globos oculares.
Na prática isso significa o seguinte: quando seus olhos têm alguma dificuldade de foco, de convergência ou de manter a imagem estável, o cérebro usa os músculos do pescoço e da cabeça para compensar. A cabeça se inclina, avança, gira levemente — tudo para colocar os olhos na posição em que conseguem funcionar melhor. Você faz isso sem perceber, dezenas de vezes por dia. E os músculos da nuca pagam o preço.
Um estudo publicado na revista Ophthalmic & Physiological Optics mostrou que pessoas com erros de refração não corrigidos apresentavam significativamente mais tensão nos músculos cervicais posteriores durante tarefas de leitura do que pessoas com visão corrigida adequadamente. A dor na nuca, nesses casos, não começa no pescoço — ela começa nos olhos.
Como o sistema visual controla a postura da cabeça
Você já percebeu que inclina a cabeça para um lado quando tenta ler algo difícil? Ou que avança o queixo em direção à tela quando está cansado? Esses ajustes são automáticos, e são controlados por um sistema chamado sistema oculomotor-cervical. Quando os olhos precisam de mais esforço para focar, o cérebro instrui o pescoço a posicionar a cabeça de forma que o trabalho dos olhos fique mais fácil.
O problema é que essas posições de compensação raramente são as posições neutras e ergonomicamente corretas do pescoço. Uma cabeça inclinada para frente em apenas 3 centímetros já multiplica por dois o peso que os músculos cervicais precisam suportar. Uma inclinação lateral crônica sobrecarrega os músculos de um lado de forma assimétrica. Ao longo de horas de trabalho, semanas e meses, o tecido muscular responde com tensão, encurtamento e, eventualmente, dor.
O que complica ainda mais é que a posição compensatória se torna habitual. O músculo aprende a ficar naquela posição. E mesmo quando você não está usando os olhos, a tensão permanece. É por isso que a dor na nuca de origem visual costuma ser persistente e não melhora completamente só com tratamento cervical — porque a causa raiz não foi endereçada.
Por que médicos e fisioterapeutas frequentemente ignoram os olhos
A razão é simples: formação. A medicina é dividida em especialidades, e a comunicação entre elas nem sempre é fluida. Um fisioterapeuta trata a cervical. Um oftalmologista trata os olhos. O paciente que se encaixa entre essas duas especialidades muitas vezes não é visto por nenhuma delas da forma completa.
Além disso, o paciente raramente conecta os pontos sozinho. Ele chega ao consultório dizendo “meu pescoço dói” — não “meu pescoço dói porque meus olhos trabalham demais”. Essa conexão precisa ser levantada pelo profissional durante a anamnese. E para isso, o profissional precisa conhecer a anatomia funcional do sistema visual-cervical e estar disposto a perguntar sobre os hábitos visuais do paciente.
A boa notícia é que essa visão mais integrada está ganhando espaço. Fisioterapeutas especializados em coluna cervical já incluem triagem visual básica nas suas avaliações. E cada vez mais pacientes chegam ao consultório com o caminho já parcialmente mapeado — depois de ler sobre a conexão entre visão e dor cervical.
Sinal de atenção
Se sua dor na nuca piora após longos períodos de leitura ou tela, melhora nos fins de semana (quando você usa menos o computador) e volta na segunda-feira, a causa visual merece investigação prioritária.
02As principais causas visuais de dor na nuca
Nem todo problema visual gera dor na nuca. Mas existem condições específicas que têm uma relação direta com a tensão cervical. Vou te explicar cada uma delas — não em linguagem de manual médico, mas de forma que você possa se reconhecer.

Erros de refração não corrigidos: miopia, hipermetropia e astigmatismo
Miopia, hipermetropia e astigmatismo são os chamados erros de refração. Eles acontecem quando o olho não foca a luz de forma precisa na retina. O resultado é uma imagem desfocada — que o olho tenta compensar com um esforço extra dos músculos ciliares, responsáveis por ajustar o foco (processo chamado de acomodação).
Quando esse esforço é constante — especialmente em quem trabalha com leitura, telas ou tarefas de precisão —, os músculos do olho fadigam. Mas não são apenas os músculos dos olhos que respondem. O esforço de foco se espalha como um ripple: tensão ocular, tensão nos músculos temporais, tensão nos músculos suboccipitais da nuca e, eventualmente, cefaleia occipital.
O hipermétrope tem esse problema de forma ainda mais acentuada, porque precisa de um esforço maior de acomodação mesmo para enxergar de longe — ao contrário do míope, que enxerga mal de longe mas descansa o sistema de foco quando olha para perto. Um hipermétrope leve, que nem sabe que tem o problema, pode passar o dia inteiro com os músculos oculares em constante tensão, sem nunca perceber. E vai ao fisioterapeuta reclamando de dor na nuca e dor de cabeça que começa no final da manhã e piora ao longo do dia.
Insuficiência de convergência e o esforço binocular
A convergência é a capacidade dos dois olhos de se moverem juntos em direção ao nariz para focar um objeto próximo. Quando você olha para seu celular, seus olhos precisam convergir. Quando você fecha o livro e olha para a janela, eles divergem. Esse movimento coordenado, feito por músculos extraoculares, acontece automaticamente — ou deveria.
A insuficiência de convergência é uma condição em que os músculos responsáveis por esse movimento não têm força suficiente para manter os dois olhos alinhados durante tarefas visuais próximas. O resultado imediato é cansaço visual, visão dupla intermitente, dificuldade de concentração na leitura. Mas existe um resultado secundário que raramente aparece no diagnóstico: tensão nos músculos do pescoço, especialmente na região suboccipital e na base do crânio.
Isso acontece porque, quando os olhos não conseguem convergir adequadamente, o sistema nervoso tenta usar a inclinação e rotação da cabeça como recurso compensatório. A cabeça leve inclina ou avança para ajudar os olhos a se encontrarem no ponto de foco. E os músculos da nuca ficam em contração isométrica sustentada — aquele tipo de tensão que dói mais depois de um tempo do que durante. A insuficiência de convergência é, segundo ortoptistas, uma das causas mais subdiagnosticadas de dor de cabeça e dor cervical em adultos jovens.
Fadiga visual digital: o impacto das telas na cervical
A síndrome da visão computacional — oficialmente chamada de Computer Vision Syndrome pela American Optometric Association — é um conjunto de sintomas causados pelo uso prolongado de telas. Olhos secos, visão embaçada, sensibilidade à luz, dificuldade de foco. E, na lista frequentemente negligenciada: dor no pescoço e nos ombros.
Telas apresentam características que tornam o trabalho visual mais exigente do que a leitura em papel: brilho, contraste variável, reflexos, pixelização (que força o sistema de acomodação a se ajustar continuamente) e, muitas vezes, posicionamento inadequado. A tela muito baixa faz o pescoço fletir para frente. A tela muito alta força a extensão cervical. A tela lateralizada obriga uma rotação sustentada.
Cada um desses posicionamentos, mantido por horas, sobrecarrega grupos musculares específicos da região cervical. Mas o que agrava a situação é que a fadiga visual em si — independentemente da posição da tela — piora a postura da cabeça. Quando os olhos estão cansados, a tendência natural é aproximar o rosto da tela, avançar o queixo, cerrar os olhos levemente. Posições que aumentam exponencialmente a carga sobre a nuca.
03A cadeia muscular que liga seus olhos à nuca
Para entender como a visão afeta a nuca, é preciso conhecer a anatomia dessa conexão. Não precisa ser um atlas detalhado — mas conhecer os elos dessa corrente vai te ajudar a identificar onde o problema está e por que as intervenções certas funcionam.
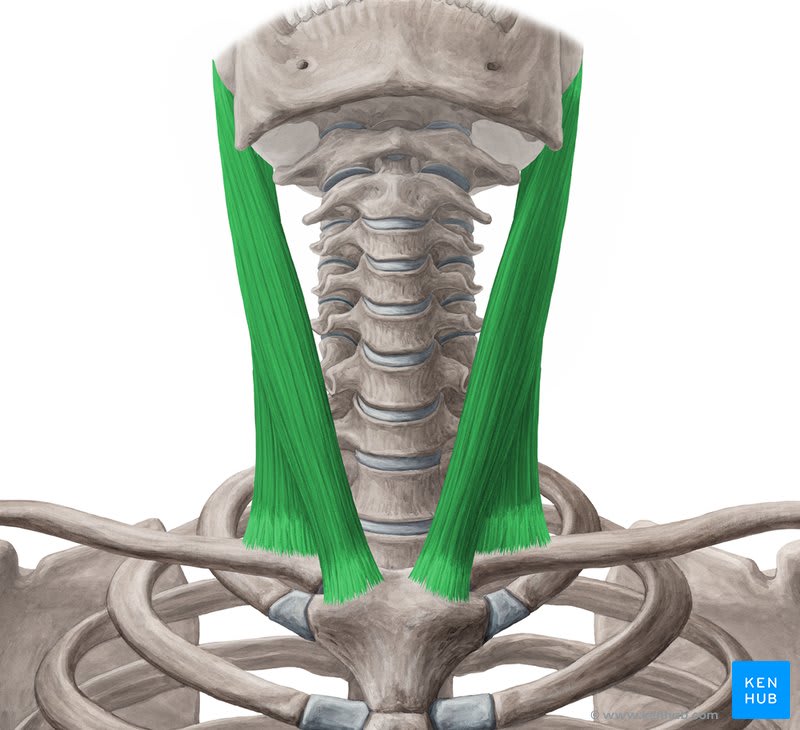
Músculos oculomotores e sua relação com a cervical
Cada olho é controlado por seis músculos extraoculares. Esses músculos são responsáveis por todos os movimentos do globo ocular: para cima, para baixo, lateralmente, em diagonal. Quando você segue um objeto em movimento com os olhos, esses músculos trabalham em perfeita coordenação bilateral — os dois olhos se movem juntos, sempre.
O que muita gente não sabe é que esses músculos oculomotores têm uma conexão neural direta com os músculos cervicais através de reflexos primitivos que existem desde o início do desenvolvimento humano. O chamado reflexo tônico cervical-ocular garante que movimentos dos olhos estejam sincronizados com a posição da cabeça e do pescoço. Isso significa que uma disfunção nos músculos dos olhos pode, por reflexo, criar padrões de tensão nos músculos do pescoço — e vice-versa.
Na prática clínica, é comum encontrar pacientes com dor na nuca que, na avaliação, apresentam dificuldade de seguir um estímulo visual sem mover a cabeça junto. O olho não tem amplitude suficiente — ou não tem força muscular para manter o rastreio suave —, então o pescoço compensa. O fisioterapeuta treinado para observar isso percebe na primeira sessão de avaliação. E essa observação muda completamente o plano de tratamento.
O papel do pescoço como “ajuste de câmera” dos olhos
Pense no pescoço como um tripé de câmera fotográfica. Os olhos são as lentes. Para que a imagem saia nítida, o tripé precisa estar estável e no ângulo certo. Quando as lentes têm algum problema — como um erro de foco ou uma lente levemente torta —, o fotógrafo ajusta o tripé para compensar. É exatamente isso que o sistema nervoso faz com o seu pescoço quando os seus olhos não estão funcionando perfeitamente.
Os músculos suboccipitais — um grupo de quatro pequenos músculos profundos que conectam o crânio às primeiras vértebras cervicais — são especialmente sensíveis a esses ajustes. Eles controlam movimentos finos de posicionamento da cabeça e têm a maior densidade de fusos musculares (receptores de posição) do corpo humano. São, literalmente, os ajustes de precisão do sistema. E quando ficam em contração constante por causa de compensações visuais, a dor que causam é profunda, persistente, e muitas vezes se irradia para a base do crânio e para a testa.
Essa dor tem nome: cefaleia suboccipital, ou cefaleia de tensão de origem cervical. E tem uma característica peculiar: costuma piorar à tarde, quando o cansaço visual acumulou ao longo do dia e a tensão muscular atingiu seu pico. Muitos pacientes descrevem como “uma faixa apertada” que começa na nuca e vai até a testa. Analgésico alivia por algumas horas, mas no dia seguinte está de volta — porque a causa, o esforço visual, não foi tratada.
Cefaleia cervicogênica e sintomas visuais associados
A cefaleia cervicogênica é uma dor de cabeça que tem origem em estruturas da coluna cervical — articulações, músculos, nervos ou discos intervertebrais. Ela se distingue da enxaqueca e da cefaleia tensional por algumas características: unilateral (em um lado apenas), piora com movimentos do pescoço, alivia com bloqueio anestésico nas articulações cervicais altas, e frequentemente é acompanhada de rigidez no pescoço.
O que muitos profissionais não sabem — ou não conectam — é que a cefaleia cervicogênica tem uma lista de sintomas associados que inclui: visão embaçada, sensibilidade à luz (fotofobia), olhos avermelhados e lacrimejamento. Esses sintomas visuais aparecem porque os nervos que servem a região cervical alta também têm conexões com estruturas oculares através do núcleo trigeminal. A dor cervical pode, literalmente, causar sintomas visuais reflexos.
E o oposto também é verdadeiro: uma disfunção visual pode, através das mesmas vias, desencadear ou agravar uma cefaleia cervicogênica. É um ciclo bidirecional. A tensão visual alimenta a tensão cervical, que alimenta a dor de cabeça, que piora a sensibilidade visual, que aumenta o esforço de foco, que agrava a tensão cervical. Quebrar esse ciclo exige tratar os dois sistemas ao mesmo tempo — o visual e o cervical.
Atenção — Busque ajuda imediata se você tiver
Dor na nuca de início súbito e muito intensa, rigidez que impede de encostar o queixo no peito, febre, vômitos ou perda de visão repentina. Esses sinais podem indicar condições graves que precisam de avaliação de emergência.
04O que a fisioterapia faz no tratamento da dor na nuca de origem visual
O tratamento da dor na nuca de origem visual não é simples nem rápido. Mas, quando conduzido corretamente, tem resultados muito mais duradouros do que qualquer analgésico ou sessão pontual de massagem. Vou te mostrar como um bom fisioterapeuta aborda esse problema.
Avaliação postural e triagem visual na fisioterapia
A avaliação começa pela observação. Como o paciente entra na sala? Como ele posiciona a cabeça ao sentar? Há assimetria evidente entre os dois lados do pescoço? A cabeça está projetada para frente? Esses dados já contam muito antes de qualquer pergunta.
A anamnese inclui perguntas que muitos fisioterapeutas não fazem: há quanto tempo usa óculos ou lentes? O grau foi atualizado recentemente? A dor piora ao usar telas ou ler? A dor aparece em determinados horários do dia? Você pisca menos quando está concentrado na tela? Esses dados direcionam a hipótese diagnóstica para a conexão visual-cervical.
Na triagem visual básica, o fisioterapeuta pode observar a capacidade de rastreio ocular suave (smooth pursuit), a convergência — pedindo para o paciente seguir um objeto que se aproxima do nariz — e a presença de nistagmo compensatório. Não é uma avaliação oftalmológica, mas é suficiente para identificar se uma investigação especializada é necessária. Quando há suspeita de disfunção visual, o encaminhamento ao oftalmologista e ao ortoptista é parte do plano de tratamento.
Técnicas de terapia manual e reeducação cervical
O tratamento local da cervical é parte fundamental do protocolo. Mesmo que a causa raiz seja visual, os músculos e articulações cervicais já desenvolveram disfunções secundárias que precisam ser endereçadas para que o paciente tenha alívio real e sustentado.
A terapia manual inclui mobilizações articulares das vértebras cervicais altas — especialmente C0-C1 e C1-C2, que são as mais frequentemente comprometidas nesse padrão —, técnicas de inibição dos músculos suboccipitais, liberação miofascial das regiões de maior tensão e, quando indicado, manipulação vertebral. O objetivo não é apenas aliviar a dor imediata, mas restaurar a mobilidade articular e a qualidade do tecido muscular que foram comprometidos ao longo do tempo.
A reeducação cervical trabalha os padrões de movimento e o controle neuromuscular do pescoço. Isso inclui exercícios de estabilização cervical profunda — fortalecendo os flexores profundos do pescoço, que são os músculos que mantêm a posição neutra da cervical —, correção dos padrões respiratórios (porque a respiração torácica alta também sobrecarrega a musculatura cervical) e treino de dissociação entre movimentos dos olhos e movimentos da cabeça. Esse último item é especialmente importante nos casos de origem visual.
Integração com oftalmologista e ortoptista
O tratamento mais completo e eficaz da dor na nuca de origem visual é interdisciplinar. O fisioterapeuta trata a cervical e orienta a postura. O oftalmologista avalia e corrige os erros de refração e identifica condições como a insuficiência de convergência. O ortoptista — profissional especializado em reabilitação da função binocular — conduz o treinamento dos músculos oculomotores.
A ortóptica, que é a especialidade responsável por exercitar e reabilitar a musculatura dos olhos, tem resultados expressivos especialmente para pacientes com insuficiência de convergência. Estudos mostram que após um programa de terapia ortóptica, a maioria dos pacientes com essa condição relata alívio significativo não só dos sintomas visuais, mas também da dor cervical e da cefaleia. Isso reforça que o sistema visual e o cervical precisam ser tratados como um conjunto.
Quando o paciente chega ao meu consultório com o combo clássico — dor na nuca crônica + cefaleia vespertina + piora com telas —, uma das primeiras ações é encaminhar para avaliação oftalmológica, com orientação específica para que o profissional avalie não só acuidade visual, mas também convergência e motilidade ocular. Essa mudança de conduta, na minha experiência, transforma casos que pareciam intratáveis em histórias de sucesso.
05Como prevenir e cuidar da nuca no dia a dia
Além do tratamento especializado, existem medidas concretas que você pode adotar hoje para reduzir a sobrecarga visual e cervical. Algumas são simples. Outras exigem uma mudança de hábito mais consistente. Mas todas têm base em evidência e impacto real.
Ergonomia visual: monitor, celular e distância de leitura
A posição do monitor é o fator ergonômico com maior impacto direto na postura cervical. A regra geral é simples: o topo da tela deve ficar na altura dos seus olhos ou levemente abaixo. Quando o monitor fica muito baixo, o pescoço flete para frente. Quando fica muito alto, ele se estende — e nenhuma das duas posições é neutra para a cervical quando mantida por horas.
A distância ideal da tela é entre 50 e 70 centímetros — a distância em que os músculos de acomodação dos olhos trabalham com menos esforço para focalizar. Telas de alta resolução exigem menos ajuste de acomodação do que telas de baixa resolução. O brilho da tela deve ser ajustado para o ambiente: em ambientes escuros, brilho alto força as pupilas a se contraírem mais, aumentando o esforço visual.
O celular merece atenção especial. É o dispositivo mais usado e o que mais causa postura inadequada. A posição de “olhar para baixo” que adotamos ao usar o celular em pé ou sentado aumenta dramaticamente a carga sobre a musculatura da nuca. Segurar o celular na altura dos olhos — sim, aquela posição que parece estranha — é a forma correta. Se isso não é sustentável por muito tempo, ao menos alterne as posições com frequência e faça pausas a cada 15 ou 20 minutos.
Exercícios para cervical e relaxamento visual
A regra 20-20-20 é a recomendação padrão para fadiga visual digital: a cada 20 minutos de tela, olhe para um objeto a pelo menos 20 pés de distância (cerca de 6 metros) por 20 segundos. Isso permite que os músculos de acomodação descansem e reduz o acúmulo de fadiga ao longo do dia. É simples, mas pouquíssimas pessoas fazem — e a diferença no final do dia é significativa.
Para a cervical, o exercício mais eficaz e mais subestimado é o de retração cervical — o famoso “duplo queixo”. Você puxa o queixo levemente para dentro, como se quisesse fazer uma dobra no pescoço. Essa posição ativa os flexores cervicais profundos — os músculos estabilizadores —, ao mesmo tempo em que alonga os extensores posteriores da nuca que estão sempre sobrecarregados. Dez repetições a cada hora de trabalho já fazem diferença mensurável na tensão cervical acumulada ao longo do dia.
Alongamentos dos músculos suboccipitais, do esternocleidomastoideo e do trapézio superior complementam o protocolo. Não precisam ser longos: 30 segundos de cada lado, duas vezes por dia, com pressão suave e constante, é suficiente para manter o tecido mais saudável e menos propenso à tensão crônica. A regularidade importa mais do que a intensidade.
Quando buscar ajuda e quais profissionais consultar
Se a sua dor na nuca é recente, leve e tem um gatilho claro — um dia de muito trabalho no computador, uma viagem longa, uma noite mal dormida —, ela provavelmente vai se resolver com repouso, compressas e algumas mudanças de postura. Não há urgência.
Mas se a dor é persistente há mais de duas semanas, se piora progressivamente, se aparece acompanhada de dores de cabeça frequentes, se interfere no seu trabalho ou no seu sono, ou se você já fez tratamento e não teve melhora duradoura — aí é hora de investigar com profundidade. Comece com o fisioterapeuta, que vai fazer a avaliação inicial e te encaminhar para os especialistas necessários. E inclua na sua lista de consultas um oftalmologista com interesse em função binocular — não apenas acuidade visual.
Pergunte ao seu oftalmologista especificamente sobre convergência e motilidade ocular. Se ele não fizer esses testes de forma rotineira, peça que faça. E se houver suspeita de insuficiência de convergência, pergunte sobre ortóptica. Essa cadeia de investigação — fisioterapeuta, oftalmologista, ortoptista — é o caminho mais completo para quem não encontra resolução pelo tratamento convencional da cervical. É o protocolo que mais tem funcionado para os meus pacientes com esse perfil específico de queixa.
Resumo prático
Dor na nuca crônica que piora com telas, melhora no fim de semana e retorna na segunda-feira merece avaliação visual. O trio fisioterapeuta + oftalmologista + ortoptista é o protocolo mais eficaz para esse tipo de caso.
Exercícios para fixar o aprendizado
Exercício 1 — Retração Cervical com Dissociação Ocular
Sente-se com a coluna ereta e os pés apoiados no chão. Fixe um ponto à sua frente, na altura dos olhos. Lentamente, puxe o queixo para dentro — como se quisesse fazer uma dobra no pescoço — sem mexer os olhos do ponto fixo. O olhar permanece parado enquanto a cabeça recua. Mantenha por 5 segundos. Retorne lentamente. Faça 10 repetições.
Depois da retração, mova os olhos para a direita sem mover a cabeça. Depois para a esquerda. Depois para cima e para baixo. Tudo com a cabeça na posição de retração. Esse componente de dissociação ocular é fundamental para quem tem o padrão de compensação cervico-ocular.
Objetivo: Ativar os flexores cervicais profundos, desativar a hiperatividade dos extensores da nuca e treinar a independência entre movimento dos olhos e posição da cabeça.
Resposta esperada
Na primeira semana você pode sentir um leve desconforto na nuca ao fazer a retração — isso é normal, pois os músculos extensores estão encurtados e a retração os alonga. Com a prática diária, esse desconforto diminui. Após 2 a 3 semanas, você vai notar que a cabeça naturalmente fica mais recuada durante o trabalho, sem precisar de esforço consciente. A dor no final do dia tende a diminuir de intensidade. A dissociação ocular fica mais fácil, o que indica melhora da coordenação cervico-ocular.
Exercício 2 — Regra 20-20-20 com Alongamento Suboccipital
Configure um alarme para cada 20 minutos de trabalho em tela. Quando o alarme tocar, pare o que está fazendo e olhe para um ponto a pelo menos 6 metros de distância por 20 segundos (a janela funciona bem). Pisque conscientemente 5 vezes durante esses 20 segundos.
Logo depois, faça o alongamento suboccipital: coloque as duas mãos entrelaçadas na base do crânio (na protuberância occipital), levemente. Deixe o peso das mãos criar uma leve tração para baixo enquanto você deixa o queixo cair suavemente. Não force. Apenas deixe o peso criar a tração. Mantenha por 30 segundos. Respire profundamente 3 vezes.
Objetivo: Interromper o ciclo de fadiga visual acumulada, permitir que os músculos de acomodação descansem e liberar a tensão crônica nos músculos suboccipitais que ficam contraídos durante o trabalho em tela.
Resposta esperada
A maioria dos pacientes relata que nos primeiros dias é difícil lembrar de fazer a pausa — por isso o alarme é fundamental. Com duas semanas de prática consistente, os benefícios aparecem: menos peso na nuca ao final do dia, menos cefaleia vespertina e olhos menos cansados. O alongamento suboccipital, quando feito corretamente, gera uma sensação de alívio imediato na base do crânio. Se sentir formigamento ou tontura ao fazer a tração, reduza a pressão das mãos. Se persistir, consulte seu fisioterapeuta antes de continuar.

“Olá! Sou a Dra. Fernanda. Sempre acreditei que a fisioterapia é a arte de devolver sorrisos através do movimento. Minha trajetória na área da saúde começou com um propósito claro: oferecer um atendimento onde o paciente é ouvido e compreendido em sua totalidade, não apenas em sua dor física.
Graduada pela Unicamp e com especialização em Fisioterapia, dedico meus dias a estudar e aplicar técnicas que unam conforto e resultado. Entendo que cada corpo tem seu tempo e cada reabilitação é uma jornada única.
No meu consultório, você encontrará uma profissional apaixonada pelo que faz, pronta para segurar na sua mão e guiar seu caminho rumo a uma vida com mais qualidade e liberdade.”