Essa dor que começa na lombar e desce pela perna é uma das queixas mais comuns no consultório. Muita gente chama de “ciático” na hora, mas nem sempre é. Pode ser um músculo apertando o nervo, uma articulação inflamada ou até um problema de postura que imita a ciática. Neste artigo você vai entender as causas reais, como diferenciar e o que fazer na prática para resolver.
O que é a ciática verdadeira
Ciática verdadeira, ou ciatalgia radicular, acontece quando há compressão ou irritação de uma raiz nervosa na coluna lombar que forma o nervo ciático. A dor não é só muscular. Ela segue um trajeto específico, como um dermátomo, e vem acompanhada de sintomas neurológicos como formigamento, perda de força ou reflexos alterados. Essa é a diferença fundamental para as dores pseudo-ciáticas.
O nervo ciático é o maior do corpo humano. Ele nasce das raízes L4, L5, S1, S2 e S3, passando pela pelve, glúteo, face posterior da coxa e dividindo-se no joelho. Qualquer compressão nessa cadeia pode gerar dor irradiada, mas só quando é radicular é considerada ciática clássica. Estudos mostram que 90% dos casos melhoram com tratamento conservador, mas o diagnóstico preciso é essencial para evitar cirurgias desnecessárias.
No consultório, vejo dezenas de pacientes por semana com essa queixa. Muitos autodiagnosticam ciática e pulam etapas. A boa notícia é que entender o mecanismo ajuda a tratar com precisão. A ciática não é uma doença em si, mas um sintoma de algo maior que precisa ser identificado.
Anatomia do nervo ciático
O nervo ciático surge do plexo lombossacro, formado pelas raízes nervosas L4 a S3. Ele sai do forame intervertebral, passa pela pelve anterior ao músculo piriforme, cruza o glúteo profundo e desce pela face posterior da coxa. No poplíteo, divide-se no tibial e peroneal comum. Essa anatomia explica por que a dor pode parar na coxa ou descer até o pé, dependendo da raiz afetada.
L5 afeta mais o dorso do pé e a perna lateral. S1 vai para a planta do pé e face posterior da perna. Essa distribuição dermatomal é chave para o diagnóstico. Inflamação ou compressão em qualquer ponto dessa cadeia gera sintomas, mas a origem lombar é a mais comum em ciática verdadeira.
Alterações posturais ou traumas podem irritar essas raízes sem compressão grave. Mas quando há hérnia de disco ou estenose, a pressão mecânica sobre a raiz desencadeia inflamação local, edema e dor irradiada intensa. Conhecer essa anatomia permite ao fisioterapeuta direcionar o tratamento para liberar a raiz sem agredir o nervo.
Sintomas clássicos da ciatalgia radicular
A dor começa na lombar e desce pela nádega, posterior da coxa, panturrilha e pode chegar ao pé. É descrita como fisgada, choque elétrico ou queimação. Piora com tosse, espirro ou manobra de Valsalva, porque aumenta a pressão intradiscal. Formigamento, dormência ou fraqueza muscular acompanham em 50% dos casos.
Postura antálgica é comum: flexão lombar ou escoliose funcional para aliviar a pressão. Caminhada claudicante surge quando há déficit motor. Reflexos aquileano hipoativo ou ausente indica S1. Teste de Lasègue positivo (dor abaixo do joelho a 30-70 graus de elevação da perna estendida) confirma irritação radicular.
Diferente da dor muscular, a radicular não melhora com repouso prolongado. Ao contrário, piora com imobilidade. Pacientes relatam piora noturna ou ao ficar sentado. Esses padrões guiam a avaliação e evitam confusões com síndromes periféricas.
Causas mais comuns de compressão radicular
Hérnia de disco lombar é a número um, especialmente L4-L5 e L5-S1. O núcleo pulposo extrui e pressiona a raiz no forame ou canal lateral. Protusão discal leve também irrita. Estenose lombar estreita o canal, comprimindo múltiplas raízes em idosos.
Espondilolistese, deslizamento de vértebra (geralmente L5 sobre S1), causa instabilidade e compressão dinâmica. Traumas, tumores ou infecções são raros, mas graves. Em grávidas, o aumento da lordose e relaxina agravam hérnias pré-existentes.
95% dos casos são conservadores. Cirurgia só com déficit neurológico progressivo ou incontinência. Fisioterapia precoce previne isso em 80% dos pacientes, segundo meta-análises recentes.
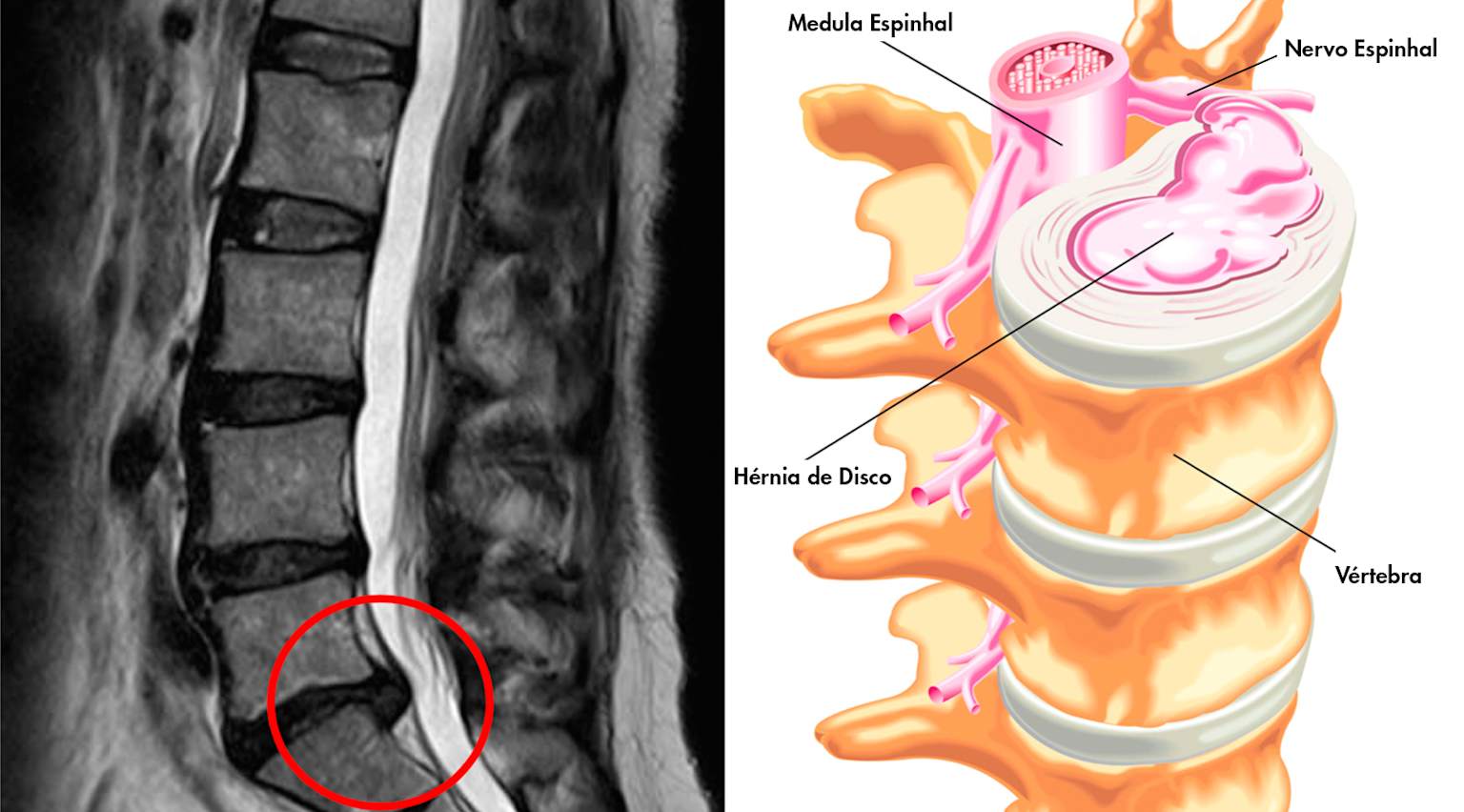
Ressonância mostrando hérnia de disco L4-L5 comprimindo raiz nervosa — causa clássica de ciática radicular.
Dor lombar irradiada que NÃO é ciática
Nem toda dor que desce pela perna é ciática. Muitas são pseudo-ciáticas, de origem muscular ou articular, sem compressão radicular. Elas param no joelho ou glúteo, sem sintomas neurológicos. Ignorar isso leva a tratamentos errados e cronicidade. Vamos às principais impostoras.
A cadeia posterior da perna tem músculos potentes: glúteo máximo, isquiotibiais, gastrocnêmio. Pontos gatilho neles referem dor para trajetos semelhantes ao ciático. Articulações sacroilíacas e zigapofisárias inflamadas irradiam para glúteo e coxa. Diferenciar salva tempo e alivia o paciente.
Na clínica, 60% das “ciáticas” que vejo são miofasciais. Com avaliação manual e testes específicos, resolvemos sem remédios ou exames caros. Conhecer essas causas expande o repertório terapêutico.
Síndrome do piriforme e compressão periférica
O piriforme comprime o ciático na pelve quando encurta ou tem espasmo. Causa dor glútea profunda que irradia para coxa posterior, sem sintomas no pé. Diferente da radicular, não há fraqueza distal nem Lasègue positivo abaixo do joelho.
Comum em corredores, sedentários e motoristas. Palpação reproduz dor e irradiação. Teste de Freiberg (flexão do joelho com rotação externa) ou FAIR (flexão, adução, rotação interna) confirmam. Ultrassom dinâmico mostra compressão.
Tratamento é liberação miofascial, dry needling no piriforme e fortalecimento do glúteo médio. 85% resolvem em 4-6 sessões. Recidiva cai com alongamentos diários.
Disfunções articulares zigoapofisárias
As zigapofisárias lombares inflamadas referem dor para glúteo e coxa posterior, parando no joelho. Sem dermátomo completo. Piora com extensão lombar. Teste de Kemp positivo.
Artrose ou hipomobilidade causa isso. Infiltração diagnóstica alivia em minutos, confirmando. Fisioterapia com manipulação e mobilização resolve 70% dos casos crônicos.
Sacroilíacas também imitam: dor unilateral glútea irradiando para coxa. Teste de Gaenslen ou compressão pélvica reproduzem. Estabilização pélvica é chave.
Pontos gatilho miofasciais na cadeia posterior
Glúteo médio, mínimo, isquiotibiais e poplíteo têm pontos que referem para perna. Dor difusa, sem déficit neurológico. Palpação digital reproduz exata irradiação.
Sobrecarga repetitiva causa. Dry needling ou liberação ativa desativa em uma sessão. Alongamento pós-tratamento previne retorno.
40% das dores lombares irradiadas são miofasciais puras. Ignorar isso sobrecarrega o sistema nervoso central, cronificando. Avaliação manual é ouro.
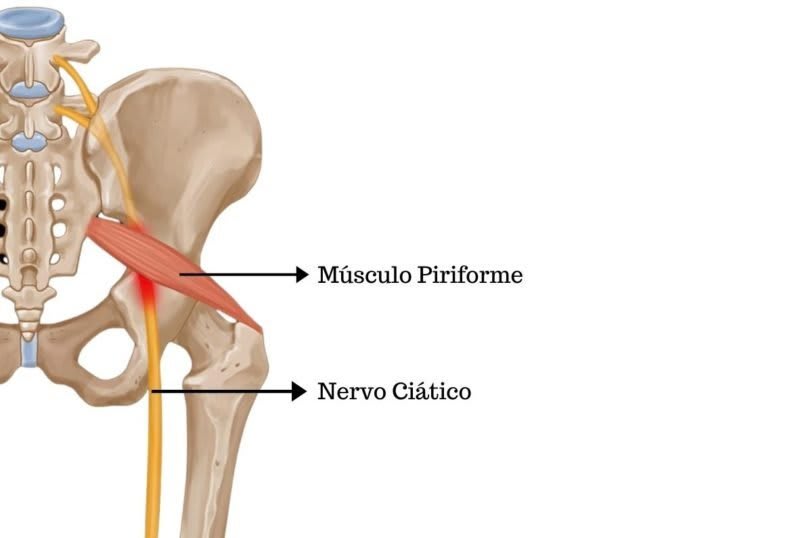
Músculo piriforme (vermelho) comprimindo o ciático (amarelo) — causa comum de pseudo-ciática.
Como diferenciar na avaliação clínica
Diagnóstico diferencial começa com história e exame físico. Sem isso, tratamos sintomas, não causas. Testes simples separam radicular de periférico. Exames confirmam, mas não substituem mãos experientes.
80% dos casos são clínicos. RM só com red flags ou falha conservadora. Economia e precisão.
| Critério | Ciática Verdadeira | Pseudo-Ciática |
|---|---|---|
| Trajeto da dor | Desce até pé (dermátomo) | Para no joelho/glúteo |
| Teste Lasègue | Positivo <70° | Negativo ou >70° |
| Reflexos | Alterados | Normais |
| Força muscular | Déficit distal | Normal |
| Palpação | Menos reproduz | Reproduz exatamente |
Testes provocativos e sinais positivos
Lasègue: eleva perna estendida. Dor abaixo joelho <70° é radicular. Slump test confirma tensão neural. PIR (passiva interna rotatória) para piriforme.
Força: flexão dorsal pé (L5), eversão (peroneal). Reflexo aquileu (S1). Sensibilidade dermatomal. Positividade combinada >90% acurácia.
Postura: hiperlordose ou rotação pélvica indica miofascial. Caminhada antálgica sugere radicular.
Quando pedir exames de imagem
RM lombar é gold standard para hérnia/estenose. Indicar com Lasègue positivo + déficit. RX para espondilolistese ou instabilidade.
EMG/VE se dúvida radiculopatia vs periférica. US dinâmico para piriforme.
Sem red flags, 6 semanas conservador antes de imagem. Evita sobretratamento.
Bandeiras vermelhas que exigem urgência
Déficit motor progressivo, incontinência, trauma grave, febre, perda peso inexplicada. Cauda equina syndrome: urgência cirúrgica.
Idosos com estenose súbita. Cancer history. Infecção.
1-2% dos lombalgias. Triagem salva vidas.
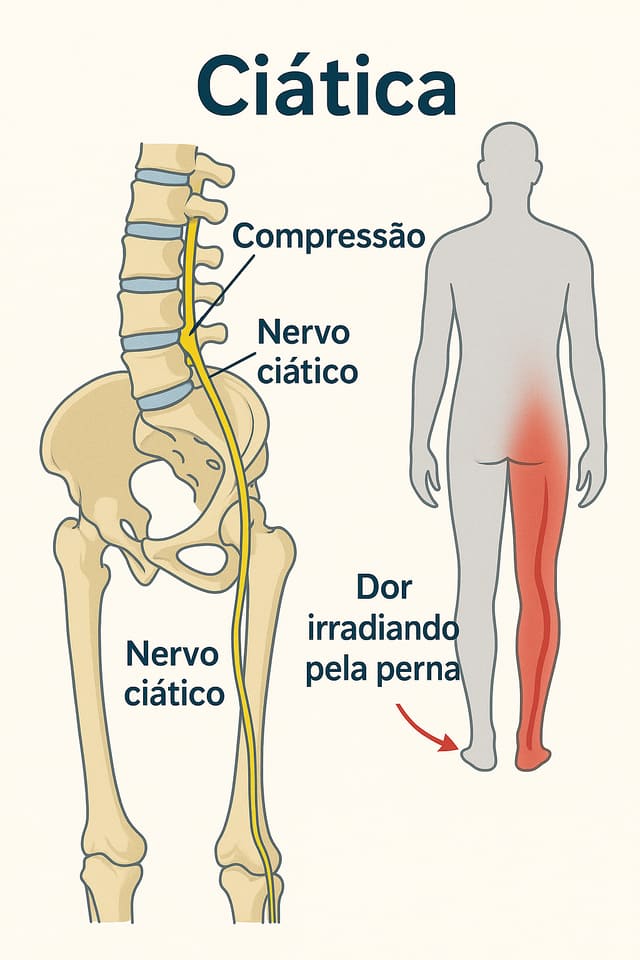
Dor irradiada simulando ciática — comum em hérnia ou compressão muscular.
Tratamentos eficazes para cada causa
Conservador primeiro: 90% sucesso. Fisioterapia multimodal. Meds adjuvantes. Cirurgia rara.
Abordagem para ciática radicular
McKenzie extensiones para centralizar dor. Tração lombar. Eletroanalgesia. Core stability.
70% melhora em 4 semanas. Monitora red flags.
Infiltração epidural se refratária.
Tratamento para síndromes musculares
Dry needling piriforme/isquiotibiais. Liberação miofascial. Alongamentos PNF.
Fortalecimento glúteos. Resolvem rápido.
Postural training.
Quando fisioterapia conservadora não basta
Cauda equina, déficit progressivo, falha 12 semanas. Cirurgia microdiscectomia.
95% bom outcome.
Reabilitação pós-op essencial.
Prevenção e autocuidado prático
Prevenir melhor que tratar. Core forte, postura, mobilidade.
Correção postural e ergonomia
Cadeira lombar support. Tela olho nível. Levantar peso dobrado joelhos.
Dormir lateral joelhos fletidos.
Pausas hora.
Exercícios de fortalecimento do core
Prancha, bird dog, ponte glútea. 3x/semana.
Alonga piriforme, isquios.
Pilates clínico.
Hábitos que evitam recidivas
Peso saudável. Não fumar. Hidratação. Caminhada diária.
Gerencia estresse.
Check-up anual coluna.
Exercícios de Fixação
Exercício 1
Paciente 45a, dor lombar direita há 3 sem, desce coxa posterior, Lasègue 60° positivo, força normal, palpação glúteo dói. Causa provável?
(A) Hérnia L5-S1 (B) Piriforme (C) Zigapofisária (D) Estenose
B Lasègue borderline, palpação reproduz, sem déficit = periférico.
Exercício 2
V/F: 1. Ciática sempre precisa RM imediata (F) 2. Piriforme causa dor pé (F) 3. Lasègue >70° sugere miofascial (V)
Correto Explicações detalhadas no gabarito.

“Olá! Sou a Dra. Fernanda. Sempre acreditei que a fisioterapia é a arte de devolver sorrisos através do movimento. Minha trajetória na área da saúde começou com um propósito claro: oferecer um atendimento onde o paciente é ouvido e compreendido em sua totalidade, não apenas em sua dor física.
Graduada pela Unicamp e com especialização em Fisioterapia, dedico meus dias a estudar e aplicar técnicas que unam conforto e resultado. Entendo que cada corpo tem seu tempo e cada reabilitação é uma jornada única.
No meu consultório, você encontrará uma profissional apaixonada pelo que faz, pronta para segurar na sua mão e guiar seu caminho rumo a uma vida com mais qualidade e liberdade.”