Este artigo foi escrito para quem quer entender de verdade o que acontece durante uma noite com apneia do sono, e como a fisioterapia pode mudar esse cenário de forma concreta e duradoura.
A apneia do sono é uma das condições mais subestimadas da medicina atual, e o papel da fisioterapia no tratamento da apneia do sono vai muito além do que a maioria das pessoas imagina. Muita gente chega ao consultório achando que “só ronca um pouco” — e acaba descobrindo que para de respirar dezenas de vezes por noite, que o coração trabalha sob estresse constante, e que aquela fadiga crônica que atrapalha o dia todo tem um nome e tem solução. Quando a fisioterapia entra nesse processo, ela não apenas complementa o tratamento médico: ela pode ser a diferença entre abandonar o tratamento e aderir de verdade a ele.
Antes de falar sobre técnicas, aparelhos e exercícios, vale entender o que de fato está acontecendo enquanto você dorme. A apneia do sono não é “dormir mal”. É uma disfunção respiratória que afeta a oxigenação do seu organismo enquanto você tenta descansar. E o fisioterapeuta que atua na área do sono tem um papel clínico fundamental nesse processo — da avaliação à reabilitação, passando pela adaptação ao CPAP e pela reeducação da musculatura respiratória.
Ao longo deste artigo você vai entender o que é a apneia do sono nos seus diferentes tipos, como o fisioterapeuta avalia e conduz o tratamento, quais técnicas e exercícios fazem diferença na prática, e por que a abordagem multidisciplinar é o caminho mais eficaz para quem vive com essa condição. Se você ou alguém próximo tem apneia do sono, este conteúdo foi escrito para você.
O que é apneia do sono e por que você precisa levar a sério
A apneia do sono é uma condição na qual a respiração é interrompida repetidamente durante o sono. Essas pausas podem durar de alguns segundos a mais de um minuto, e acontecem porque a via aérea superior colapsa — total ou parcialmente — durante o sono. O problema é que o corpo precisa sair do sono profundo para ativar a musculatura da garganta e restabelecer o fluxo de ar. Isso acontece várias vezes por noite, muitas vezes de forma imperceptível para quem dorme, mas com consequências reais para a saúde.
O que torna a apneia do sono tão insidiosa é exatamente esse ponto: você não percebe. A maioria dos pacientes que chega ao consultório está convicta de que dorme bem. A parceira ou parceiro, porém, conta uma história completamente diferente — ronco alto, pausas no meio da noite, engasgos e respiração irregular. Esses sinais não são mero incômodo. São alertas de que o organismo está sofrendo toda noite enquanto deveria estar se recuperando.
O índice de apneia-hipopneia, ou IAH, é o número que define a gravidade do quadro. Ele mede quantas vezes por hora ocorrem episódios de parada ou redução significativa do fluxo aéreo. IAH entre 5 e 14 indica apneia leve; entre 15 e 29, moderada; acima de 30, grave. E não é incomum ver pacientes com mais de 60 episódios por hora — ou seja, um evento a cada minuto de sono. Isso muda tudo na forma como o fisioterapeuta planeja a conduta.
Os três tipos que existem: obstrutiva, central e mista
A apneia obstrutiva do sono, ou AOS, é de longe a forma mais comum. Ela acontece quando os músculos da faringe relaxam excessivamente durante o sono e bloqueiam a passagem de ar. Esse relaxamento é fisiológico — todos os músculos relaxam durante o sono — mas em algumas pessoas essa perda de tônus é intensa demais, e a língua “desaba” sobre a via aérea, criando uma obstrução parcial ou total. A obesidade, o excesso de gordura cervical e o tamanho das amígdalas são fatores que agravam esse mecanismo.
A apneia central é diferente. Aqui, o problema não está nos tecidos da garganta, mas no sistema nervoso central. O cérebro, por algum motivo, falha em enviar o sinal correto para os músculos respiratórios. O resultado é o mesmo — paradas respiratórias durante o sono — mas a origem é neurológica. Esse tipo é menos comum e frequentemente associado a insuficiência cardíaca, uso de opióides ou problemas neurológicos específicos. O tratamento exige ajustes mais detalhados e uma equipe ainda mais integrada.
A apneia mista combina elementos das duas formas anteriores. Ela começa como uma apneia central e termina com um componente obstrutivo. Na prática clínica, esse tipo costuma ser mais desafiador de tratar porque as respostas aos diferentes modos ventilatórios variam bastante. O fisioterapeuta que conhece essas distinções trabalha de forma muito mais assertiva, porque a conduta para cada tipo é diferente — e colocar o equipamento errado com os parâmetros errados não resolve nada.
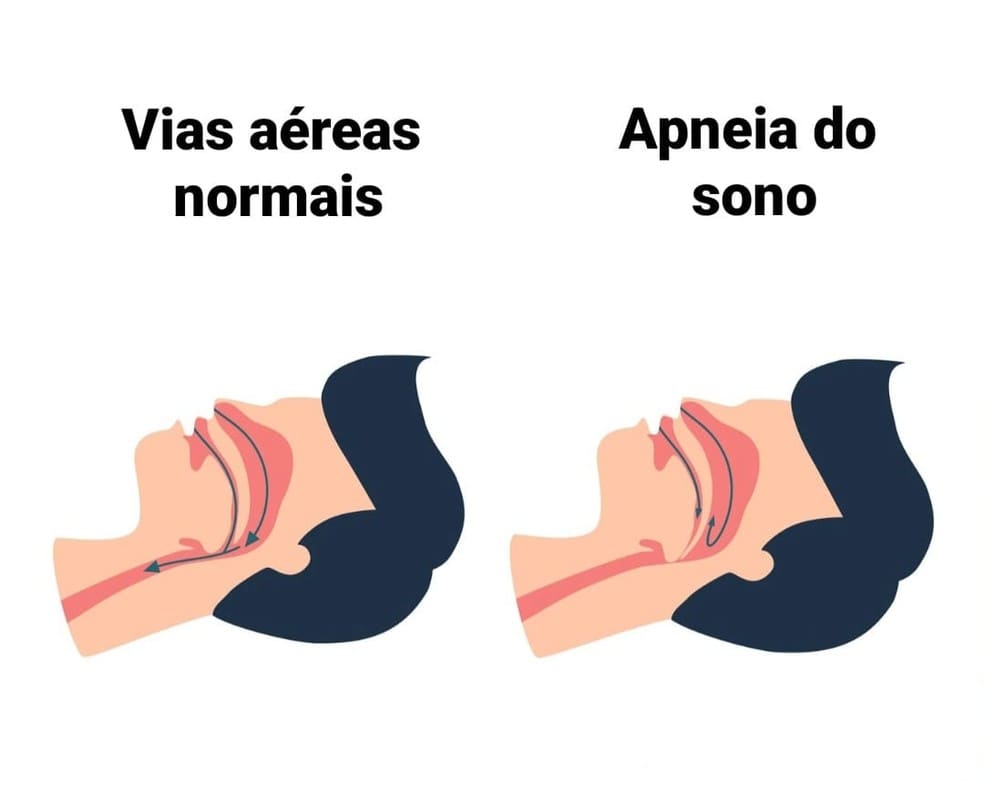
Comparação entre uma via aérea normal (esquerda) e uma via aérea bloqueada durante a apneia obstrutiva do sono (direita).
O que acontece no seu corpo durante um episódio de apneia
Durante um episódio de apneia, o fluxo de ar para. A saturação de oxigênio no sangue começa a cair. O corpo detecta essa queda e dispara um alerta pelo sistema nervoso simpático — o mesmo que entra em ação quando você leva um susto. O coração acelera, a pressão arterial sobe e os músculos recebem um sinal para se contrair. Isso quebra o ciclo de sono profundo e faz você sair das fases mais restauradoras para um sono mais superficial — ou até para um microdespertar completo, que você raramente lembra.
Esse ciclo se repete dezenas de vezes por noite. Cada vez que acontece, o organismo libera hormônios de estresse como adrenalina e cortisol. Com o tempo, essa exposição crônica ao estresse noturno eleva a pressão arterial, inflama o sistema cardiovascular e desregula o metabolismo da glicose. Não é exagero dizer que a apneia do sono não tratada envelhece o organismo por dentro de forma acelerada.
Além do impacto cardiovascular, o sono fragmentado impede a consolidação da memória, compromete a função cognitiva e afeta o humor. A sonolência diurna excessiva é o sintoma mais visível — mas ela é apenas a ponta do iceberg. Pacientes com apneia moderada a grave frequentemente relatam dificuldade de concentração, irritabilidade, baixa libido e sensação constante de não ter descansado, mesmo dormindo oito horas. O corpo esteve acordando a noite toda. É isso que o tratamento fisioterapêutico ajuda a reverter.
Sinais de que você pode estar sofrendo sem saber
O ronco alto e frequente é o sinal mais conhecido, mas não é o único. Acordar com dor de cabeça matutina — especialmente na região frontal — é um sintoma clássico de dessaturação noturna. O cérebro não recebeu oxigênio suficiente durante a noite e sinaliza esse déficit com dor. Se você acorda com dor de cabeça regularmente e não entende o motivo, vale investigar o sono com atenção.
Outros sinais que merecem atenção incluem despertar com sensação de engasgo ou sufocamento, urinar várias vezes durante a noite — o que muita gente atribui à próstata ou à bexiga, mas que pode ser consequência de variações de pressão intratorácica durante os episódios de apneia — e boca seca ao acordar, causada pela respiração oral intensa enquanto o corpo tenta compensar a obstrução.
No dia a dia, o paciente com apneia não tratada tende a adormecer em situações passivas: no sofá assistindo televisão, em reuniões de trabalho, dentro do carro parado no semáforo. Esse nível de sonolência diurna não é “preguiça” nem falta de força de vontade. É a consequência direta de um sono que nunca foi reparador. Se você se reconhece nesse quadro, a avaliação com um fisioterapeuta especializado em sono pode ser o ponto de virada que você estava esperando.
Como o fisioterapeuta avalia quem tem apneia
A avaliação fisioterapêutica no contexto do sono é muito mais ampla do que muitas pessoas imaginam. Não se trata apenas de ver o resultado da polissonografia e escolher uma máscara. O fisioterapeuta do sono conduz uma investigação detalhada que considera o histórico clínico completo, os hábitos de vida, a anatomia da via aérea, os padrões posturais e a forma como os sintomas se manifestam no dia a dia. Essa visão integral é o que permite construir um plano terapêutico que realmente funcione para aquela pessoa específica.
O grande diferencial da fisioterapia nesse contexto é a capacidade de unir o conhecimento da fisiologia respiratória com a prática reabilitadora. O fisioterapeuta sabe o que acontece com a musculatura da faringe durante o sono, entende o impacto da postura no calibre da via aérea, conhece os efeitos da pressão positiva no sistema cardiorrespiratório e domina as estratégias de adaptação terapêutica. Essa combinação é única dentro da equipe de saúde do sono.
Quando um paciente chega encaminhado pelo médico otorrinolaringologista ou pneumologista, o fisioterapeuta começa por construir uma história clínica detalhada. Ouvir o paciente com atenção — sem pressa — é parte do tratamento. Muitas vezes, são justamente os detalhes que o paciente considera irrelevantes que revelam os fatores mais importantes para a conduta terapêutica.
A anamnese: o ponto de partida de tudo
A anamnese fisioterapêutica no contexto da apneia do sono inclui uma investigação minuciosa sobre a qualidade do sono: horário de dormir e acordar, tempo que leva para pegar no sono, quantidade de despertares noturnos, sensação ao acordar e padrão de sonolência ao longo do dia. Também se investigam os chamados sinais noturnos — ronco, pausas observadas pelo parceiro, engasgos, movimentos involuntários de pernas e bruxismo.
Os sintomas diurnos recebem atenção igual. Sonolência excessiva, dificuldade de concentração, lapsos de memória, cefaleia matinal, irritabilidade e alterações de humor são dados que o fisioterapeuta considera ao avaliar o impacto funcional da apneia. Além disso, são investigadas condições associadas, como hipertensão arterial, diabetes tipo 2, refluxo gastroesofágico e doenças cardiovasculares — todas condições que têm relação direta com a apneia não tratada ou mal controlada.
Os dados antropométricos também entram na avaliação: peso, altura, índice de massa corporal e especialmente a circunferência cervical — medida que tem forte correlação com a gravidade da apneia obstrutiva, pois o excesso de tecido adiposo ao redor do pescoço reduz o calibre da via aérea. Homens com circunferência cervical acima de 43 cm e mulheres acima de 37 cm têm risco aumentado. Esses números não são apenas estatística — eles orientam a conduta e ajudam a definir metas terapêuticas junto ao paciente.
O que os dados do sono revelam na prática
Quando o paciente traz o resultado do exame do sono, o fisioterapeuta realiza uma leitura técnica detalhada. O IAH já foi mencionado, mas ele não é o único parâmetro relevante. A saturação mínima de oxigênio — o ponto mais baixo que o oxigênio do sangue atingiu durante a noite — é um indicador crítico da gravidade do impacto cardiovascular. Saturações abaixo de 90% durante o sono são um sinal de alerta importante que muda a urgência e a intensidade do tratamento.
O índice de despertares, o tempo passado em cada estágio do sono e o padrão de distribuição dos eventos ao longo da noite também são informações valiosas. Por exemplo, se a maioria dos eventos acontece em posição supina — de costas — isso indica que uma intervenção de terapia posicional pode ter impacto significativo. Se os eventos se concentram nos estágios mais profundos do sono, isso traz implicações diferentes para a escolha do tratamento. Nenhum dado é lido isoladamente.
O fisioterapeuta usa essas informações para individualizar o plano terapêutico. Dois pacientes com IAH de 25 podem precisar de condutas completamente diferentes dependendo da saturação mínima, da postura preferida para dormir, do tipo de apneia predominante e de como respondem à pressão positiva. Isso é o que diferencia um tratamento bem conduzido de um protocolo genérico — e é exatamente aqui que a experiência clínica do fisioterapeuta faz toda a diferença.
A polissonografia e o olhar fisioterapêutico
A polissonografia é o exame padrão para o diagnóstico da apneia do sono. Ela monitora simultaneamente a atividade cerebral, os movimentos oculares, a atividade muscular, o fluxo de ar nasal e bucal, os movimentos respiratórios do tórax e abdômen, a saturação de oxigênio e a frequência cardíaca — tudo isso durante uma noite de sono. O resultado é um mapa completo de como o organismo se comporta enquanto você dorme.
O fisioterapeuta que atua na área do sono lê esse exame com um olhar diferente do médico. Não porque um seja melhor que o outro, mas porque cada profissional extrai informações diferentes do mesmo dado. O fisioterapeuta está especialmente atento ao padrão de fluxo aéreo, ao tipo de esforço respiratório durante os eventos, ao índice de dessaturação e à resposta postural. São esses detalhes que orientam a escolha do modo ventilatório, o nível de pressão do CPAP e as estratégias complementares de tratamento.
Em muitos casos, especialmente em apneias leves a moderadas, a polissonografia é realizada concomitantemente à titulação do CPAP — ou seja, enquanto o exame monitora o sono, o aparelho já é ajustado para encontrar a pressão ideal que elimina os eventos respiratórios. O fisioterapeuta participa ativamente desse processo, analisando os registros do dispositivo nas consultas seguintes e ajustando os parâmetros conforme a resposta do paciente ao longo das semanas.
CPAP: o padrão-ouro e o papel decisivo da fisioterapia
O CPAP é, até hoje, o tratamento mais eficaz e mais estudado para a apneia obstrutiva do sono de moderada a grave. Nenhuma outra intervenção isolada se aproxima dos resultados que ele proporciona quando usado de forma regular e correta. Mas existe um problema enorme: a adesão. Estudos mostram que entre 30% e 50% dos pacientes que recebem o CPAP abandonam o tratamento no primeiro ano. E é exatamente aqui que o fisioterapeuta do sono entra com papel decisivo.
O CPAP não é um aparelho intuitivo. Ele exige adaptação — física, psicológica e prática. A máscara precisa vedar bem sem machucar, a pressão precisa ser ajustada para aquele paciente específico, a umidificação precisa ser calibrada para evitar ressecamento das vias aéreas, e o paciente precisa entender o que está usando e por quê. Quando tudo isso não é bem conduzido, o resultado é previsível: o aparelho vai para a gaveta e o paciente volta a dormir mal.
A fisioterapia do sono oferece exatamente o suporte que faz a diferença entre aderir e abandonar. O acompanhamento próximo nas primeiras semanas — que são as mais difíceis — a resolução de problemas técnicos em tempo real e a educação continuada do paciente sobre os benefícios do tratamento são pilares que a fisioterapia coloca na prática de forma estruturada e humanizada.
Como esse aparelho funciona de verdade
O CPAP, cuja sigla em inglês significa Continuous Positive Airway Pressure, funciona como uma “tala pneumática” para a via aérea. O aparelho gera um fluxo contínuo de ar com pressão positiva que é entregue ao paciente através de uma máscara — nasal, oronasal ou de almofadas nasais. Essa pressão mantém a via aérea aberta durante todo o ciclo respiratório, impedindo que os tecidos moles da faringe colapsem e bloqueiem a passagem do ar.
A pressão é medida em centímetros de água (cmH₂O) e é definida individualmente durante a titulação. Para a maioria dos pacientes com AOS moderada a grave, a pressão eficaz fica entre 8 e 14 cmH₂O, mas pode variar significativamente. Aparelhos mais modernos, chamados de APAP (Auto-titrating Positive Airway Pressure), ajustam automaticamente a pressão ao longo da noite conforme a resistência da via aérea varia — o que costuma melhorar o conforto e a adesão em muitos pacientes.
O BIPAP, por sua vez, usa pressões diferentes para a inspiração e para a expiração. Ele é indicado principalmente para pacientes que não toleram a pressão contínua do CPAP — especialmente aqueles com pressões mais elevadas — e para casos de apneia central ou doenças respiratórias associadas. O fisioterapeuta avalia qual modalidade é mais adequada para cada perfil e acompanha os registros do aparelho nas consultas de seguimento para garantir que a terapia esteja funcionando como esperado.

Uso do CPAP durante o sono: a máscara conectada ao aparelho mantém a via aérea aberta durante toda a noite.
A adaptação ao CPAP e o que o fisioterapeuta faz nesse processo
A primeira consulta de adaptação ao CPAP é fundamental. O fisioterapeuta testa diferentes modelos e tamanhos de máscara no paciente — com os olhos abertos e depois deitado, simulando a posição de sono — para encontrar a interface que veda bem, não comprime a raiz do nariz, não escorrega e não causa desconforto nas bochechas ou na testa. Essa etapa é mais complexa do que parece, porque o formato da face varia muito entre as pessoas, e a máscara errada compromete tudo.
Depois de definir a máscara, o fisioterapeuta ajusta os parâmetros do aparelho de acordo com a prescrição médica e com a tolerância do paciente. Em casos de pressão mais elevada, pode ser necessário iniciar com uma pressão menor — chamada de rampa — que sobe gradualmente até o valor terapêutico depois que o paciente já está dormindo. A umidificação aquecida também é ajustada para evitar ressecamento nasal, que é uma das principais queixas dos primeiros dias de uso.
O seguimento é feito de perto. Na primeira semana, o fisioterapeuta contata o paciente — presencialmente ou por telemedicina — para verificar como está sendo a adaptação, resolver dúvidas e ajustar o que for necessário. Muitos aparelhos modernos têm conectividade com aplicativos que permitem ao fisioterapeuta visualizar remotamente dados como número de horas de uso, AHI residual, vazamentos da máscara e saturação. Isso transforma o acompanhamento em algo muito mais preciso e eficiente.
Por que tantos abandonam o tratamento e como evitar isso
As razões mais comuns para o abandono do CPAP incluem desconforto com a máscara, sensação de claustrofobia, ressecamento nasal, dificuldade de dormir com a pressão de ar, vazamentos que acordam o paciente e a percepção equivocada de que “já está melhor” depois de alguns dias de uso. Cada um desses problemas tem solução — mas exige que o paciente tenha acesso a um profissional que o acompanhe de verdade e que não o deixe navegar sozinho nesse processo.
A claustrofobia com a máscara, por exemplo, é tratada com um processo de dessensibilização progressiva. O fisioterapeuta orienta o paciente a usar a máscara inicialmente durante o dia, por curtos períodos, enquanto está acordado e relaxado — assistindo televisão, lendo, em atividades prazerosas. Isso ajuda o sistema nervoso a associar a máscara com segurança, e não com ameaça. Com o tempo, o uso noturno se torna muito mais tolerável.
A questão da adesão também tem um componente motivacional importante. O paciente que entende o que a apneia faz com o seu corpo — e o que o CPAP desfaz — tem muito mais razão para continuar o tratamento mesmo quando é difícil. Por isso, a educação terapêutica é parte essencial do trabalho do fisioterapeuta do sono. Não basta dar o aparelho e esperar. É preciso construir, junto com o paciente, a compreensão de que cada noite bem dormida com o CPAP é um investimento direto na saúde cardiovascular, na qualidade de vida e na longevidade.
Exercícios e técnicas que fazem diferença no tratamento
Além do CPAP, a fisioterapia dispõe de um arsenal de técnicas e exercícios que atuam diretamente sobre os mecanismos fisiopatológicos da apneia do sono. Em casos leves a moderados, algumas dessas intervenções podem reduzir significativamente o IAH. Em casos graves, elas funcionam como aliadas poderosas do tratamento com CPAP, melhorando o condicionamento muscular da via aérea, a eficiência respiratória e a qualidade geral do sono. Não existe “apenas o CPAP” em um tratamento bem conduzido.
Revisões sistemáticas publicadas nos últimos anos confirmam o que a prática clínica já mostrava: a combinação de exercício aeróbico com fortalecimento muscular reduz o IAH de forma estatisticamente significativa, melhora a saturação mínima de oxigênio, reduz a sonolência diurna e melhora os escores de qualidade do sono. Esses não são resultados marginais — são mudanças clínicas relevantes que impactam diretamente a saúde e o bem-estar do paciente.
O fisioterapeuta que trabalha com a apneia do sono sabe que cada técnica tem uma indicação específica. Não se trata de aplicar um protocolo genérico, mas de construir uma abordagem personalizada que considera o tipo de apneia, a gravidade do quadro, a condição física do paciente, suas preferências e sua rotina. A seguir, você vai conhecer as principais ferramentas que fazem parte desse trabalho.
Exercícios miofuncionais orofaciais
Os exercícios miofuncionais orofaciais são, talvez, a intervenção não-CPAP com maior evidência científica para a apneia obstrutiva do sono. Um estudo publicado no American Journal of Respiratory and Critical Care Medicine mostrou que esses exercícios, quando realizados sistematicamente por três meses, reduziram o IAH em 39% em adultos com AOS moderada. Além disso, melhoraram a saturação mínima de oxigênio, reduziram a sonolência diurna e diminuíram a intensidade do ronco. Esses são números que chamam atenção.
A lógica por trás desses exercícios é direta: se a apneia obstrutiva ocorre por colapso da musculatura faríngea, fortalecer essa musculatura reduz o risco de colapso durante o sono. Os exercícios trabalham a língua, o palato mole, a musculatura facial e a musculatura do assoalho da boca — todo o conjunto de tecidos que compõe a via aérea superior. Exercícios de elevação e pressão da língua contra o palato, de movimentos laterais e anteriores da língua, de contração dos músculos das bochechas e de deglutição funcional são os mais utilizados.
O fonoaudiólogo é o profissional que mais atua com os exercícios miofuncionais, mas o fisioterapeuta do sono também integra essas técnicas ao tratamento — especialmente quando há necessidade de reabilitação mais ampla da musculatura orofacial e respiratória em conjunto. O importante é que o paciente realize esses exercícios de forma regular e consistente, porque os resultados aparecem com a prática contínua, não com a prática esporádica.
Fisioterapia respiratória e reeducação da respiração
A reeducação do padrão respiratório é uma das intervenções mais importantes que o fisioterapeuta oferece ao paciente com apneia do sono. Muitos desses pacientes desenvolvem, ao longo do tempo, um padrão de respiração predominantemente oral e superficial, que agrava a obstrução da via aérea e reduz a eficiência da ventilação. Corrigir esse padrão — ensinando o paciente a respirar pelo nariz e a usar o diafragma como músculo principal da respiração — tem impacto direto na qualidade do sono.
A respiração diafragmática, quando bem aprendida e incorporada à rotina, melhora a oxigenação tecidual, reduz o trabalho respiratório acessório, diminui a tensão nos músculos do pescoço e dos ombros e promove um estado de maior calma no sistema nervoso autônomo. Isso favorece a entrada no sono e a manutenção das fases mais profundas e restauradoras. O fisioterapeuta ensina a técnica de forma prática, com feedback tátil, e orienta o paciente sobre como incorporá-la ao longo do dia.
O treinamento muscular inspiratório, realizado com dispositivos que oferecem resistência à inspiração, também é uma ferramenta valiosa. Estudos mostram que o fortalecimento dos músculos inspiratórios melhora a capacidade ventilatória, reduz o colapso da via aérea superior e diminui a sonolência diurna em pacientes com AOS. Sessões de 6 a 10 minutos de treinamento inspiratório, realizadas diariamente, já demonstraram efeitos positivos na qualidade do sono quando associadas a exercícios aeróbicos regulares.

A fisioterapia respiratória orienta o paciente a reaprender o padrão correto de respiração, fortalecendo a musculatura e melhorando a oxigenação.
Treino postural e ergonomia do sono
A posição em que você dorme tem um impacto direto na gravidade da apneia obstrutiva. Dormir de costas — na posição supina — é o pior cenário para a grande maioria dos pacientes, porque a gravidade aumenta o colapso da língua sobre a via aérea. Estudos mostram que até 56% dos pacientes com AOS têm uma forma “posicional” da condição, na qual a maioria dos eventos ocorre exclusivamente ou predominantemente em supino. Para esses pacientes, a terapia posicional pode reduzir drasticamente o IAH.
O fisioterapeuta orienta o paciente sobre estratégias práticas para evitar a posição supina durante o sono. A técnica mais simples — e que funciona surpreendentemente bem — é costurar uma bolinha de tênis no dorso do pijama. Quando o paciente vira de costas, o desconforto o faz mudar de posição sem acordar completamente. Existem também dispositivos vestíveis específicos para terapia posicional, que vibram discretamente quando o paciente assume a posição supina, treinando progressivamente o padrão de sono lateral.
Além da posição, a ergonomia do travesseiro e do colchão entra no planejamento terapêutico. Um travesseiro inadequado — muito alto ou muito baixo — pode flexionar ou hiperextender o pescoço, alterando o alinhamento da via aérea e aumentando a resistência ao fluxo de ar. O fisioterapeuta avalia a postura de sono do paciente e orienta sobre o posicionamento ideal da cabeça, pescoço e ombros para favorecer a permeabilidade da via aérea e o conforto durante a noite.
Apneia, saúde integral e a abordagem multidisciplinar
A apneia do sono não é uma condição isolada. Ela existe dentro de um contexto de saúde mais amplo, e frequentemente está conectada a outras condições clínicas que se retroalimentam. Tratar a apneia sem considerar esse contexto é trabalhar pela metade. Por isso, a abordagem multidisciplinar — com fisioterapeutas, médicos, fonoaudiólogos, nutricionistas, psicólogos e odontologistas trabalhando em conjunto — oferece os melhores resultados para o paciente.
O fisioterapeuta do sono não atua em ilha. Ele recebe encaminhamentos, faz encaminhamentos, lê relatórios de outros profissionais e escreve os seus. Essa troca é parte do trabalho, e um fisioterapeuta que não se comunica com a equipe médica está prestando um serviço incompleto. A integração entre os profissionais é o que garante que o plano terapêutico seja coerente, que as condutas não se contradigam e que o paciente não fique perdido entre diferentes consultas sem um fio condutor.
Além disso, o tratamento da apneia do sono demanda mudanças de comportamento e de estilo de vida que vão além do consultório. A fisioterapia pode orientar e apoiar essas mudanças, mas é o paciente que precisa implementá-las na sua rotina. Entender isso — e trabalhar em parceria com o paciente, não simplesmente prescrevendo condutas — é o que define uma abordagem fisioterapêutica verdadeiramente eficaz.
O impacto cardiovascular e metabólico que ninguém conta
A relação entre a apneia do sono não tratada e as doenças cardiovasculares está muito bem estabelecida na literatura científica. A apneia obstrutiva do sono é considerada um fator de risco independente para hipertensão arterial — e estima-se que até 83% dos pacientes com hipertensão resistente (aquela que não responde a três ou mais anti-hipertensivos) tenham AOS não diagnosticada. Isso não é coincidência: os picos repetidos de pressão e frequência cardíaca durante os episódios noturnos sobrecarregam o sistema cardiovascular de forma crônica.
O risco de arritmias cardíacas, especialmente a fibrilação atrial, também é significativamente maior em pacientes com AOS. O coração submetido a noites seguidas de flutuações de pressão, hipóxia intermitente e ativação do sistema nervoso simpático sofre alterações estruturais e funcionais ao longo do tempo. Além disso, a apneia do sono aumenta o risco de infarto agudo do miocárdio, acidente vascular cerebral e morte súbita — especialmente nas primeiras horas da manhã, quando os episódios tendem a ser mais frequentes.
No campo metabólico, a apneia do sono está fortemente associada à resistência à insulina e ao diabetes tipo 2. A privação crônica do sono profundo perturba os hormônios reguladores do apetite — leptina e grelina — o que leva ao aumento da fome, preferência por alimentos calóricos e ganho de peso progressivo. E o ganho de peso, por sua vez, agrava a apneia — criando um ciclo vicioso que o tratamento fisioterapêutico pode ajudar a interromper, especialmente quando combinado com orientação nutricional e atividade física regular.
O fisioterapeuta dentro da equipe do sono
A fisioterapia é reconhecida pelo Conselho Federal de Fisioterapia e Terapia Ocupacional (COFFITO) como uma especialidade com atuação legítima e regulamentada nos distúrbios respiratórios do sono. O fisioterapeuta do sono tem competência técnica para realizar a avaliação funcional respiratória, prescrever e ajustar o CPAP e o BIPAP, conduzir programas de reabilitação respiratória e postural, e orientar sobre higiene do sono e mudanças de comportamento — tudo isso dentro do escopo da fisioterapia, em parceria com a equipe médica.
Na prática, o paciente com apneia do sono que conta com um fisioterapeuta dedicado ao acompanhamento do sono tem muito mais chance de aderir ao tratamento, resolver problemas técnicos rapidamente, adaptar o CPAP de forma confortável e sustentável e alcançar os benefícios clínicos do tratamento em plenitude. O fisioterapeuta funciona como o elo entre o diagnóstico médico e a realidade prática do paciente no dia a dia — alguém que está disponível para ajustar, orientar e motivar ao longo de todo o processo.
Dentro da equipe multidisciplinar, o fisioterapeuta também se comunica com o fonoaudiólogo — que atua nos exercícios miofuncionais e na deglutição —, com o nutricionista — que trabalha o controle do peso e a inflamação sistêmica —, com o psicólogo — que auxilia na adesão e no manejo da ansiedade relacionada ao uso do CPAP — e com o odontologista especializado em sono — que pode indicar dispositivos de avanço mandibular como alternativa ou complemento ao CPAP. Essa rede de cuidado integrado é o padrão mais avançado e mais eficaz disponível hoje.
Hábitos de higiene do sono que potencializam tudo
A higiene do sono é um conjunto de práticas e hábitos que favorecem um sono de qualidade — e que, quando bem aplicados, potencializam qualquer tratamento para a apneia. O fisioterapeuta orienta o paciente sobre esses hábitos de forma prática e personalizada, adaptando as recomendações à rotina real de cada pessoa. Não existe “protocolo de higiene do sono” que funcione igual para todo mundo, porque cada rotina é diferente.
Os pontos fundamentais incluem manter horários regulares de sono e despertar — inclusive nos fins de semana —, criar um ambiente de sono favorável (quarto escuro, silencioso e fresco), evitar telas com luz azul nas duas horas antes de dormir, não consumir álcool, cafeína ou refeições pesadas próximos ao horário de deitar, e reservar a cama exclusivamente para dormir e para relações sexuais — o que o nosso cérebro associa a cama com vigília dificulta o início do sono. Cada um desses pontos tem embasamento neurofisiológico sólido.
O álcool merece atenção especial porque muitas pessoas o utilizam como “facilitador” do sono — e o efeito é exatamente o oposto do que se imagina. O álcool realmente acelera o início do sono, mas fragmenta as fases mais profundas, reduz o sono REM e — especialmente importante para quem tem apneia — relaxa ainda mais a musculatura faríngea, aumentando a frequência e a duração dos episódios de apneia. Pacientes com AOS que bebem álcool regularmente antes de dormir têm gravidade do quadro significativamente maior. Orientar sobre isso com clareza e sem julgamento é parte do papel educativo do fisioterapeuta.
Exercícios para fixar o aprendizado
Exercício 1 — Identificação do Tipo de Apneia
Leia o caso clínico a seguir e identifique qual tipo de apneia do sono está descrito, justificando sua resposta com base nos mecanismos fisiopatológicos apresentados no artigo.
Caso: Carlos, 52 anos, com histórico de insuficiência cardíaca leve, relata que a sua parceira observou pausas na respiração durante o sono que não são acompanhadas por ronco, e que o tórax de Carlos parece parar de se mover durante esses episódios. O exame de polissonografia não identificou obstrução anatômica significativa da via aérea superior.
Qual é o tipo de apneia mais provável neste caso e por quê?
Resposta do Exercício 1
O caso descreve uma apneia central do sono. Os elementos que confirmam essa conclusão são: a ausência de esforço respiratório durante as pausas (o tórax para de se mover), a ausência de obstrução anatômica na polissonografia e a presença de insuficiência cardíaca — uma das condições mais comumente associadas à apneia central, especialmente a chamada respiração de Cheyne-Stokes. Na apneia central, o problema não é um bloqueio físico da via aérea, mas a falha do sistema nervoso central em enviar o sinal adequado para os músculos respiratórios. O tratamento exige abordagem específica, muitas vezes com BIPAP em modo assistido-controlado ou servoventilação adaptativa, com acompanhamento fisioterapêutico especializado e integração com a cardiologia.
Exercício 2 — Planejamento de Conduta Fisioterapêutica
Com base no que foi apresentado no artigo, leia o caso a seguir e descreva pelo menos três estratégias fisioterapêuticas que você incluiria no plano terapêutico desta paciente, justificando a indicação de cada uma.
Caso: Maria, 45 anos, peso 78 kg, altura 1,62 m, circunferência cervical de 38 cm. Polissonografia revelou IAH de 18 eventos por hora, com 70% dos eventos ocorrendo em posição supina, saturação mínima de 87% e predomínio de apneia obstrutiva. Relata ronco frequente, sonolência diurna moderada e acorda com dor de cabeça matinal. Já recebeu prescrição de CPAP, mas está com dificuldade de adaptação à máscara e relatou “sensação de sufocamento” nas primeiras tentativas de uso.
Resposta do Exercício 2
1. Adaptação progressiva ao CPAP com dessensibilização à claustrofobia: Como Maria relatou “sensação de sufocamento”, o fisioterapeuta deve implementar um protocolo de dessensibilização progressiva. Isso inclui orientá-la a usar a máscara durante o dia, acordada, por períodos curtos crescentes, em atividades relaxantes. A escolha de uma interface de almofadas nasais — menos invasiva e com menor cobertura do rosto — também pode ajudar. A cada semana, o tempo de uso aumenta, e o sistema nervoso aprende a associar a máscara com segurança.
2. Terapia posicional: Como 70% dos eventos ocorrem em posição supina, Maria é uma candidata clara para a terapia posicional. O fisioterapeuta pode orientar o uso de travesseiro de posicionamento ou de um dispositivo de terapia posicional vestível. Essa intervenção, isoladamente, pode reduzir o IAH de 18 para menos de 5 — ou seja, de apneia moderada para dentro da faixa normal — em pacientes com perfil posicional predominante como o dela.
3. Exercícios miofuncionais orofaciais e reeducação respiratória: Dado que Maria tem IAH de 18 (moderado) com componente claramente obstrutivo e circunferência cervical dentro da faixa de risco, o fortalecimento da musculatura faríngea através de exercícios miofuncionais é uma estratégia complementar importante. Combinados com a reeducação do padrão respiratório — respiração nasal e diafragmática — esses exercícios atuam sobre o mecanismo de colapso que gera os eventos. A regularidade na prática é o que determina os resultados.
Referências: Nerbass FB et al. Atuação da Fisioterapia no tratamento dos distúrbios respiratórios do sono. ASSOBRAFIR Ciência, 2015. | Frange C et al. Practice recommendations for the role of physiotherapy in the management of sleep disorders: the 2022 Brazilian Sleep Association Guidelines. Sleep Science, 15(4), 2022. | Patil SP et al. Treatment of Adult Obstructive Sleep Apnea With Positive Airway Pressure. J Clin Sleep Med, 2019. | ResMed Blog Brasil. Tratamento da apneia do sono: a importância do acompanhamento da fisioterapia do sono. 2025. | Increasing Clínica. A importância da fisioterapia respiratória no tratamento da apneia do sono. 2023.

“Olá! Sou a Dra. Fernanda. Sempre acreditei que a fisioterapia é a arte de devolver sorrisos através do movimento. Minha trajetória na área da saúde começou com um propósito claro: oferecer um atendimento onde o paciente é ouvido e compreendido em sua totalidade, não apenas em sua dor física.
Graduada pela Unicamp e com especialização em Fisioterapia, dedico meus dias a estudar e aplicar técnicas que unam conforto e resultado. Entendo que cada corpo tem seu tempo e cada reabilitação é uma jornada única.
No meu consultório, você encontrará uma profissional apaixonada pelo que faz, pronta para segurar na sua mão e guiar seu caminho rumo a uma vida com mais qualidade e liberdade.”