Aquele estalo que você ouviu na sessão de fisioterapia ou quiropraxia tem um nome técnico, uma explicação fisiológica clara, e não significa que algo quebrou, encaixou de volta, ou saiu do lugar. Eu sei que o barulho pode assustar na primeira vez. Já vi muita gente segurar a respiração na maca assim que o som aparece. Mas pode relaxar, porque vou te explicar tudo sobre isso de um jeito direto e honesto.
Essa é uma das perguntas que eu mais recebo no consultório. E faz todo o sentido: o barulho é inesperado, parece intenso, e num contexto onde a coluna é tratada, qualquer som diferente gera dúvida. O que está acontecendo lá dentro? É normal? Deve ou não aparecer toda vez? Vou responder cada uma dessas perguntas ao longo deste artigo.
O que acontece dentro da articulação durante um ajuste
Para entender o barulho, você precisa primeiro entender como as articulações da coluna funcionam. A coluna vertebral não é um bloco de osso sólido. Ela é uma estrutura dinâmica, formada por vértebras separadas, que se comunicam umas com as outras por meio de articulações chamadas facetárias. Cada uma dessas articulações tem uma estrutura própria, com cartilagem, ligamentos, uma cápsula articular firme e, dentro de tudo isso, um fluido que mantém tudo funcionando bem.
Quando você faz um ajuste, ou quando recebe uma manipulação vertebral, o que acontece não é um acidente. É uma movimentação calculada, com direção e velocidade específicas, que altera momentaneamente a pressão dentro da articulação. Esse processo tem consequências físicas imediatas, e uma delas é o barulho. Não é osso batendo em osso. Não é nada quebrando. É química e física atuando juntas.
A coluna tem entre 23 e 26 discos intervertebrais, dependendo de como você conta, e dezenas de articulações facetárias ao longo de toda a extensão cervical, torácica e lombar. Cada uma dessas articulações é um ponto potencial para esse fenômeno. Por isso, o barulho pode aparecer em qualquer região durante um ajuste, e às vezes aparece em mais de um lugar ao mesmo tempo.
O que determina se vai haver som ou não depende da pressão interna de cada articulação no momento da manipulação, do grau de tensão muscular ao redor, e da velocidade do movimento aplicado pelo profissional. Algumas articulações produzem um estalo forte, outras um clique leve, e algumas não produzem nenhum som. Isso é completamente normal em todas as variações.
Entender essa mecânica não é apenas curiosidade acadêmica. Quando você entende o que está acontecendo, passa a confiar mais no processo e consegue relaxar durante o tratamento. E quando você relaxa, a manipulação funciona melhor, porque a resistência muscular diminui e o profissional consegue trabalhar com mais precisão.
Nos próximos subtítulos, eu vou detalhar cada parte desse processo, começando por onde tudo começa: o líquido sinovial.
O papel do líquido sinovial na saúde das articulações
O líquido sinovial é uma das substâncias mais subestimadas do corpo humano. Ele está presente em todas as articulações sinoviais, incluindo as facetárias da coluna vertebral, e tem uma função que vai muito além do que a maioria das pessoas imagina. Não é só lubrificação. Esse fluido nutre a cartilagem articular, que não tem irrigação sanguínea própria, e depende da circulação desse líquido para se manter saudável.
A composição do líquido sinovial é singular. Ele contém ácido hialurônico em alta concentração, o que lhe dá a viscosidade característica. Além disso, carrega proteínas plasmáticas, glicose para nutrir as células da cartilagem, e gases dissolvidos, principalmente nitrogênio, oxigênio e dióxido de carbono. São esses gases que têm papel central no fenômeno do estalo.
Em condições normais, esses gases ficam dissolvidos no fluido, assim como o gás carbônico fica dissolvido em uma garrafa de refrigerante. Quando a pressão dentro da garrafa diminui, o gás se libera em forma de bolhas. O mesmo princípio opera dentro das articulações. Quando a pressão interna cai rapidamente durante um ajuste, os gases saem da solução e formam bolhas em frações de segundo.
Mas o líquido sinovial tem outra característica importante: ele precisa de tempo para se redistribuir depois de um evento de cavitação. É por isso que, depois de um estalo, você não consegue produzir o mesmo som imediatamente. O líquido precisa se reorganizar, os gases precisam se redissolver, e a pressão interna precisa voltar ao estado anterior. Isso demora entre 15 e 30 minutos, em média.
Esse processo de redistribuição do líquido sinovial é fisiológico e seguro. O problema ocorre quando pessoas tentam forçar esse ciclo repetidamente, tentando produzir o estalo antes do líquido estar pronto. O estresse mecânico repetitivo sobre a cápsula articular, os ligamentos e a cartilagem, nesses casos, é real e pode causar microlesões ao longo do tempo.
Quando o paciente chega no consultório com o hábito de estalar a própria coluna com frequência, um dos sinais que eu observo é a hipermobilidade articular. A cápsula articular, submetida a tensões repetidas, pode se tornar mais frouxa ao longo dos anos. Isso não acontece com todo mundo, mas acontece especialmente com quem força o movimento com intensidade e frequência.
O líquido sinovial também muda sua composição quando há inflamação local. Em articulações com processo inflamatório ativo, a concentração de certas proteínas aumenta, a viscosidade se altera, e a lubrificação fica comprometida. Por isso, em pacientes com artrose ou processos inflamatórios nas facetárias, os estalos costumam ser diferentes, mais secos, às vezes acompanhados de uma sensação de atrito.
Cuidar da saúde articular, portanto, começa por entender que o líquido sinovial é um recurso precioso. Hidratação adequada, movimento regular e ausência de sobrecarga articular excessiva são os principais fatores que preservam a qualidade desse fluido ao longo da vida.
O fenômeno da cavitação articular explicado passo a passo
Four-panel sequence of spinal manipulation on treatment table with clinician assisting patient
A cavitação articular é o nome científico do processo que gera o estalo. O termo pode parecer complexo, mas o mecanismo é elegante e direto quando você o entende em etapas. Vou te guiar por esse processo como se estivéssemos juntos olhando para uma articulação em câmera lenta.
No estado de repouso, a articulação facetária da coluna está sob uma pressão interna relativamente estável. Os gases estão dissolvidos no líquido sinovial, a cápsula articular está em equilíbrio, e não há tensão excessiva em nenhuma estrutura. Esse é o ponto de partida.
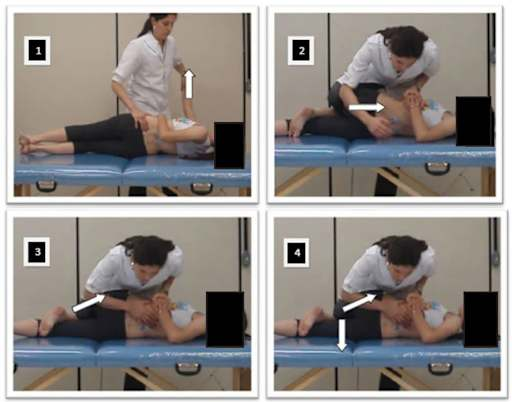
Four-panel sequence of spinal manipulation on treatment table with clinician assisting patient
Quando o fisioterapeuta ou quiropraxista aplica a manipulação, ele aumenta a distância entre as superfícies articulares de forma rápida e controlada. Esse movimento de tração ou rotação rápida faz com que o volume interno da articulação aumente por uma fração de segundo. O aumento de volume causa uma queda imediata na pressão interna.
Com a queda de pressão, os gases dissolvidos no líquido sinovial não conseguem mais permanecer em solução. Eles formam bolhas em microssegundos. Esse processo, em que a mudança de pressão força a formação ou o colapso de bolhas em um fluido, é exatamente o que se chama de cavitação. E quando as bolhas colapsam ou se formam de forma rápida, elas produzem uma onda de pressão que gera o som audível que você conhece como estalo.
O barulho não é o gás saindo da articulação para algum lugar. As bolhas formadas dentro do líquido sinovial permanecem ali, e o gás vai se redissolvendo no fluido ao longo dos minutos seguintes. É um fenômeno fechado, local, e autolimitado.
Há uma teoria mais antiga que sugeria que o estalo era produzido pelo colapso das bolhas, e não pela sua formação. Pesquisas mais recentes, com imagens de ressonância magnética em tempo real durante o estalo dos dedos, mostraram que o som coincide com a formação das bolhas, não com o colapso. A discussão científica ainda existe, mas o consenso atual aponta para a formação das bolhas como o evento gerador do som.
O que determina a intensidade do som? Basicamente, a velocidade com que a pressão cai, o volume de gás que estava dissolvido no momento, e as características estruturais da cápsula articular. Uma articulação com cápsula mais rígida ou com maior concentração de gases tende a produzir um estalo mais audível.
Outro ponto importante: a cavitação articular não ocorre apenas durante ajustes profissionais. Ela pode acontecer espontaneamente ao se levantar da cama, ao se espreguiçar, ao girar o tronco ou ao realizar qualquer movimento que envolva tração articular. A diferença é que, no ajuste profissional, o movimento é dirigido a uma articulação específica, com intenção clínica.
Entender que o estalo é um fenômeno de cavitação retira do processo qualquer conotação de risco imediato. O barulho em si não é lesivo. O que importa é quem está aplicando o movimento, com qual técnica, sobre qual articulação, e com qual objetivo terapêutico.
Por que o barulho ocorre naquele momento exato do ajuste
Existe um ponto específico no arco de movimento de uma manipulação vertebral em que o estalo tem mais chance de ocorrer. Esse ponto é chamado de zona paraelástica, ou ponto de end feel. Quando o profissional avança o movimento articular além da amplitude ativa do paciente, mas ainda dentro da amplitude passiva fisiológica, ele atinge esse ponto crítico.
Antes desse ponto, o profissional percebe uma resistência crescente. A cápsula articular e os ligamentos periarticulares estão sendo tensionados progressivamente. A pressão interna da articulação vai caindo gradualmente à medida que as superfícies articulares se afastam. Quando a velocidade do movimento aumenta, a queda de pressão se torna súbita o suficiente para desencadear a cavitação.
É por isso que o estalo não ocorre em movimentos lentos e suaves. A velocidade é um componente essencial. Em técnicas de mobilização articular de baixa velocidade, como a mobilização de Maitland, o movimento é feito em amplitude crescente mas sem o impulso final. Nessas técnicas, o estalo não costuma ocorrer porque a queda de pressão não é suficientemente rápida para provocar cavitação.
Já nas técnicas de manipulação de alta velocidade e baixa amplitude, conhecidas pelo termo HVLA do inglês High Velocity Low Amplitude, o impulso final é rápido, preciso e restrito. É exatamente esse impulso que cria a queda súbita de pressão e, consequentemente, o estalo. Essas são as técnicas mais comumente associadas ao som característico dos ajustes.
O momento do estalo também coincide, muitas vezes, com uma sensação de alívio imediato que o paciente descreve como uma liberação. Essa sensação tem base neurofisiológica. A manipulação ativa mecanorreceptores articulares e musculares, gera uma resposta reflexa de inibição muscular, e pode estimular a liberação de neurotransmissores com efeito analgésico. O alívio é real, mas seu mecanismo é neurológico, não mecânico.
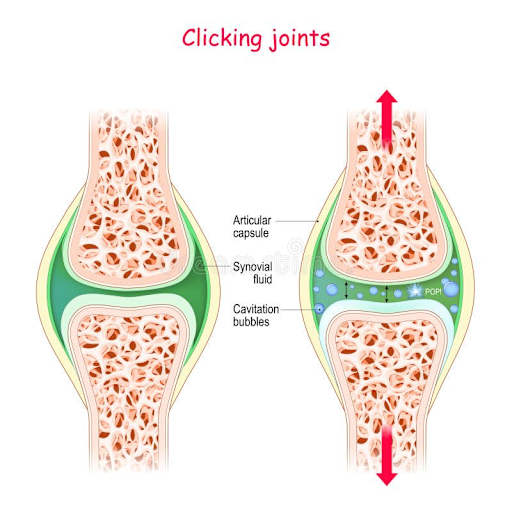
Synovial joint cavitation with bubbles forming under pressure
Algumas vezes o profissional aplica o impulso e o estalo não acontece. Isso não significa que a técnica falhou. Pode significar que a articulação em questão não estava com gases suficientes dissolvidos no momento, ou que a pressão interna não caiu o suficiente para provocar cavitação. Um ajuste bem executado tem o mesmo valor clínico independentemente de produzir ou não o som.
Há também situações em que vários estalos ocorrem em sequência durante uma mesma manipulação. Isso indica que mais de uma articulação na região foi mobilizada ao mesmo tempo. A coluna é uma cadeia cinética, e o movimento de uma vértebra influencia as adjacentes. Por isso, um único impulso pode provocar cavitação em dois ou três segmentos ao mesmo tempo.
O ponto de end feel varia de paciente para paciente, e até de sessão para sessão no mesmo paciente. Fatores como tensão muscular no momento do atendimento, hidratação, temperatura corporal e estágio de recuperação de um processo inflamatório todos influenciam quando e como o estalo vai ocorrer. O profissional experiente lê essas variáveis durante o exame e adapta a técnica de acordo.
Tipos de barulho na coluna e o que cada um significa
Nem todo barulho que a coluna produz é igual. E essa distinção é muito importante clinicamente. Quando um paciente me descreve o som que está ouvindo, eu já tenho informações valiosas antes mesmo de colocar a mão nele. O tipo de barulho, a frequência com que aparece, se vem acompanhado de sensações, e em que situação ocorre são dados que apontam para causas específicas.
O estalo único, seco e que não se repete imediatamente é diferente do crepitar contínuo que acompanha cada movimento. O clique que aparece só em certas posições é diferente do rangido que persiste ao longo do dia. O barulho articular é diferente do barulho fascial. E todos esses tipos têm histórias clínicas diferentes por trás.
Aprender a diferenciar esses sons não é algo que o paciente precisa saber como especialista. Mas ter uma noção básica ajuda a comunicar melhor o que está acontecendo, a monitorar a evolução do tratamento, e a identificar quando um barulho novo aparece ou quando um barulho que existia muda de característica.
Vou detalhar os três tipos mais comuns a seguir, explicando o mecanismo por trás de cada um e o que eles costumam indicar em termos clínicos.
O estalo seco e agudo: cavitação articular clássica
O estalo seco, agudo, que aparece uma vez e não se repete no momento seguinte, é a expressão clássica da cavitação articular que já descrevemos em detalhe. É o tipo de barulho mais comum durante uma manipulação vertebral profissional, mas também pode ocorrer espontaneamente no dia a dia.
Esse tipo de estalo tem uma característica sonora muito específica: ele é pontual, ocorre em um instante preciso, e depois não acontece de novo até que o ciclo do líquido sinovial se reinicie. Quando o paciente me diz que ouve um estalo ao se levantar de manhã, ou ao virar o pescoço numa direção específica, mas depois, ao repetir o movimento, não aparece mais, estamos quase certamente diante de uma cavitação articular fisiológica.
A sensação subjetiva que acompanha esse tipo de estalo costuma ser de alívio ou de uma ligeira pressão que se libera. Algumas pessoas descrevem como se a articulação tivesse “desarmado” ou “aliviado”. Essa sensação tem base neurofisiológica, como já mencionei. A ativação dos mecanorreceptores pela mudança súbita de pressão gera uma resposta que inclui inibição temporária da dor e relaxamento reflexo dos músculos periarticulares.
Esse tipo de barulho também pode aparecer durante exercícios, especialmente em exercícios de mobilidade da coluna. Rotações torácicas, extensões cervicais, e mobilizações lombares podem provocar cavitação nas articulações facetárias e até nos discos intervertebrais. Quando o paciente me conta que ouve estalos durante a aula de pilates ou durante o aquecimento na academia, normalmente estamos falando de cavitação fisiológica.
O intervalo entre um estalo e a possibilidade de repeti-lo no mesmo ponto é um dado clínico útil. Uma articulação que produz estalos frequentes, com intervalos curtos entre eles, pode indicar que a pressão interna está se reestabelecendo muito rapidamente, o que pode acontecer em articulações hipermóveis ou com frouxidão capsular. Esse padrão merece atenção clínica.
Por outro lado, uma articulação que raramente produz estalo, mesmo durante manipulações profissionais, pode indicar rigidez articular, aderências capsulares, ou uma articulação que está em processo inflamatório. Articulações inflamadas costumam ser resistentes à cavitação por causa das alterações na composição e viscosidade do líquido sinovial.
Em termos práticos, o estalo seco e agudo isolado, sem dor, sem irradiação, e sem alterações neurológicas associadas, é um fenômeno benigno. Não precisa de investigação adicional, não indica lesão, e não requer mudança no comportamento do paciente, a menos que o hábito de produzi-lo voluntariamente seja excessivo.
Quando eu trabalho com um paciente que tem medo desse tipo de estalo, parte do tratamento é educacional. Explicar o mecanismo, desmistificar o som, e ajudar a pessoa a entender que o barulho não é um alerta de dano é parte fundamental do processo terapêutico. O medo do movimento, chamado de cinesiofobia, é um fator que atrasa a recuperação, e desmantelar esse medo começa pela informação.
O crepitar contínuo: quando o desgaste fala mais alto
Synovial joint cavitation with bubbles forming under pressure
O segundo tipo de barulho é completamente diferente do estalo clássico. O crepitar é um som contínuo, que se repete a cada movimento, geralmente descrito como um rangido, um atrito, ou um farfalhar seco. Ele não tem a qualidade pontual do estalo de cavitação. Ele acompanha todo o arco de movimento ou pelo menos grande parte dele.
Tecnicamente, esse som é chamado de crepitação articular, e seu mecanismo é diferente. Ele não envolve bolhas de gás. Ele é causado pelo contato direto entre superfícies articulares que perderam a suavidade normal. Em condições saudáveis, a cartilagem articular é extremamente lisa e o líquido sinovial garante uma lubrificação eficiente. Quando a cartilagem se desgasta, as superfícies ficam irregulares, e o contato entre elas durante o movimento gera aquele som característico.
A principal causa de crepitação articular na coluna é a artrose das facetas articulares, também conhecida como osteoartrose espinhal. Esse desgaste é progressivo, mais comum a partir dos 40 anos, e muito associado ao histórico de sobrecarga mecânica, sedentarismo, obesidade, e histórico de lesões antigas. Mas também pode aparecer em pessoas mais jovens com carga mecânica excessiva, como atletas de alto rendimento ou trabalhadores que realizam esforços repetitivos.
A crepitação cervical é especialmente comum. O pescoço é uma região de grande mobilidade e está sujeito a sobrecarga crônica pelo uso de computadores, celulares, e posições de trabalho inadequadas. Quando o paciente descreve que ao girar o pescoço escuta um rangido constante, geralmente estamos diante de artrose nas facetas cervicais ou de alterações nos discos intervertebrais superiores.
Na região lombar, a crepitação costuma aparecer associada a movimentos de extensão ou rotação, e pode indicar artrose facetária lombar ou alterações nos discos. A lombar carrega o peso do corpo e é a região mais suscetível ao desgaste articular. Por isso, pacientes acima dos 50 anos frequentemente relatam algum grau de crepitação lombar.
Diferente do estalo de cavitação, a crepitação por si só não traz alívio. Ela pode ou não estar associada à dor. Quando está, a dor costuma ser mecânica, ou seja, aparece com o movimento e alivia com o repouso, pelo menos nas fases iniciais. Com a progressão do desgaste, a dor pode se tornar mais persistente e presente mesmo em repouso.
O tratamento da crepitação por artrose envolve uma abordagem diferente do tratamento do estalo de cavitação. O foco aqui não é a manipulação articular, mas sim a redução da sobrecarga articular, o fortalecimento dos músculos estabilizadores que “descarregam” as facetas, e a manutenção da amplitude de movimento sem agressão às superfícies já desgastadas.
O barulho que vem dos músculos e das fáscias
Existe um terceiro tipo de barulho que muita gente confunde com barulho articular, mas que tem uma origem completamente diferente. Esse barulho vem dos músculos e das fáscias, e seu mecanismo é muscular, não articular. Compreender essa diferença é importante para o diagnóstico e para o tratamento.
As fáscias são camadas de tecido conjuntivo que envolvem e conectam músculos, órgãos e estruturas do corpo. Elas contêm um fluido intersticial com características semelhantes ao sinovial, e quando são submetidas a estiramentos rápidos ou a pressões abruptas, podem produzir sons de estalo semelhantes aos das articulações.
Esse tipo de barulho fascial costuma aparecer durante movimentos bruscos, ao levantar um peso sem aquecimento adequado, ou ao realizar um alongamento intenso depois de um período prolongado sem movimento. O som tem uma qualidade ligeiramente diferente do estalo articular: costuma ser mais abafado, e frequentemente vem acompanhado de uma sensação de tração ou leve desconforto no local.
A escápula é uma das estruturas onde esse fenômeno é mais frequente. O movimento da escápula sobre o gradil costal envolve deslizamento de fáscias e músculos sobre superfícies ósseas, e o barulho escapular é muito comum em pessoas com tensão muscular elevada na região dorsal superior. Quando o paciente descreve um estalo ou rangido na “costela” ao movimentar o braço, muitas vezes estamos diante de barulho escapulotorácico.
Na coluna, esse tipo de barulho fascial ocorre principalmente em movimentos de rotação que ativam os músculos espinhais de forma intensa. As camadas superficiais e profundas da musculatura paravertebral, ao se contrair e deslizar umas sobre as outras, podem produzir sons que o paciente percebe como “sons da coluna”. Na maioria dos casos, são sons musculares.
O barulho fascial tende a aparecer mais em pessoas sedentárias ou em pessoas que passam longos períodos na mesma posição. Isso porque a fáscia, sem movimentação regular, tende a perder mobilidade entre suas camadas. O líquido intersticial fascial fica mais viscoso, e quando um movimento mais brusco acontece, o atrito entre as camadas gera o barulho.
O tratamento do barulho fascial passa pelo trabalho de liberação miofascial, hidratação adequada, e reintrodução progressiva do movimento. Técnicas como a liberação miofascial manual, a terapia de tecidos moles, e o uso de instrumentos específicos de mobilização fascial são altamente eficazes nesses casos.
Distinguir se um barulho que o paciente reporta é articular ou fascial exige avaliação clínica precisa. A localização do som, a relação com o movimento, a resposta ao toque e à palpação, e a presença ou ausência de dor associada são todos dados que o fisioterapeuta usa para fazer essa distinção. Não existe forma de saber só pelo som em si.
Estalar a coluna faz mal? Separando mitos de verdades
Essa é a pergunta que mais divide opiniões, tanto entre pacientes quanto entre profissionais de saúde. E a resposta, como quase tudo em fisioterapia, não é um sim ou não absoluto. Depende de quem está fazendo, como está fazendo, com qual frequência, e sobre qual condição articular.
O que eu posso te dizer com certeza é que o movimento de estalar, em si, não é uma lesão. O fenômeno da cavitação articular é fisiológico. O que torna a prática potencialmente prejudicial são os fatores que a cercam, não o som em si.
A diferença entre o ajuste profissional e o hábito de estalar sozinho
Quando você recebe um ajuste vertebral de um fisioterapeuta ou quiropraxista, o profissional fez antes uma avaliação clínica completa. Ele sabe quais articulações estão hipomóveis, quais estão inflamadas, quais têm desgaste, e quais precisam ser evitadas. A manipulação é direcionada para um ponto específico, com uma técnica específica, em uma direção específica. É uma intervenção precisa.
Quando você está no sofá e torce o próprio pescoço buscando aquele estalo que alivia a tensão, você não está fazendo nada parecido com isso. Você está aplicando uma força genérica numa região, sem saber quais articulações estão sendo mobilizadas, sem saber se alguma delas tem um processo inflamatório ativo, uma hérnia proximal, ou uma instabilidade ligamentar. A sensação de alívio pode ser imediata, mas o risco é completamente diferente.
O hábito de estalar a própria coluna, especialmente a cervical, com frequência e força, é um padrão que eu vejo com preocupação no consultório. Não porque o estalo em si seja letal, mas porque ele pode mascarar sintomas que precisam de investigação, e porque a repetição do movimento de torção forçada pode, ao longo do tempo, contribuir para frouxidão capsular e instabilidade.
Pacientes que chegam com cervicalgia crônica frequentemente relatam esse hábito. Eles descrevem que precisam estalar o pescoço várias vezes ao dia para conseguir um alívio temporário. Esse ciclo é um sinal clínico importante. O alívio que o estalo traz é real, mas é curto. Se a pessoa precisa repetir o movimento com cada vez mais frequência para manter o alívio, isso indica que há um problema funcional subjacente que não está sendo tratado, só sendo temporariamente suprimido.
A principal diferença entre o ajuste profissional e a automobilização está no controle, na precisão, e na avaliação prévia. Um fisioterapeuta sabe quando não fazer o ajuste. Sabe identificar contraindicações. Sabe quando a articulação precisa de estabilização em vez de mobilização. Essa distinção pode ser a diferença entre um resultado terapêutico e um agravamento.
Eu nunca digo para o paciente que ele nunca pode estalar a própria coluna. O que eu oriento é que, se esse hábito é frequente e compulsivo, se o alívio é cada vez mais curto, e se ele está acompanhado de dor ou de outros sintomas, isso precisa ser avaliado. O corpo está comunicando algo.
Há também uma diferença entre o estalo que acontece espontaneamente, sem que você force nada, e aquele que você provoca intencionalmente. O espontâneo, em geral, é benigno. O forçado, dependendo da intensidade e da frequência, merece mais atenção.
Quando um profissional de saúde faz o ajuste, o paciente pode sentir segurança exatamente porque há alguém com conhecimento anatômico e clínico guiando cada milímetro do movimento. Essa segurança não existe quando a pessoa faz sozinha, por mais que a sensação imediata pareça boa.
O grande mito de que o osso “volta para o lugar”
Essa é uma das crenças mais difundidas e mais equivocadas que eu encontro no consultório. O paciente chega e diz: “a vértebra estava fora do lugar e voltou quando o fisioterapeuta ajustou”. Preciso ser honesta com você: não foi isso que aconteceu.
A ideia de que vértebras “saem do lugar” de forma cotidiana e precisam ser “reposicionadas” manualmente não tem sustentação anatômica. Para uma vértebra se deslocar de forma significativa, seria necessário um trauma considerável, como uma fratura, uma ruptura ligamentar grave, ou uma patologia específica como a espondilolistese. Nessas situações, o deslocamento é visível em exames de imagem e requer tratamento médico, não ajuste manual.
O que o ajuste faz, quando bem indicado, é restaurar a mobilidade de uma articulação que estava hipomóvel, ou seja, que estava se movendo menos do que deveria. Não é um reposicionamento anatômico. É uma liberação funcional. A diferença pode parecer sutil, mas é fundamental para entender o que o tratamento pode e o que não pode oferecer.
Essa crença no “encaixe” é tão forte que muitos pacientes avaliam o sucesso de uma sessão pelo estalo. Se ouviram o barulho, ficaram satisfeitos. Se não ouviram, acham que a sessão “não funcionou”. Isso é problemático porque desvia o foco do que realmente importa: a melhora funcional, a redução da dor, o ganho de amplitude de movimento, e a recuperação da qualidade de vida.
O estalo pode ocorrer durante um ajuste eficaz, mas também pode não ocorrer. Uma sessão sem estalo pode ser tão ou mais eficaz do que uma com estalo, dependendo das técnicas usadas e dos objetivos clínicos. O profissional não precisa do som para saber que a manipulação foi bem executada.
Outro ponto relacionado a esse mito é a ideia de que a dor nas costas é sempre causada por algo “fora do lugar”. Na maioria dos casos de dor lombar e cervical, a causa é multifatorial: tensão muscular, desequilíbrios posturais, processos inflamatórios, alterações discais, compressões nervosas. Nenhum desses fatores se resolve com um encaixe. Todos eles requerem uma abordagem clínica estruturada.
Desmistificar essa crença faz parte do meu trabalho como fisioterapeuta. Quando o paciente entende que o tratamento não é sobre “colocar no lugar”, mas sobre restaurar função e reduzir dor através de mecanismos neurofisiológicos e biomecânicos reais, ele passa a ter expectativas mais realistas e a valorizar melhor os resultados do processo.
O que a ciência diz sobre riscos e benefícios reais
A pesquisa científica sobre a manipulação vertebral cresceu muito nas últimas décadas, e os dados disponíveis permitem ter uma visão mais equilibrada sobre o que a prática oferece de benefício e onde estão os riscos reais.
Em termos de benefícios, a manipulação vertebral tem evidências consistentes para alívio de dor lombar aguda e subaguda. Os resultados em curto prazo, especialmente nas primeiras semanas de tratamento, mostram redução significativa da dor e melhora funcional quando comparados a grupos controle. Para a cervicalgia mecânica, os resultados também são positivos, especialmente quando a manipulação é combinada com exercícios terapêuticos.
Os mecanismos pelos quais a manipulação reduz a dor são principalmente neurofisiológicos. A aplicação do impulso ativa mecanorreceptores articulares, que por sua vez modulam a transmissão de sinais dolorosos no corno posterior da medula espinhal. Além disso, há evidências de que a manipulação estimula a liberação de endorfinas e reduz os níveis de substâncias inflamatórias locais. Isso explica o alívio que o paciente sente, mesmo sem qualquer “reposicionamento” anatômico.
Quanto aos riscos, é necessário ser honesto. A manipulação vertebral, quando feita por profissional qualificado, em paciente adequadamente avaliado, tem um perfil de segurança favorável. Os eventos adversos graves são raros. As complicações mais comuns são desconforto local e rigidez nas primeiras 24 a 48 horas após a sessão, que se resolvem espontaneamente.
Os riscos mais sérios, como o acidente vascular cerebral por dissecção da artéria vertebral, são extremamente raros e muito debatidos na literatura. A incidência é baixa, e dados mais recentes sugerem que muitos casos relatados podem ter sido dissecções que já estavam em curso antes da manipulação, não causadas por ela. Ainda assim, a avaliação prévia cuidadosa, incluindo testes específicos para integridade da artéria vertebral, é um passo que nenhum profissional responsável pula.
Quando o estalo na coluna é um sinal de alerta
O estalo isolado, sem outros sintomas, raramente é motivo de preocupação. Mas a coluna é uma estrutura que comunica problemas através de sinais que precisam ser ouvidos. Quando o estalo vem acompanhado de outros achados, ele passa de fenômeno benigno a dado clínico relevante.
Como fisioterapeuta, uma das habilidades mais importantes que desenvolvi ao longo dos anos é saber separar o barulho inofensivo do barulho que conta uma história clínica. Essa separação começa pela escuta ativa do paciente.
Barulho acompanhado de dor: o que investigar
O primeiro sinal de alerta é simples: quando o estalo dói. O barulho articular em si não deveria ser doloroso. Se você está movimentando a coluna e ouve um estalo que vem acompanhado de uma pontada, queimação, ou dor local intensa, isso muda completamente o quadro clínico.
A dor local no momento do estalo pode indicar várias coisas. Um processo inflamatório ativo nas facetas articulares, onde o ligamento articular já está sensibilizado, torna a mobilização dolorosa. Uma sinovite facetária, que é a inflamação da membrana sinovial dentro da articulação, reage com dor a qualquer tensão que a cápsula sofra.
Pode também indicar uma articulação com cartilagem comprometida, onde a mudança de pressão durante a cavitação gera contato entre superfícies que já estão expostas ou irregulares. Nesses casos, o estalo não é só um barulho: é o sinal de que a articulação está reagindo a um estressor que ela não está mais tolerando bem.
A localização da dor é importante. Dor centralizada, no meio da coluna, no nível do estalo, aponta para estruturas locais, as facetas, o disco, ou os ligamentos paraespinhais. Mas se a dor irradia para outras regiões, o quadro se complexifica. Irradiação para a nádegas e parte posterior da coxa no caso da lombar, ou para os ombros e braços no caso da cervical, indica envolvimento neural ou discal que precisa ser investigado.
A característica temporal da dor também é relevante. Uma dor que aparece só no momento do estalo e desaparece logo depois é diferente de uma dor que começa com o estalo e persiste por horas. A segunda forma sugere que o movimento gerou uma resposta inflamatória local que demora a se dissipar.
Quando o paciente relata que a dor no estalo piorou ao longo das semanas, isso é um sinal de alerta adicional. Significa que a estrutura sendo mobilizada está numa trajetória de agravamento, não de melhora. Esse padrão requer avaliação clínica urgente, com exames de imagem para compreender o que está acontecendo em nível estrutural.
Na minha prática clínica, quando um paciente relata estalo com dor, meu primeiro instinto é investigar, não tratar. Antes de qualquer técnica manual, eu preciso entender o que está causando a dor. Só depois de ter essa compreensão é que consigo escolher a abordagem terapêutica correta.
A dor não é inimiga. Ela é informação. E quando ela aparece junto com um barulho que antes era indolor, ela está sinalizando que algo mudou. Ouvir essa sinalização é parte fundamental do cuidado com a coluna.
Irradiação, formigamento e fraqueza muscular junto com o estalo
O segundo sinal de alerta é quando o estalo vem acompanhado de sintomas neurológicos. Formigamento, dormência, sensação de choque, ou fraqueza em braços, mãos, pernas ou pés são todos sinais de comprometimento nervoso que precisam de atenção imediata.
A coluna aloja e protege a medula espinhal e as raízes nervosas. Quando uma estrutura nessa região, seja um disco, uma vértebra, uma faceta hipertrofiada ou um ligamento espessado, comprime uma raiz nervosa, os sintomas aparecem no território de distribuição daquele nervo. Para a coluna cervical, isso significa sintomas nos braços, antebraços, mãos e dedos. Para a coluna lombar, os sintomas aparecem na nádega, coxa, perna e pé.
Quando um estalo na coluna é seguido de formigamento no braço, por exemplo, isso é um sinal clínico muito relevante. Pode indicar que o movimento que gerou o estalo também gerou uma tração ou compressão momentânea sobre uma raiz nervosa sensibilizada. Isso não é inofensivo.
A fraqueza muscular é o sinal mais preocupante dentro desse grupo. Quando o paciente relata que depois de um movimento que gerou estalo sentiu dificuldade para segurar objetos, para caminhar normalmente, ou para manter a postura, isso indica comprometimento motor de uma raiz nervosa. Diferente da dor, que é um sinal de alerta, a fraqueza muscular indica que o nervo está sendo comprimido a ponto de ter sua função motora comprometida.
Nesses casos, a abordagem não é mais a manipulação vertebral. É a investigação por imagem, o encaminhamento médico adequado, e a avaliação de qual nervo está comprometido e qual é o grau de comprometimento. A fisioterapia tem papel fundamental nesse processo, mas com técnicas completamente diferentes, voltadas para a descompressão neural, não para a mobilização articular.
A dormência persistente em um dermátomo específico, ou seja, uma área de pele com inervação de uma raiz nervosa definida, é outro dado que precisa de investigação. O dermátomo C6, por exemplo, corresponde ao polegar e ao indicador. O dermátomo L4 corresponde à face medial da perna. Quando o paciente descreve dormência em um desses territórios exatos, a probabilidade de comprometimento radicular é alta.
O histórico de como esses sintomas se relacionam com os movimentos da coluna também é informativo. Sintomas que pioram com certos movimentos e melhoram com outros apontam para padrões mecânicos que ajudam a localizar o nível de comprometimento. O fisioterapeuta usa testes específicos, como o teste de Spurling para a cervical e o teste de elevação da perna estendida para a lombar, para provocar e analisar esses padrões.
Estalos frequentes e o que eles indicam sobre a estabilidade da coluna
O terceiro sinal de alerta é a frequência. Uma articulação saudável, em condições normais, não produz estalos com muito frequência espontaneamente. Se você está ouvindo estalos na coluna múltiplas vezes ao dia, em vários movimentos diferentes, e esse padrão não existia antes, algo mudou.
Estalos muito frequentes podem indicar hipermobilidade articular. Isso acontece quando a cápsula articular e os ligamentos que deveriam manter a articulação estável estão mais frouxos do que o normal. A articulação hipermóvel se move mais do que deveria, e cada vez que ela atinge o ponto de tensão excessiva, produz um estalo.

“Olá! Sou a Dra. Fernanda. Sempre acreditei que a fisioterapia é a arte de devolver sorrisos através do movimento. Minha trajetória na área da saúde começou com um propósito claro: oferecer um atendimento onde o paciente é ouvido e compreendido em sua totalidade, não apenas em sua dor física.
Graduada pela Unicamp e com especialização em Fisioterapia, dedico meus dias a estudar e aplicar técnicas que unam conforto e resultado. Entendo que cada corpo tem seu tempo e cada reabilitação é uma jornada única.
No meu consultório, você encontrará uma profissional apaixonada pelo que faz, pronta para segurar na sua mão e guiar seu caminho rumo a uma vida com mais qualidade e liberdade.”