Se você chegou até aqui, provavelmente recebeu um diagnóstico ou está pesquisando sobre aquela dor nas costas que não vai embora. Vou conversar com você do mesmo jeito que converso com meus pacientes no consultório. De forma clara, direta e sem rodeios. A vértebra escorregada assusta pelo nome, mas a verdade é que a maioria dos casos responde muito bem ao tratamento conservador, sem precisar de nenhuma cirurgia.
Ao longo deste artigo, vou te explicar tudo o que você precisa saber sobre essa condição. Desde o que acontece dentro da sua coluna até os tratamentos mais eficazes que a fisioterapia oferece hoje. Prepare-se para entender sua coluna de verdade.
O Que É a Vértebra Escorregada
A vértebra escorregada é o nome popular para uma condição chamada espondilolistese. Esse termo vem do grego, onde “espondilo” significa vértebra e “listese” significa escorregar. Na prática, o que acontece é que uma das vértebras da sua coluna desliza para frente em relação à vértebra que está logo abaixo dela. Isso gera um desalinhamento que pode comprimir nervos, causar dor e comprometer a estabilidade da coluna inteira.
Essa condição afeta principalmente a coluna lombar, aquela região mais baixa das costas que suporta boa parte do peso do seu corpo. A lombar é uma das áreas que mais trabalha durante o dia. Ela se movimenta em flexão, extensão, rotação e ainda precisa sustentar o peso do tronco, da cabeça e dos braços. Por isso, é natural que essa região seja mais vulnerável a problemas como o escorregamento vertebral.
O que muita gente não sabe é que a espondilolistese pode existir de forma silenciosa. Muitos pacientes descobrem a condição por acaso, ao realizar um exame de imagem por outro motivo. Isso acontece porque, em casos leves, o corpo consegue compensar o desalinhamento sem gerar sintomas perceptíveis. Porém, quando os sintomas aparecem, eles podem ser bastante limitantes.
Quando atendo um paciente com vértebra escorregada, a primeira coisa que faço é explicar que essa condição tem tratamento. A coluna não está “quebrada” e o escorregamento não significa que tudo está perdido. Significa que existe um desequilíbrio que precisa ser corrigido com estratégia e consistência.
A espondilolistese pode ocorrer em qualquer idade. Crianças e adolescentes podem desenvolver a condição por defeitos ósseos. Adultos mais velhos podem apresentá-la pelo desgaste natural das articulações. Cada faixa etária tem suas particularidades e o tratamento precisa levar isso em conta.
Existem diferentes graus de escorregamento, e o grau determina a gravidade do caso. Um escorregamento leve (grau I) geralmente responde bem ao tratamento conservador. Já um escorregamento severo (grau IV ou V) pode exigir intervenção cirúrgica. Mas calma, vamos falar de cada grau com mais detalhes adiante.
O ponto central que quero que você entenda é que a vértebra escorregada é uma condição tratável. A maioria dos pacientes que acompanho na clínica consegue retomar suas atividades diárias, praticar exercícios e viver sem dor. O segredo está no diagnóstico correto, no tratamento adequado e na sua dedicação ao processo de reabilitação.
Se alguém te disse que a única saída é a cirurgia, saiba que isso raramente é verdade. A cirurgia é reservada para uma minoria dos casos, quando há comprometimento neurológico grave e o tratamento conservador não trouxe resultado.
Como Funciona a Coluna Vertebral e o Papel das Vértebras
Para entender a vértebra escorregada, você precisa primeiro entender como a coluna funciona. A coluna vertebral é formada por 33 vértebras empilhadas uma sobre a outra, divididas em regiões: cervical (pescoço), torácica (meio das costas), lombar (parte baixa), sacro e cóccix. Cada vértebra é um osso individual que se conecta à vértebra de cima e de baixo por meio de articulações, ligamentos e discos intervertebrais.
Os discos intervertebrais funcionam como amortecedores entre as vértebras. Eles são compostos por um anel fibroso externo e um núcleo gelatinoso interno. Quando você anda, corre ou pula, são esses discos que absorvem o impacto e distribuem a carga de forma uniforme pela coluna. Sem eles, as vértebras se chocariam diretamente umas contra as outras.
Além dos discos, existem as articulações facetárias. Essas pequenas articulações ficam na parte posterior da vértebra e são responsáveis por guiar o movimento da coluna. Elas permitem que você flexione, estenda e gire o tronco de forma controlada. Quando essas articulações desgastam, a vértebra perde estabilidade e pode começar a escorregar.
Os ligamentos da coluna funcionam como cordas que mantêm as vértebras no lugar. Existe o ligamento longitudinal anterior, o posterior, os ligamentos amarelos e os interespinhosos. Todos trabalham juntos para dar suporte passivo à coluna. Quando um desses ligamentos sofre lesão ou frouxidão, a estabilidade fica comprometida.
A musculatura paravertebral e o chamado core (que inclui os músculos abdominais profundos, o transverso do abdome, os multífidos e os músculos do assoalho pélvico) formam o suporte ativo da coluna. São esses músculos que mantêm sua coluna alinhada durante os movimentos do dia a dia. Quando eles estão fracos, a coluna fica desprotegida.
Na região lombar, as vértebras L4 e L5 são as mais comuns para o escorregamento. Isso porque elas ficam na base da coluna, onde a curvatura lombar (lordose) é mais acentuada e as forças de cisalhamento são maiores. Imagine uma pilha de blocos inclinada. Os blocos de baixo sofrem mais pressão para escorregar.
A vértebra L5, por exemplo, se articula com o sacro (S1) em um ângulo que naturalmente favorece o deslizamento anterior. Se a pars interarticularis (uma pequena porção óssea que conecta a faceta superior à inferior) estiver comprometida, a vértebra perde a trava que a mantinha no lugar.
Entender essa anatomia é fundamental para que você compreenda por que certos exercícios ajudam e outros atrapalham. Não é sobre “fortalecer as costas” de forma genérica. É sobre ativar os músculos certos, no momento certo, para devolver estabilidade a uma vértebra que perdeu seu suporte natural.
O Mecanismo do Escorregamento Vertebral
O escorregamento vertebral não acontece da noite para o dia. Na maioria dos casos, é um processo gradual. A vértebra vai perdendo seu suporte aos poucos, seja por desgaste articular, seja por uma fratura de estresse que se desenvolve ao longo de anos. É como uma porta que vai soltando as dobradiças devagar. No começo você nem percebe. Depois ela começa a ranger. E um dia ela sai do trilho.
No caso da espondilolistese ístmica, o problema começa na pars interarticularis. Essa estrutura é um ponto de vulnerabilidade na vértebra. Quando ela sofre microfraturas por esforço repetitivo, ela pode romper. Sem essa conexão óssea, a parte anterior da vértebra fica livre para deslizar para frente em relação à vértebra de baixo.
Na espondilolistese degenerativa, o mecanismo é diferente. Aqui, o desgaste das articulações facetárias e a desidratação do disco intervertebral fazem com que a vértebra perca sustentação. Os ligamentos ficam frouxos. A cápsula articular se distende. E a vértebra começa a se deslocar. Esse processo é mais comum em pessoas acima de 50 anos e é potencializado pela falta de atividade física.
Quando a vértebra escorrega, ela pode comprimir estruturas nervosas. O canal vertebral, por onde passa a medula espinhal e as raízes nervosas, fica estreitado. Isso é o que chamamos de estenose do canal, e é ela que causa os sintomas mais severos como dor irradiada, formigamento e fraqueza nas pernas.
O grau de escorregamento influencia diretamente os sintomas. Um escorregamento de 10% pode ser assintomático. Um escorregamento de 50% provavelmente vai comprimir nervos e causar dor significativa. Por isso a classificação em graus é tão importante para definir o tratamento.
Outro fator que influencia é a velocidade do escorregamento. Um deslizamento que ocorre lentamente ao longo de décadas permite que o corpo se adapte. Já um deslizamento rápido, causado por trauma, gera inflamação aguda e sintomas intensos logo de cara.
A boa notícia é que, na grande maioria dos casos, o escorregamento tende a estabilizar com o tempo. Isso significa que, com o tratamento correto, é possível controlar a progressão e aliviar os sintomas. O corpo tem uma capacidade incrível de se adaptar, desde que você dê as condições certas para isso.
É por isso que, na fisioterapia, trabalhamos para criar um “colete muscular” ao redor da vértebra afetada. Quando os músculos estabilizadores estão fortes e ativados, eles compensam a perda de suporte ósseo e ligamentar, mantendo a vértebra o mais estável possível.
Diferença Entre Espondilolistese e Outras Condições da Coluna
Uma dúvida muito comum no consultório é sobre a diferença entre a vértebra escorregada e a hérnia de disco. São condições distintas, embora possam gerar sintomas parecidos. Na hérnia de disco, o material do disco intervertebral (o núcleo pulposo) extravasa e comprime um nervo. Na espondilolistese, é a vértebra inteira que se desloca em relação à outra.
Outra confusão frequente é entre espondilolistese e espondilólise. A espondilólise é a fratura da pars interarticularis, sem escorregamento. É como se as dobradiças da porta estivessem quebradas, mas a porta ainda está no lugar. Quando essa fratura permite que a vértebra efetivamente escorregue, aí sim temos a espondilolistese.
A estenose do canal lombar também entra nessa lista de confusões. A estenose é o estreitamento do canal vertebral. Ela pode ser causada pela espondilolistese (quando a vértebra escorregada estreita o canal), mas também pode ocorrer por outros motivos, como hipertrofia das facetas ou espessamento dos ligamentos.
A artrose facetária é outra condição que frequentemente coexiste com a espondilolistese. As articulações facetárias desgastadas contribuem para a instabilidade vertebral. Mas ter artrose facetária não significa necessariamente que a vértebra vai escorregar. São fatores associados, não sinônimos.
Muitos pacientes chegam ao consultório dizendo “minha coluna está torta” e pensam em escoliose. A escoliose é um desvio lateral da coluna, enquanto a espondilolistese é um deslizamento anteroposterior (para frente ou para trás). São planos diferentes de desalinhamento. Embora ambas possam coexistir, são condições distintas que requerem abordagens específicas.
A lombalgia inespecífica também merece destaque. Muitas dores lombares não têm uma causa estrutural definida. Já na espondilolistese, existe um achado claro nos exames de imagem que explica os sintomas. Ter uma causa identificável facilita o planejamento do tratamento.
É importante entender essas diferenças porque o tratamento muda conforme a condição. Um protocolo para hérnia de disco é diferente de um protocolo para espondilolistese. Na hérnia, muitas vezes trabalhamos com extensão (método McKenzie, por exemplo). Na espondilolistese, extensão excessiva pode piorar o quadro.
Quando você entende exatamente o que está acontecendo na sua coluna, fica mais fácil seguir as orientações do fisioterapeuta. Não é apenas “fazer exercício”. É fazer o exercício certo, na amplitude certa, com a carga certa.
Tipos e Classificação da Vértebra Escorregada
Nem toda vértebra escorregada é igual. Existem diferentes tipos de espondilolistese, e cada tipo tem uma causa, um perfil de paciente e uma abordagem de tratamento específicos. Entender em qual tipo você se encaixa ajuda a prever como a condição vai se comportar e qual caminho de reabilitação seguir.
A classificação também envolve os graus de escorregamento, que indicam o quanto a vértebra se deslocou. Essa combinação de tipo e grau forma a base para qualquer decisão de tratamento. É como um GPS da sua condição: ele mostra onde você está e ajuda a traçar o melhor caminho.
Quando recebo um paciente com diagnóstico de espondilolistese, a primeira coisa que verifico é o laudo dos exames de imagem para identificar o tipo e o grau. Isso muda completamente minha abordagem. Uma espondilolistese ístmica em adolescente é tratada de forma diferente de uma degenerativa em uma senhora de 65 anos.
Além do tipo e do grau, existe ainda a questão da direção do escorregamento. A vértebra pode escorregar para frente (anterolistese) ou para trás (retrolistese). Cada direção tem implicações diferentes para os nervos e para o tratamento.
Vou detalhar cada um desses aspectos para que você tenha clareza total sobre sua condição. Conhecimento é poder, e no caso da coluna, conhecimento é também menos dor e mais qualidade de vida.
Muitos pacientes ficam assustados com a nomenclatura técnica. Espondilolistese degenerativa grau II soa intimidador. Mas quando você entende o que cada termo significa, o medo diminui. E quando o medo diminui, a adesão ao tratamento aumenta.
Cada tipo de espondilolistese tem seu próprio ritmo de evolução. Alguns são mais estáveis, outros mais progressivos. Saber onde você se encaixa te ajuda a ter expectativas realistas e a celebrar as conquistas do tratamento de forma adequada.
Vamos mergulhar nos detalhes agora. Preste atenção especial ao tipo que corresponde ao seu caso, mas leia todos para ter uma visão completa da condição.
Tipos de Espondilolistese
A espondilolistese é dividida em seis tipos principais, conforme a causa do escorregamento. Cada tipo tem características próprias que influenciam diretamente o tratamento e o prognóstico do paciente.
A espondilolistese ístmica é uma das mais comuns. Ela ocorre por um defeito na pars interarticularis, aquela estrutura óssea que funciona como uma trava entre as facetas articulares. Quando essa trava quebra (por fratura de estresse ou defeito congênito), a vértebra perde sua ancoragem posterior e pode escorregar para frente. Esse tipo é muito frequente em adolescentes e atletas que praticam esportes com extensão repetitiva da coluna, como ginástica e levantamento de peso.
A espondilolistese degenerativa é a mais comum na população adulta, especialmente em mulheres acima de 50 anos. O desgaste natural dos discos e das articulações facetárias leva a uma frouxidão que permite o deslizamento. É mais frequente no nível L4-L5 e geralmente apresenta progressão lenta. Esse tipo responde muito bem à fisioterapia focada em estabilização.
A espondilolistese congênita está presente desde o nascimento. Uma malformação na vértebra torna a região vulnerável ao escorregamento. Pode se manifestar na infância ou só dar sinais na adolescência, quando o corpo passa por estirões de crescimento. A avaliação precoce é fundamental nesses casos.
A espondilolistese traumática acontece após impactos de alta energia. Quedas de altura, acidentes de carro ou traumas diretos na coluna podem fraturar estruturas vertebrais e causar o deslocamento. Esse tipo geralmente apresenta sintomas agudos e requer avaliação médica imediata.
A espondilolistese patológica é causada por doenças que enfraquecem a estrutura óssea da coluna. Tumores, infecções e condições metabólicas que comprometem a qualidade do osso podem levar ao escorregamento. Esse tipo é menos frequente, mas exige atenção redobrada porque a causa de base precisa ser tratada simultaneamente.
A espondilolistese iatrogênica ocorre como consequência de procedimentos cirúrgicos na coluna. Quando uma cirurgia remove estruturas estabilizadoras (como as facetas ou lâminas), a vértebra adjacente pode perder sustentação e escorregar. Esse é um dos motivos pelos quais a cirurgia de coluna deve ser sempre a última opção.
Na minha experiência clínica, os tipos ístmico e degenerativo representam a grande maioria dos casos que atendo. A boa notícia é que ambos respondem muito bem ao tratamento conservador quando identificados e tratados de forma adequada.
Saber o tipo de espondilolistese que você tem é o primeiro passo para um tratamento eficaz. Peça ao seu médico ou fisioterapeuta que te explique exatamente qual é o seu caso. Quanto mais você souber, melhor vai colaborar com o processo de reabilitação.
Graus de Escorregamento Vertebral
A classificação em graus é feita com base na porcentagem de deslizamento de uma vértebra sobre a outra. Existem cinco graus, e cada um indica uma faixa de gravidade diferente. Essa classificação é determinada através de exames de imagem, principalmente o raio X lateral da coluna lombar.
O Grau I representa um escorregamento de até 25%. É considerado o grau mais leve e, na maioria das vezes, é assintomático ou causa sintomas leves. Muitos pacientes com grau I sequer sabem que têm a condição. O tratamento conservador com fisioterapia é altamente eficaz nessa fase.
O Grau II vai de 26% a 50% de escorregamento. Aqui os sintomas geralmente começam a aparecer com mais frequência. Dor lombar, rigidez e alguma irradiação para as pernas podem fazer parte do quadro. O tratamento conservador ainda é a primeira escolha e costuma trazer resultados excelentes.
O Grau III corresponde a 51% a 75% de escorregamento. Nessa fase, os sintomas costumam ser mais intensos. A compressão nervosa é mais provável e o paciente pode apresentar formigamento, dormência e fraqueza muscular. O tratamento conservador ainda é tentado, mas o acompanhamento médico precisa ser mais rigoroso.
O Grau IV vai de 76% a 100% de escorregamento. É um quadro grave, com sintomas significativos que podem incluir dificuldade para caminhar, alterações posturais marcantes e dor crônica. A avaliação para possível cirurgia entra em discussão nesse ponto, embora o tratamento conservador ainda possa ser tentado dependendo do caso.
O Grau V é chamado de espondiloptose. Nesse estágio, a vértebra escorregou completamente para frente da vértebra inferior. É o grau mais raro e mais severo. O comprometimento neurológico pode ser significativo e a cirurgia geralmente é indicada. Felizmente, a maioria dos pacientes nunca chega a esse ponto.
Na prática clínica, a maior parte dos pacientes que atendo está nos Graus I e II. Isso significa que o tratamento conservador tem grande chance de sucesso. O fortalecimento adequado da musculatura estabilizadora e a reeducação postural são capazes de controlar os sintomas e, em muitos casos, devolver a qualidade de vida por completo.
A progressão entre os graus não é inevitável. Com o tratamento certo, é possível estabilizar o escorregamento e evitar que ele avance. Por isso a importância de iniciar o tratamento o mais cedo possível e manter a disciplina com os exercícios prescritos.
Anterolistese e Retrolistese
Quando falamos em vértebra escorregada, a maioria das pessoas pensa no escorregamento para frente. Esse é de fato o tipo mais comum e se chama anterolistese. Nela, a vértebra superior desliza anteriormente (para frente) em relação à vértebra inferior. É o padrão clássico da espondilolistese.
A retrolistese é o oposto: a vértebra desliza para trás. É menos frequente, mas também ocorre e pode causar sintomas significativos. A retrolistese está mais associada ao desgaste discal, quando o disco perde altura e a vértebra escorrega posteriormente.
A direção do escorregamento importa porque afeta diferentes estruturas. Na anterolistese, a tendência é comprimir o canal vertebral e os forames neurais (as janelas por onde os nervos saem da coluna). Isso explica os sintomas de ciática que muitos pacientes apresentam.
Na retrolistese, a compressão pode ocorrer mais no disco intervertebral e nas estruturas posteriores. Os sintomas podem ser um pouco diferentes, com mais rigidez e menos irradiação para as pernas, dependendo do caso.
O tratamento também muda conforme a direção. Na anterolistese, exercícios de extensão excessiva da coluna são geralmente contraindicados, porque podem aumentar o deslizamento anterior. Já na retrolistese, a abordagem precisa ser cuidadosa com a flexão excessiva.
Em ambos os casos, o fortalecimento dos músculos estabilizadores é a base do tratamento. A diferença está nos detalhes: angulação dos exercícios, amplitude de movimento permitida e progressão das cargas. É por isso que um programa genérico de exercícios não funciona para essa condição.
Existem ainda os escorregamentos laterais, mais raros, que geralmente estão associados a escolioses degenerativas. Nesses casos, a abordagem é ainda mais complexa e individualizada.
Quando analiso o exame de imagem de um paciente, presto atenção não apenas ao grau, mas também à direção e ao nível do escorregamento. Essas informações juntas me permitem criar um plano de tratamento preciso. Cada milímetro conta quando estamos falando da coluna vertebral.
Causas e Fatores de Risco
A espondilolistese não tem uma causa única. Ela resulta de uma combinação de fatores que, juntos, levam à perda de estabilidade vertebral. Entender esses fatores é essencial para prevenir a progressão e direcionar o tratamento de forma eficiente.
Alguns fatores são modificáveis, como a fraqueza muscular e os hábitos posturais. Outros são não modificáveis, como a genética e a idade. A boa notícia é que, mesmo quando os fatores não modificáveis estão presentes, os fatores modificáveis podem fazer uma diferença enorme no controle dos sintomas.
Na minha prática como fisioterapeuta, vejo que a maioria dos pacientes com espondilolistese apresenta pelo menos dois ou três fatores de risco combinados. Raramente é apenas um elemento isolado que causa o problema.
A prevenção começa pela consciência. Quando você sabe quais fatores te colocam em risco, pode agir para neutralizá-los. E quando o escorregamento já existe, conhecer as causas ajuda a evitar que o quadro piore.
Muitos pacientes me perguntam “por que aconteceu comigo?”. A resposta quase nunca é simples. É uma soma de fatores ao longo do tempo que culminou na perda de estabilidade. Vamos explorar os principais.
Alguns fatores se manifestam cedo, como a predisposição genética. Outros se acumulam ao longo da vida, como o desgaste articular. E outros são pontuais, como um trauma agudo. O mais importante é que, independentemente da causa, o tratamento funciona na maioria dos casos.
A investigação das causas não é apenas curiosidade. Ela orienta o tratamento. Se o fator principal é o desgaste degenerativo, o foco será em proteger as articulações e fortalecer a musculatura. Se o fator é o esforço repetitivo, o foco será em reeducação do movimento e adaptação das atividades.
Vamos agora detalhar os três grupos principais de fatores de risco para a vértebra escorregada.
Desgaste Natural e Envelhecimento da Coluna
O envelhecimento é o fator de risco mais comum para a espondilolistese degenerativa. Com o passar dos anos, os discos intervertebrais perdem água e elasticidade. Eles ficam mais baixos e menos capazes de absorver impacto. Essa perda de altura discal muda a mecânica da coluna e sobrecarrega as articulações facetárias.
As articulações facetárias, por sua vez, também sofrem com o tempo. A cartilagem que reveste essas articulações vai se desgastando, e o movimento articular se torna irregular. Isso pode levar à artrose facetária, que é um dos gatilhos para o escorregamento degenerativo.
Os ligamentos da coluna também perdem tensão com a idade. A elastina e o colágeno, proteínas que dão resistência e flexibilidade aos tecidos, diminuem naturalmente. Ligamentos frouxos significam menos suporte passivo para manter as vértebras alinhadas.
A perda de massa muscular relacionada à idade (sarcopenia) agrava o quadro. Quando os músculos paravertebrais e o core enfraquecem, a coluna perde seu suporte ativo. Sem musculatura forte, as estruturas passivas (discos, ligamentos, articulações) ficam sobrecarregadas e desgastam mais rápido.
A osteoporose é outro fator que se soma ao envelhecimento. Ossos mais frágeis são mais suscetíveis a fraturas, inclusive microfraturas na pars interarticularis. Em mulheres pós-menopausa, a combinação de osteoporose com degeneração articular cria um cenário de risco elevado para a espondilolistese.
O sedentarismo acelera todo esse processo. Uma pessoa de 60 anos que se manteve ativa ao longo da vida terá músculos, ossos e articulações mais saudáveis do que uma pessoa sedentária da mesma idade. A atividade física regular é o melhor investimento que você pode fazer para a saúde da sua coluna.
No consultório, costumo dizer que a idade não é desculpa para ter dor. A idade é um fator, mas não é uma sentença. Já atendi pacientes de 75 anos que recuperaram a funcionalidade completa com um programa de fortalecimento bem conduzido. O corpo responde ao estímulo em qualquer idade.
A chave para combater o desgaste natural é manter a coluna ativa e forte. Exercícios de estabilização, fortalecimento do core e manutenção de hábitos posturais saudáveis são a melhor prevenção contra a progressão da espondilolistese degenerativa.
Esportes de Impacto e Esforço Repetitivo
A espondilolistese ístmica está fortemente associada a esportes que exigem movimentos repetitivos de extensão e rotação da coluna. Ginastas, mergulhadores, levantadores de peso, jogadores de futebol americano e praticantes de artes marciais estão entre os grupos de maior risco.
O mecanismo é simples de entender. Quando você faz uma extensão forçada da coluna (jogar o tronco para trás), a pars interarticularis é comprimida. Se esse movimento é repetido milhares de vezes ao longo de meses ou anos de treino, microfraturas podem se desenvolver. É a chamada fratura por estresse.
Adolescentes são especialmente vulneráveis porque seus ossos ainda estão em desenvolvimento. A pars interarticularis de um jovem não é tão resistente quanto a de um adulto. Combinando crescimento rápido com treino intenso, o risco de fratura aumenta significativamente.
Na ginástica, por exemplo, os saltos e aterrissagens geram forças enormes sobre a coluna lombar. Um estudo demonstrou que ginastas têm incidência de espondilólise (a fratura que precede o escorregamento) até quatro vezes maior que a população geral.
No levantamento de peso, as cargas axiais (peso sobre a coluna) combinadas com extensão criam o ambiente perfeito para o estresse na pars. Se a técnica de execução não for adequada, o risco é ainda maior.
Mas não são apenas esportes de elite que causam problemas. Atividades profissionais que envolvem levantamento repetitivo de cargas, como trabalho em construção civil ou enfermagem, também podem contribuir para o desenvolvimento da espondilolistese ao longo dos anos.
O importante é que a prática esportiva não precisa parar. O que precisa mudar é a forma como o corpo é preparado para essas demandas. Um atleta com espondilolistese precisa de um programa preventivo que fortaleça os estabilizadores da coluna e corrija padrões de movimento que sobrecarregam a região lombar.
Na reabilitação de atletas com vértebra escorregada, trabalho com exercícios que desenvolvem controle motor e propriocepção. O objetivo é fazer com que os músculos estabilizadores se ativem automaticamente durante os gestos esportivos, protegendo a coluna de forma inconsciente.
Fatores Genéticos e Condições Congênitas
A genética desempenha um papel importante na espondilolistese. Se seus pais ou irmãos têm a condição, seu risco é maior. Isso pode estar relacionado à qualidade do osso na região da pars interarticularis, à morfologia das vértebras ou à predisposição para degeneração discal precoce.
A espondilolistese congênita está presente desde o nascimento. Alterações na formação das vértebras durante o desenvolvimento embrionário podem deixar a coluna vulnerável ao escorregamento. Essas malformações podem afetar o arco posterior da vértebra, as facetas articulares ou a própria forma do corpo vertebral.
Nem sempre a condição congênita se manifesta logo ao nascimento. Muitos pacientes só descobrem na adolescência, quando estirões de crescimento e o início de atividades esportivas mais intensas revelam a instabilidade que estava latente.
A displasia facetária é uma alteração congênita em que as articulações facetárias têm formato anormal. Isso reduz sua capacidade de resistir ao deslizamento anterior e facilita o escorregamento, mesmo sem trauma ou desgaste significativo.
Algumas raças e etnias apresentam maior prevalência de espondilolistese ístmica, o que reforça o componente genético. Esquimós, por exemplo, têm taxas muito mais elevadas da condição do que outras populações. Isso sugere que há genes específicos envolvidos na vulnerabilidade da pars interarticularis.
A espinha bífida oculta, uma condição congênita em que o arco posterior da vértebra não se fecha completamente, também está associada a maior risco de espondilolistese. Embora muitas vezes assintomática por si só, essa condição enfraquece a estrutura vertebral.
Para pacientes com predisposição genética, a prevenção é ainda mais importante. Fortalecer a musculatura estabilizadora desde cedo, manter boa postura e evitar sobrecarga repetitiva na coluna são medidas que podem retardar ou até impedir o escorregamento.
Na minha experiência, pacientes com história familiar de espondilolistese que mantêm um programa regular de exercícios têm evolução muito mais favorável do que aqueles que descobrem a condição tardiamente e já apresentam sintomas avançados.
Sintomas da Vértebra Escorregada
Os sintomas da vértebra escorregada variam muito de pessoa para pessoa. Algumas pessoas vivem a vida inteira com uma espondilolistese grau I sem sentir absolutamente nada. Outras, com o mesmo grau, podem ter dor intensa. Isso acontece porque os sintomas dependem não apenas do grau de escorregamento, mas também do nível de inflamação, da compressão neural e da capacidade do corpo de compensar o desalinhamento.
Quando os sintomas aparecem, eles geralmente estão relacionados a três mecanismos: instabilidade mecânica (a vértebra se move mais do que deveria), compressão nervosa (os nervos são pressionados pelo desalinhamento) e espasmo muscular reativo (os músculos tentam proteger a região e ficam tensos).
A dor pode se apresentar de formas diferentes. Pode ser uma dor localizada na lombar, uma dor que irradia para as pernas ou uma combinação das duas. O padrão de dor ajuda o fisioterapeuta a entender quais estruturas estão sendo afetadas.
Um dos aspectos mais importantes que explico aos meus pacientes é que nem toda dor lombar é sinal de gravidade. A dor é um sistema de alarme do corpo. Às vezes o alarme é proporcional ao problema. Outras vezes, o alarme é mais intenso do que a lesão em si.
Os sintomas costumam piorar com atividades que aumentam a carga sobre a coluna lombar: ficar muito tempo em pé, caminhar longas distâncias ou inclinar o tronco para trás. E tendem a melhorar com o repouso, especialmente ao sentar ou deitar com as pernas flexionadas.
A progressão dos sintomas ao longo do tempo é variável. Alguns pacientes mantêm os mesmos sintomas por anos. Outros apresentam piora gradual. E outros ainda têm crises intermitentes, com períodos de melhora e piora.
Conhecer seus sintomas em detalhe é fundamental para o acompanhamento. Peço sempre aos meus pacientes que anotem quando a dor aparece, o que piora, o que alivia e qual a intensidade em uma escala de 0 a 10. Essas informações ajudam a ajustar o tratamento de forma precisa.
Vamos explorar os principais grupos de sintomas da vértebra escorregada nas seções seguintes.
Dor Lombar e Irradiação Para as Pernas
A dor lombar é o sintoma mais frequente da espondilolistese. Ela pode se apresentar como uma dor constante, um peso na região ou uma dor que aparece e desaparece em crises. Muitos pacientes descrevem a sensação de que a coluna “não aguenta” o peso do corpo.
Essa dor lombar tem origem mecânica. Quando a vértebra escorrega, as estruturas ao redor (discos, articulações, ligamentos, músculos) ficam sobrecarregadas tentando manter a estabilidade. Isso gera inflamação local e dor. É como se os músculos estivessem fazendo hora extra o tempo todo, sem nunca conseguir descansar.
A irradiação para as pernas é o segundo sintoma mais relatado. Essa dor segue o trajeto do nervo ciático e pode descer pela nádega, coxa, panturrilha e até o pé. Quando a vértebra escorregada comprime a raiz nervosa, o sinal de dor viaja ao longo de todo o trajeto do nervo.
A dor ciática causada pela espondilolistese tem características próprias. Geralmente piora ao ficar em pé por muito tempo, ao caminhar distâncias maiores e ao fazer extensão da coluna (jogar o tronco para trás). Ela tende a aliviar quando o paciente senta ou deita com as pernas flexionadas.
Existe um fenômeno chamado claudicação neurogênica que merece atenção. O paciente consegue caminhar por uma certa distância, mas depois de alguns minutos a dor nas pernas se intensifica e ele precisa parar e se curvar para frente para aliviar. Após um breve descanso, consegue caminhar novamente, mas a dor retorna. Esse padrão é típico de compressão do canal vertebral.
A localização da dor irradiada depende do nível do escorregamento. Uma espondilolistese L4-L5 tende a comprimir a raiz L5, causando dor na face lateral da coxa e no dorso do pé. Uma espondilolistese L5-S1 pode comprimir a raiz S1, causando dor na panturrilha e na planta do pé.
É fundamental diferenciar dor referida de dor radicular. A dor referida é uma dor difusa que não segue um trajeto nervoso específico. A dor radicular é precisa, segue o caminho do nervo e geralmente vem acompanhada de formigamento ou dormência. Essa diferenciação ajuda a determinar se há compressão neural significativa.
No tratamento, abordo a dor lombar e a dor irradiada de formas complementares. Para a dor lombar, foco na estabilização e na descompressão da região afetada. Para a dor irradiada, trabalho com mobilização neural e técnicas que aliviam a compressão sobre a raiz nervosa.
Formigamento, Dormência e Fraqueza Muscular
O formigamento e a dormência são sinais de comprometimento nervoso. Quando a vértebra escorregada comprime uma raiz neural, a condução dos impulsos elétricos por aquele nervo fica prejudicada. O resultado são aquelas sensações de “alfinetadas”, “queimação” ou “perna adormecida” que muitos pacientes relatam.
A distribuição do formigamento segue o território do nervo afetado. Se a raiz L5 está comprimida, o formigamento pode aparecer na face lateral da perna e no dorso do pé. Se a raiz S1 está comprimida, a região afetada costuma ser a parte posterior da panturrilha e a planta do pé.
A fraqueza muscular é um sinal mais avançado de compressão nervosa. Quando o nervo não consegue transmitir adequadamente os comandos do cérebro para os músculos, a força desses músculos diminui. O paciente pode perceber dificuldade para levantar o pé (pé caído), para ficar na ponta dos pés ou para subir escadas.
Essa fraqueza não deve ser confundida com a sensação de “pernas pesadas” que muitos pacientes com dor lombar apresentam. A verdadeira fraqueza muscular por comprometimento nervoso é testada no exame físico e pode ser medida objetivamente pelo fisioterapeuta.
A perda de reflexos também pode ocorrer. No exame físico, testamos o reflexo patelar (joelho) e o reflexo aquileu (tornozelo). A diminuição ou ausência de um desses reflexos indica compressão da raiz nervosa correspondente e ajuda a localizar o nível do problema.
Em casos mais severos, podem ocorrer alterações no controle da bexiga e do intestino. Isso é considerado uma emergência médica, chamada de síndrome da cauda equina. Se você perceber dificuldade para urinar, incontinência ou perda de sensibilidade na região perineal, procure atendimento médico imediato.
Na reabilitação, quando há fraqueza muscular, o programa de exercícios precisa incluir fortalecimento específico dos músculos afetados, além da estabilização geral. O objetivo é recuperar a condução nervosa e evitar que a perda de força se torne permanente.
A evolução desses sintomas neurológicos é um dos parâmetros mais importantes que acompanho. Se o formigamento está melhorando, é sinal de que a compressão está diminuindo. Se está piorando, pode ser necessário reavaliar a estratégia de tratamento ou encaminhar para avaliação médica complementar.
Quando os Sintomas Indicam Urgência
A maioria dos casos de vértebra escorregada não representa uma emergência médica. Porém, existem sinais de alerta que exigem atenção imediata e que todo paciente precisa conhecer.
A síndrome da cauda equina é a complicação mais temida. Ela ocorre quando o escorregamento comprime severamente o feixe de nervos na região final da medula espinhal (cauda equina). Os sinais incluem perda de controle da bexiga ou intestino, dormência na região entre as pernas (chamada de anestesia em sela) e fraqueza progressiva nas duas pernas. Se qualquer um desses sinais aparecer, vá ao hospital sem hesitar.
A fraqueza muscular progressiva e rápida também é um sinal de alerta. Se você percebeu que sua perna está ficando mais fraca a cada dia, sem melhora com o repouso, isso pode indicar uma compressão nervosa significativa que precisa de intervenção mais agressiva.
Dor que não melhora com nenhuma posição ou medicação e que piora progressivamente merece investigação. Embora a dor da espondilolistese costume ter alívio com o repouso e certas posições, uma dor que é constante e crescente pode indicar complicações como compressão severa ou instabilidade progressiva.
Febre associada a dor nas costas é outro sinal que não pode ser ignorado. Embora raro, pode indicar uma infecção que está contribuindo para a instabilidade vertebral (espondilolistese patológica).
Perda de peso inexplicada combinada com dor nas costas também merece atenção. Tumores na coluna, embora raros, podem causar destruição óssea e escorregamento vertebral. Esses casos requerem investigação aprofundada com exames de imagem específicos.
No consultório, ensino meus pacientes a diferenciarem os sintomas “normais” da espondilolistese dos sinais de alerta. A dor que melhora ao sentar, que tem padrão intermitente e que responde aos exercícios é parte esperada do quadro. Já os sinais descritos acima fogem do padrão e precisam de avaliação médica urgente.
A regra de ouro é: na dúvida, consulte. É melhor ir ao médico e descobrir que está tudo sob controle do que ignorar um sinal importante e ter consequências graves. Seu corpo fala com você o tempo todo. Aprenda a ouvir os sinais corretos.
Diagnóstico da Vértebra Escorregada
O diagnóstico preciso é o alicerce de qualquer tratamento eficaz. Sem saber exatamente o tipo, o grau e as estruturas envolvidas, qualquer intervenção será genérica e potencialmente ineficaz. O diagnóstico da espondilolistese combina avaliação clínica, exames de imagem e avaliação funcional.
Na minha prática, o diagnóstico começa na anamnese. Ouvir o paciente contar sua história é fundamental. Quando começou a dor. O que piora. O que melhora. Que atividades foram prejudicadas. Se há histórico familiar. Se houve trauma. Cada detalhe conta para montar o quebra-cabeça.
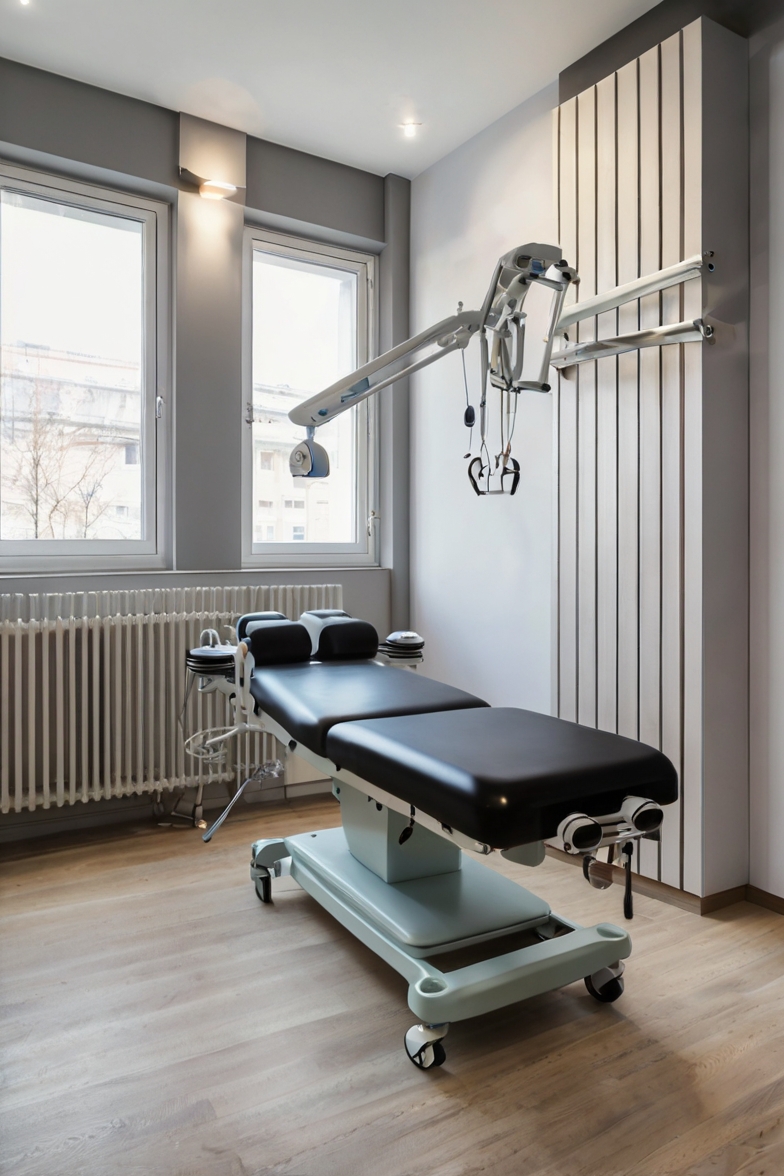
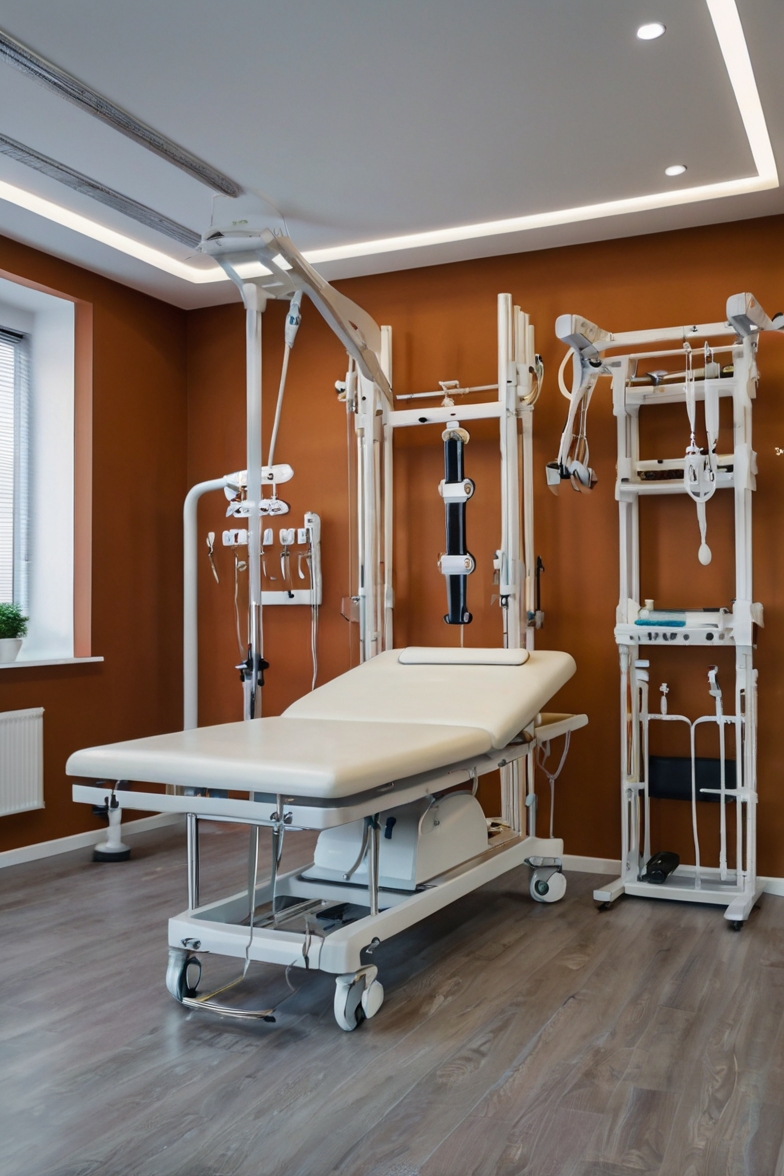
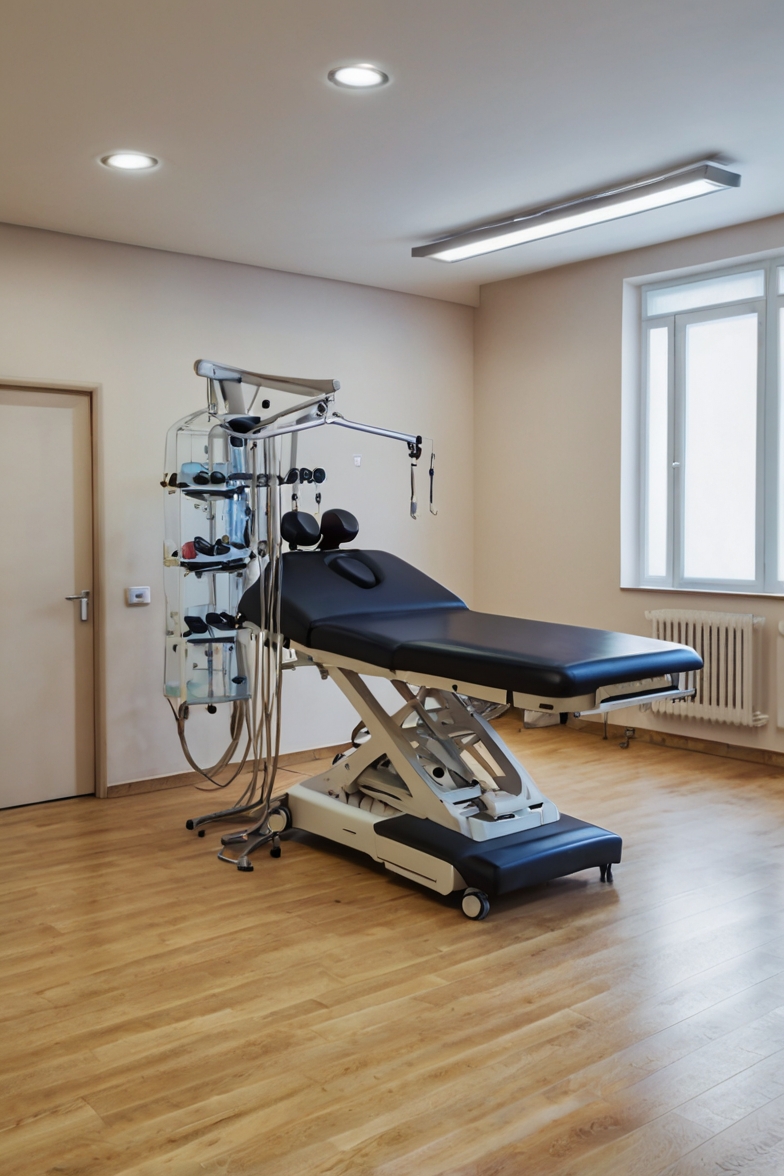
O exame físico complementa a anamnese. Testes específicos ajudam a identificar instabilidade segmentar, compressão nervosa e padrões de compensação muscular. Esses testes são realizados no consultório e não causam dor significativa quando feitos corretamente.
Os exames de imagem confirmam o diagnóstico e determinam o grau de escorregamento. Mas é importante lembrar que o exame de imagem sozinho não conta a história completa. Muitas pessoas têm achados no raio X ou na ressonância que não correspondem aos seus sintomas.
O que diferencia um bom diagnóstico de um diagnóstico medíocre é a correlação entre o que o paciente sente, o que o exame físico mostra e o que os exames de imagem revelam. Quando essas três peças se encaixam, temos uma base sólida para o tratamento.
Pacientes que chegam ao consultório com pilhas de exames, mas sem nunca terem passado por uma avaliação física adequada, são mais comuns do que você imagina. O exame de imagem é uma ferramenta, não a resposta final.
O diagnóstico diferencial também é importante. Precisamos descartar outras condições que podem mimetizar os sintomas da espondilolistese, como hérnia de disco, estenose do canal sem escorregamento, artrose facetária isolada e até problemas no quadril.
Vamos detalhar cada etapa do processo diagnóstico para que você saiba exatamente o que esperar quando buscar avaliação.
Avaliação Clínica e Exame Físico
A avaliação clínica é sempre o primeiro passo. O profissional vai fazer perguntas detalhadas sobre seus sintomas, sua rotina, seu nível de atividade física e seu histórico médico. Esse levantamento é chamado de anamnese e é indispensável para direcionar o restante da avaliação.
Durante a anamnese, presto atenção especial a certas perguntas-chave. A dor piora ao caminhar ou ficar em pé por muito tempo? Melhora quando você senta ou se curva para frente? Há formigamento ou dormência? Já teve episódios anteriores? Essas respostas ajudam a construir o perfil clínico da sua condição.
O exame físico começa pela observação postural. Com o paciente em pé, avalio o alinhamento da coluna, a presença de curvaturas exageradas, assimetrias de quadril e padrões compensatórios. Na espondilolistese, é comum observar uma hiperlordose lombar e uma posição do tronco ligeiramente anteriorizada.
A palpação da coluna lombar pode revelar o chamado “degrau” vertebral. Quando palpo os processos espinhosos das vértebras (aquelas saliências ósseas que você consegue sentir nas costas), um desnível entre duas vértebras sugere o escorregamento. É como sentir um degrau de escada onde deveria haver uma superfície plana.

“Olá! Sou a Dra. Fernanda. Sempre acreditei que a fisioterapia é a arte de devolver sorrisos através do movimento. Minha trajetória na área da saúde começou com um propósito claro: oferecer um atendimento onde o paciente é ouvido e compreendido em sua totalidade, não apenas em sua dor física.
Graduada pela Unicamp e com especialização em Fisioterapia, dedico meus dias a estudar e aplicar técnicas que unam conforto e resultado. Entendo que cada corpo tem seu tempo e cada reabilitação é uma jornada única.
No meu consultório, você encontrará uma profissional apaixonada pelo que faz, pronta para segurar na sua mão e guiar seu caminho rumo a uma vida com mais qualidade e liberdade.”