Você já ficou horas sentado, sentiu aquela tensão chata na lombar e pensou: “preciso me espreguiçar e estalar essa coluna”? Pode apostar que a maioria das pessoas já fez isso alguma vez na vida. Esse hábito é tão comum que muita gente nem questiona se é seguro ou não. Simplesmente faz, sente aquele barulhinho, e pronto — parece que tudo ficou melhor.
Mas será que estalar as costas faz tão bem quanto parece? Como fisioterapeuta, essa é uma das perguntas que mais recebo na clínica. Pacientes chegam com aquele olhar meio envergonhado, confessando que “estalaram a coluna” em casa, às vezes com força demais, e estão com dor. Ou chegam na outra ponta, perguntando se podem continuar fazendo isso tranquilamente. A resposta não é um simples sim ou não, e é exatamente por isso que vale sentar e entender o que está acontecendo dentro da sua coluna quando esse barulho aparece.
Neste artigo, você vai entender a fisiologia por trás do estalo, quando ele é inofensivo, quando representa um risco real, e o que você pode fazer no lugar dessa prática para manter sua coluna saudável de verdade.
O Que Acontece Dentro da Sua Coluna Quando Ela Estala
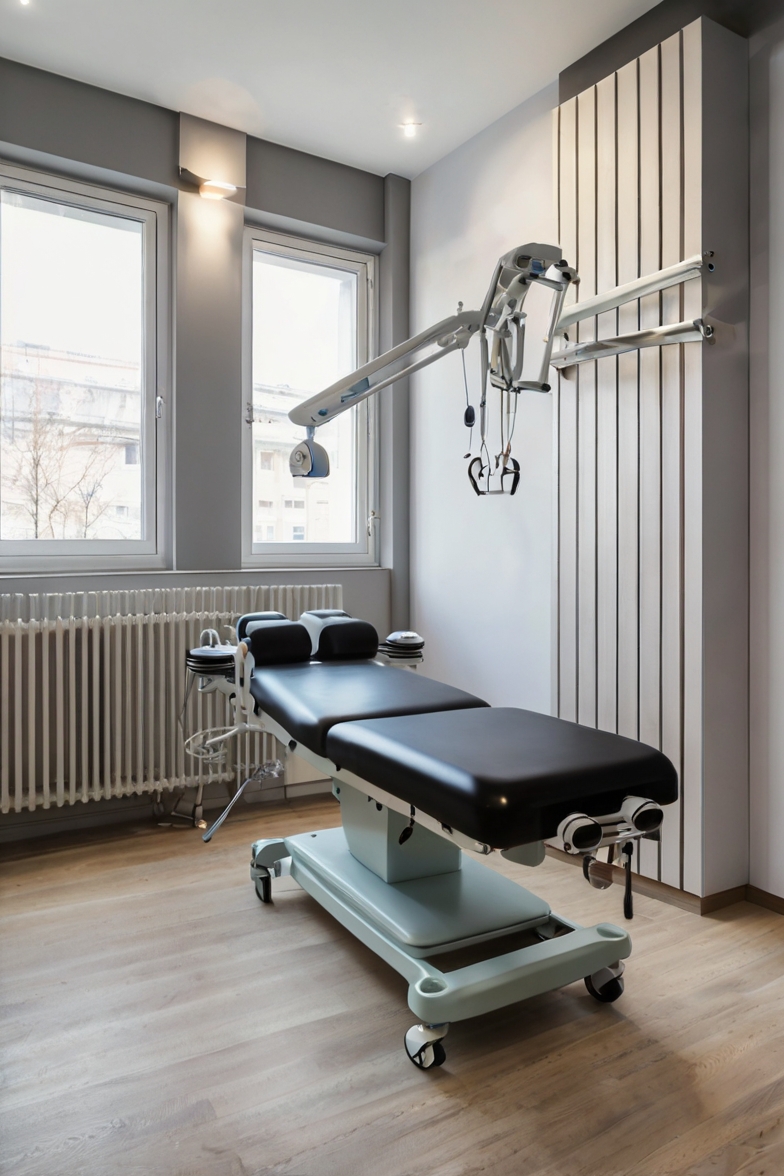
Antes de julgar o estalo como mocinho ou vilão, você precisa entender o que biologicamente acontece ali. A coluna vertebral é uma estrutura complexa, formada por vértebras, discos intervertebrais, ligamentos, músculos e, claro, articulações. Cada articulação é envolvida por uma cápsula articular preenchida com líquido sinovial, um fluido que funciona como lubrificante natural. É dentro desse sistema que o estalo é gerado.
Quando você movimenta a coluna de forma brusca ou faz aquela torção clássica pra “destravar” as costas, as estruturas articulares sofrem uma alteração de pressão. Essa mudança de pressão acontece em milissegundos e gera o som que tanto conhecido. O que muita gente não sabe é que existem diferentes mecanismos capazes de produzir esse barulho, e cada um tem uma implicação diferente para a saúde da sua coluna.
Entender esses mecanismos é o primeiro passo pra você parar de tratar o estalo como algo trivial ou como algo catastrófico. A realidade está no meio do caminho, como quase sempre acontece em fisioterapia.
A Teoria da Cavitação Articular
A explicação mais aceita pela comunidade científica para o estalo nas articulações é chamada de cavitação articular. Ela descreve um processo físico-químico que ocorre dentro da cápsula articular quando há uma mudança súbita de pressão. Quando você força a articulação facetária da coluna com uma torção rápida, a pressão intra-articular cai de forma abrupta.
Com essa queda de pressão, os gases dissolvidos no líquido sinovial — principalmente dióxido de carbono, oxigênio e nitrogênio — formam bolhas rapidamente. Esse processo se chama nucleação. Quando essas bolhas colapsam ou explodem, elas produzem o som característico que você ouve. É literalmente o barulho do gás se liberando dentro de uma cápsula articular pequena.
Durante anos, pesquisadores debateram se o som era causado pela formação das bolhas ou pelo colapso delas. Em 2015, um estudo de imagem em tempo real usando ressonância magnética mostrou que o barulho acontece no momento exato em que a bolha se forma, e não quando ela colapsa. Isso mudou a forma como a ciência enxerga o processo.
Depois do estalo, leva um tempo — geralmente de 15 a 30 minutos — para que o gás seja reabsorvido pelo líquido sinovial. É por isso que você não consegue estalar a mesma articulação imediatamente depois. A articulação precisa de um período de recuperação para restabelecer as condições necessárias para uma nova cavitação. Esse período de refracionamento, como chamamos tecnicamente, é um sinal claro de que o corpo tem seus próprios mecanismos de proteção.
O problema começa quando as pessoas ignoram esse sinal de “espera” e forçam o estalo repetidamente, usando mais pressão para tentar provocar o barulho antes do tempo. Esse comportamento gera estresse mecânico excessivo sobre a cápsula articular, os ligamentos e as próprias cartilagens. O corpo tem mecanismos de proteção, mas eles têm limites.
É importante também diferenciar a cavitação articular de outros sons que a coluna pode produzir. Nem todo barulho na região das costas é o mesmo fenômeno. Tendinosos, ligamentares e outros ruídos podem aparecer e ter causas completamente diferentes. Um profissional experiente consegue diferenciar um estalo de cavitação inofensivo de um ruído que indica patologia.
A cavitação articular em si, quando acontece de forma espontânea, sem força e sem frequência excessiva, não é considerada prejudicial. O problema está na insistência, na força utilizada e na ausência de avaliação profissional que determine se aquela articulação específica suporta a manipulação.
Portanto, quando sua coluna estala ao se levantar de manhã ou ao se alongar levemente após horas sentado, muito provavelmente é cavitação articular acontecendo de forma natural e sem risco. Diferente de quando você senta, chama alguém para “pular nas suas costas” ou faz torções forçadas repetidamente.
O Papel do Líquido Sinovial
O líquido sinovial é um dos heróis anônimos do sistema musculoesquelético. Produzido pela membrana sinovial que reveste a cápsula articular, ele tem múltiplas funções: lubrifica as superfícies articulares, nutre as cartilagens que não possuem vasos sanguíneos próprios, e distribui cargas mecânicas pela articulação. Sem ele, suas articulações simplesmente travavam e desgastariam em velocidade acelerada.
Quando você fica muito tempo parado em uma mesma posição — sentado o dia todo no escritório, por exemplo —, a distribuição do líquido sinovial nas articulações da coluna fica comprometida. As articulações facetárias ficam “ressecadas” em termos de lubrificação, a cápsula articular fica mais rígida, e os receptores de pressão ao redor da articulação começam a sinalizar desconforto. É esse conjunto de sensações que você interpreta como “preciso estalar as costas”.
Quando a articulação é mobilizada — seja por um movimento natural, por um alongamento ou por uma manipulação —, o líquido sinovial é redistribuído, as pressões são equalizadas, e os receptores param de sinalizar o desconforto. Essa é uma das razões pelas quais você se sente melhor após o movimento, mesmo que nenhum estalo tenha acontecido.
O estalo em si não é o responsável pela melhora na maioria dos casos. É o movimento da articulação que redistribui o líquido sinovial e restaura a função normal. Entender isso é fundamental, porque significa que você pode obter o mesmo benefício com um alongamento seguro e controlado, sem precisar forçar o estalo.
Quando o estalo é forçado repetidamente, a membrana sinovial pode desenvolver uma resposta inflamatória de baixo grau. Com inflamação crônica, a qualidade e quantidade do líquido sinovial se alteram. A articulação que antes tinha uma lubrificação excelente começa a funcionar de forma menos eficiente, o que paradoxalmente aumenta a sensação de rigidez e a “necessidade” de estalos frequentes.
Além disso, a membrana sinovial inflamada pode espessar as paredes da cápsula articular ao longo do tempo. Esse espessamento reduz a amplitude de movimento da articulação e cria um ciclo vicioso: quanto mais rígida a articulação fica, mais você sente necessidade de forçar o estalo para aliviar a tensão, e mais dano você acumula na membrana sinovial.
A qualidade do líquido sinovial também é influenciada pela hidratação do corpo como um todo, pela alimentação e pela prática regular de atividade física. Pessoas sedentárias tendem a ter articulações com pior qualidade de lubrificação, o que explica por que a sensação de rigidez e a vontade de estalar a coluna são mais frequentes em quem fica muito tempo parado.
Manter as articulações da coluna em movimento regular — e não apenas no momento em que a dor ou a rigidez aparecem — é uma das estratégias mais eficazes para preservar a saúde do líquido sinovial e, consequentemente, da cartilagem articular. Um programa de exercícios bem orientado faz exatamente isso de forma segura e progressiva.
Por Que Nem Todo Estalo É Igual
Um erro muito comum é tratar todos os estalos da coluna como se fossem o mesmo fenômeno. Existe uma diferença significativa entre o estalo que acontece durante um alongamento suave e o estalo provocado por uma torção forçada. Existe também diferença entre o estalo que ocorre espontaneamente ao se levantar e aquele que aparece acompanhado de dor ou formigamento.
O estalo espontâneo — aquele que ocorre sem nenhuma força intencional, apenas com o movimento normal do corpo — raramente é motivo de preocupação. Ele indica que a articulação está em movimento e que o processo de cavitação está ocorrendo de forma natural dentro dos limites normais da articulação.
O estalo forçado é diferente. Quando você deliberadamente posiciona seu corpo para criar a maior pressão possível sobre uma articulação e a força além do seu arco natural de movimento, você está submetendo as estruturas periarticulares — ligamentos, tendões, cápsulas — a um estresse que elas não estavam preparadas para receber.
Existe ainda o estalo patológico, que não está relacionado à cavitação. Sons como cliques, estalos repetitivos no mesmo ponto, rangidos ou crepitações podem indicar problemas reais como desgaste de cartilagem, presença de corpos livres intra-articulares, instabilidades ligamentares ou até mesmo comprometimento discal. Esse tipo de barulho precisa de investigação, não de “mais tentativas de estalar”.
A localização do estalo também importa muito. Um estalo na região lombar tem implicações diferentes de um estalo na região cervical. A coluna cervical, por exemplo, tem uma relação anatômica muito próxima com artérias vertebrais importantes, e manipulações bruscas nessa região, especialmente em pessoas com fatores de risco vasculares, podem ter consequências sérias.
O contexto em que o estalo ocorre também é informativo. Se você estala a coluna e sente alívio imediato sem nenhum outro sintoma, a situação é diferente de quando o estalo é seguido por dor localizada, irradiação para o membro, tontura ou qualquer outro sinal neurológico. Este segundo cenário exige avaliação urgente.
Pacientes que chegam ao consultório relatando que “a coluna estala o tempo todo, em qualquer movimento” estão descrevendo algo que merece atenção. Uma coluna hipermóvel, que estala com frequência sem nenhum esforço, pode indicar instabilidade ligamentar ou frouxidão articular. Nesse caso, o problema não é o estalo em si, mas a condição subjacente que ele revela.
Por isso, quando um paciente me pergunta se o estalo é normal, minha primeira resposta sempre é: “Me fala mais sobre como, quando e onde ele acontece.” Cada estalo conta uma história diferente, e só com esse contexto é possível determinar se estamos diante de um fenômeno fisiológico banal ou de um sinal de alerta que precisa de investigação.
Estalar as Costas Faz Mal de Verdade?
Essa é a pergunta que todo mundo quer responder com um sim ou não definitivo. Mas a realidade clínica é bem mais nuançada do que isso. A resposta depende de como você estala, com que frequência, com quanta força, em qual região e qual é o estado de saúde da sua coluna no momento. Vamos detalhar cada um desses fatores.
De forma geral, o estalo espontâneo e sem força não causa dano documentado a articulações saudáveis. A ciência não encontrou, até o momento, evidências robustas de que o hábito de estalar as costas de forma leve e ocasional leve diretamente ao desenvolvimento de artrose ou a lesões graves. Mas — e esse “mas” é enorme — o estalo frequente, forçado e sem avaliação profissional é uma história completamente diferente.
O problema principal não é o som em si. O problema está no que você faz para produzir esse som.
Quando o Estalo Não Representa Perigo
Existe um conjunto de situações em que o estalo da coluna é completamente inofensivo. Reconhecer essas situações ajuda você a parar de se preocupar desnecessariamente quando o barulho aparece de forma natural no dia a dia.
O primeiro cenário seguro é o estalo que acontece durante um alongamento suave e controlado. Quando você acorda, espreguiça os braços acima da cabeça, mobiliza suavemente a coluna e escuta um ou dois estalos discretos, isso é fisiológico. A articulação estava em uma posição de relativa imobilidade durante o sono, e o movimento natural redistribui a pressão intra-articular, podendo gerar a cavitação sem nenhum risco.
O segundo cenário é o estalo que ocorre durante a prática de atividade física regular. Quem faz yoga, pilates ou exercícios de mobilidade frequentemente relata estalos durante certos movimentos. Quando esses estalos ocorrem sem dor, sem limitação de movimento e sem sintomas associados, eles fazem parte do processo normal de mobilização articular e não requerem nenhuma intervenção.
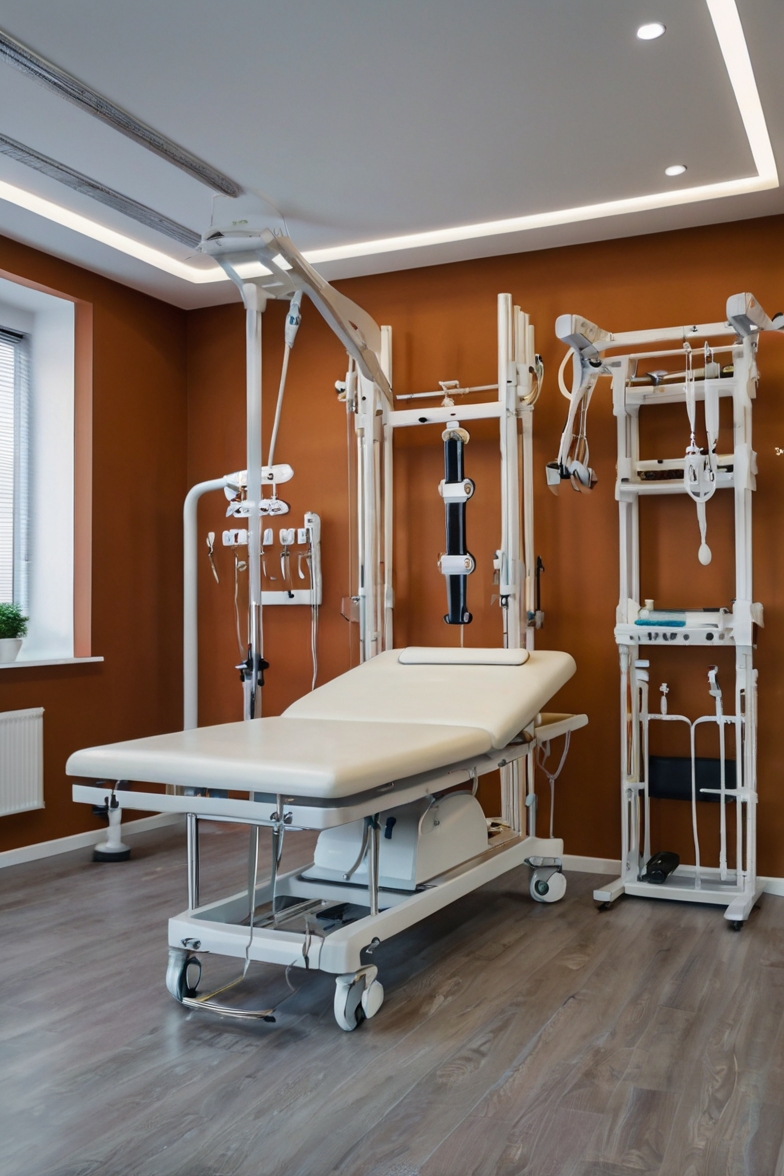
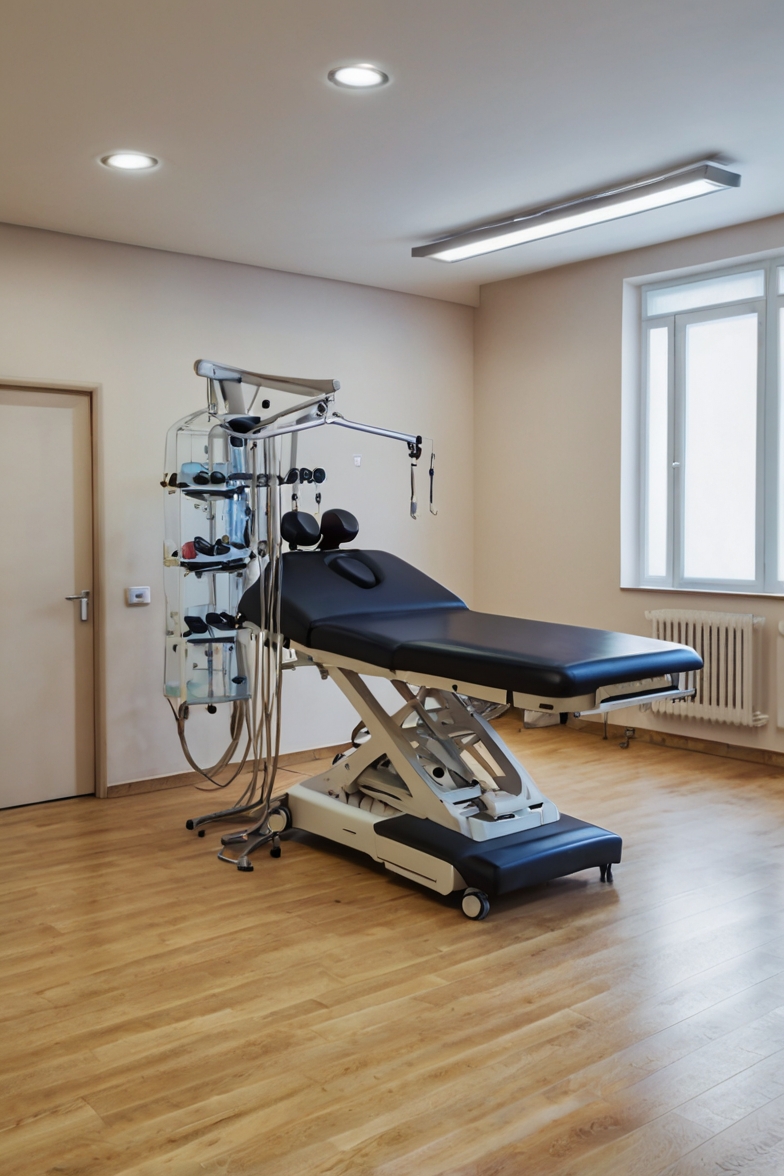
Outro contexto seguro é quando o estalo é produzido por um fisioterapeuta ou quiropraxista devidamente treinado durante uma sessão de manipulação vertebral. Nesses casos, o profissional avaliou previamente a coluna do paciente, identificou as articulações com restrição de mobilidade, descartou contraindicações e aplicou a técnica com a direção, a velocidade e a amplitude corretas. Isso é completamente diferente de forçar a própria coluna em casa sem nenhum critério.
Pessoas jovens, sem histórico de lesão, sem doenças articulares diagnosticadas e sem fatores de risco vasculares têm uma tolerância naturalmente maior ao estalo ocasional. As estruturas articulares dessas pessoas geralmente têm boa reserva funcional e conseguem absorver a demanda mecânica do estalo sem acumular dano perceptível.
A frequência também conta muito nesse cálculo. Um estalo que acontece uma ou duas vezes por semana, de forma espontânea, em uma articulação saudável, está muito longe do limiar que poderia causar problemas estruturais. É a diferença entre dar um sprint ocasional e correr maratonas diariamente sem treinamento adequado.
O comportamento pós-estalo também é revelador. Se após o estalo você retoma suas atividades normalmente, sem dor residual, sem rigidez crescente e sem nenhum sintoma neurológico, é um sinal de que a articulação respondeu bem. Se, ao contrário, o estalo é seguido de dor local ou irradiada, esse é um dado clínico importante que precisa ser investigado.
Para resumir: o estalo ocasional, espontâneo, suave e sem sintomas associados, em uma coluna saudável, não tem evidências científicas que o coloquem como um comportamento prejudicial. A preocupação clínica real está na outra ponta do espectro — no estalo forçado, frequente e compulsivo.
Quando o Hábito Vira um Problema Sério
A linha entre o estalo inofensivo e o prejudicial é cruzada quando o comportamento deixa de ser espontâneo e passa a ser deliberado e compulsivo. Quando você sente que precisa estalar a coluna várias vezes ao dia para funcionar, o sinal de alerta já foi acionado.
O estalo repetitivo e forçado gera um ciclo inflamatório nas estruturas periarticulares. A cápsula articular é submetida a micro-traumas repetidos, a membrana sinovial responde com processo inflamatório, e essa inflamação de baixo grau, ao longo do tempo, começa a alterar a qualidade das estruturas de suporte da articulação.
Os ligamentos são especialmente vulneráveis nesse processo. Diferente dos músculos, que se adaptam ao estresse mecânico aumentando sua força, os ligamentos submetidos a estresses repetidos além do seu limite fisiológico perdem propriedades elásticas e começam a se tornar frouxos. Uma articulação com ligamentos frouxos é uma articulação instável, e articulação instável é articulação que dói mais e adoece mais rápido.
O desgaste articular progressivo é outra consequência do hábito compulsivo. As cartilagens que revestem as articulações facetárias da coluna não possuem vasos sanguíneos próprios e dependem inteiramente do líquido sinovial para receber nutrição. Quando a cápsula articular é submetida a micro-traumas repetidos e desenvolve processo inflamatório crônico, a qualidade do líquido sinovial deteriora, e a nutrição da cartilagem fica comprometida. Com o tempo, a cartilagem começa a perder espessura, e o desgaste articular — a tão temida artrose — se instala.
Outro problema do hábito frequente é que ele mascara a causa real da tensão. Se você sente necessidade constante de estalar a coluna, isso é um sinal de que há algo gerando rigidez e desconforto naquela região. Pode ser postura inadequada, desequilíbrios musculares, sobrecargas mecânicas, alterações discais, entre muitos outros fatores. O estalo alivia temporariamente o sintoma, mas não toca na causa. E enquanto você alivia o sintoma sem tratar a causa, a condição subjacente progride silenciosamente.
A dependência psicológica também é um fator real. Pacientes que desenvolveram o hábito de estalar a coluna várias vezes ao dia frequentemente relatam ansiedade quando não conseguem produzir o barulho. Essa componente psicológica reforça o comportamento e torna ainda mais difícil abandoná-lo, criando um ciclo de procura pelo estalo que é prejudicial tanto pela frequência quanto pela força progressivamente maior utilizada para conseguir o barulho.
Crianças e adolescentes que desenvolvem o hábito de estalar a coluna em idade precoce representam um grupo de atenção especial. As articulações em desenvolvimento têm características biomecânicas diferentes das articulações adultas, e o estress mecânico repetido pode interferir no processo de maturação óssea e articular. Pais que percebem esse hábito em filhos jovens devem buscar avaliação fisioterapêutica para identificar e corrigir as causas da tensão antes que o hábito se consolide.
Pessoas que trabalham em posições estáticas prolongadas — escritório, produção industrial, direção — têm uma predisposição maior a desenvolver o hábito de estalar a coluna como estratégia de alívio rápido. Nesses casos, a solução não é proibir o estalo, mas trabalhar as causas: ajustar a ergonomia do posto de trabalho, criar pausas de mobilização ativas e desenvolver um programa de exercícios específico para a condição postural de cada um.
O Mito da Artrite e o Que a Ciência Realmente Diz
Por décadas, pais assustavam filhos com a advertência: “Para de estalar os dedos, vai ficar com artrite!” Essa crença popular ficou tão enraizada que muita gente ainda a repete hoje. Mas o que a ciência diz sobre isso?
Um estudo clássico, frequentemente citado nessa discussão, foi conduzido pelo médico Donald Unger durante décadas. Ele estalou os dedos de uma mão todos os dias durante mais de 60 anos e manteve a outra mão intocada. Ao final, comparou as duas mãos e não encontrou diferença no desenvolvimento de artrite. Esse relato virou referência popular, mas a ciência exige estudos mais rigorosos.
Estudos populacionais que investigaram a relação entre o hábito de estalar articulações e o desenvolvimento de artrose não encontraram associação significativa quando o hábito é moderado e sem força excessiva. A artrose tem causas multifatoriais — genética, sobrepeso, sobrecarga mecânica crônica, histórico de lesões — e o estalo leve não aparece como fator de risco independente robusto na literatura científica.
No entanto, os mesmos estudos mostram que pessoas que estalavam articulações com muita frequência e força tinham maior incidência de edema articular e redução de força na preensão manual. Isso sugere que não é o estalo em si que causa artrose, mas a força e a frequência com que ele é feito que podem causar dano.
Portanto, dizer que “estalar causa artrite” é simplificação excessiva e não tem respaldo científico robusto. Mas dizer que “estalar nunca causa nenhum problema” também é impreciso. O que a ciência demonstra é que o estalo ocasional e suave em articulações saudáveis não está associado a artrose, mas que o estalo excessivo e forçado está associado a alterações articulares que podem predispor a problemas futuros.
A inflamação articular de baixo grau gerada pelo estalo repetitivo não necessariamente evolui para artrose, mas pode evoluir para outras condições igualmente incapacitantes, como sinovites crônicas e instabilidades ligamentares. A ausência de artrose não significa ausência de dano.
Outro ponto importante é a diferença entre articulações dos dedos e articulações da coluna. Os estudos mencionados acima foram conduzidos principalmente com articulações das mãos. A coluna vertebral é uma estrutura muito mais complexa, com discos intervertebrais, raízes nervosas, vasos sanguíneos e múltiplos segmentos interdependentes. Extrapolar diretamente os resultados de estudos sobre articulações dos dedos para a coluna é metodologicamente inadequado.
Na prática clínica, vejo com muito mais frequência pacientes com problemas derivados do estalo forçado da coluna do que dos dedos. A complexidade anatômica da coluna e a proximidade de estruturas nobres — medula espinhal, raízes nervosas, artérias vertebrais — torna o risco proporcionalmente maior quando o estalo é feito de forma inadequada.
Os Riscos Reais de Estalar a Coluna com Frequência
Chegou a hora de ser direta com você: existem riscos documentados associados ao estalo frequente e forçado da coluna vertebral. Não são riscos hipotéticos ou alarmistas. São consequências biomecânicas e fisiológicas que qualquer fisioterapeuta com experiência clínica já observou em pacientes.
Esses riscos variam em gravidade conforme a frequência, a força utilizada, a técnica empregada e o estado de saúde prévio da coluna. Conhecê-los não é para criar pânico, mas para que você tome decisões mais conscientes sobre o seu corpo.
Instabilidade Articular e Desgaste Progressivo
A estabilidade da coluna vertebral depende de um equilíbrio delicado entre três sistemas: as estruturas ósseas e articulares passivas, o sistema ativo dos músculos e tendões, e o sistema de controle neural. Quando um desses sistemas é comprometido, os outros precisam compensar, e essa compensação tem um custo.
O estalo forçado e repetitivo ataca diretamente o sistema passivo de estabilização. Os ligamentos que envolvem as articulações facetárias, especialmente o ligamento amarelo e os ligamentos interespinhosos, são submetidos a estresses repetidos além do seu ponto de operação ideal. Com o tempo, esses ligamentos desenvolvem um processo chamado creep ligamentar — uma deformação plástica progressiva que não se recupera completamente entre as sessões de estresse.
Um ligamento que sofreu creep não consegue mais oferecer a mesma contenção articular de antes. A articulação passa a ter amplitude de movimento além do fisiológico — o que parece positivo, mas na prática representa ausência de controle. Uma articulação hipermóvel é uma articulação vulnerável a lesões durante movimentos rotineiros, porque falta o “freio” que o ligamento saudável oferecia.
Com a instabilidade instalada, os músculos paravertebrais são recrutados para compensar o déficit de contenção passiva. Esses músculos passam a trabalhar em estado de contração aumentada de forma crônica, o que gera um ciclo de fadiga muscular, pontos-gatilho, dor referida e rigidez que alimenta a sensação constante de necessidade de estalos.
O desgaste progressivo das cartilagens articulares facetárias é outra consequência importante. Com a instabilidade, as forças compressivas deixam de ser distribuídas uniformemente pela superfície articular e se concentram em pontos específicos. Essa carga concentrada acelera o desgaste da cartilagem nesses pontos, gerando irregularidades na superfície articular que aumentam o atrito e a inflamação.
O processo inflamatório crônico nas articulações facetárias é clinicamente conhecido como síndrome facetária, e é uma das causas mais comuns de lombalgia crônica em adultos. Pacientes com síndrome facetária relatam dor lombar que piora com a extensão da coluna e com rotações, que melhora em posição fetal e que frequentemente irradia para as nádegas e coxas sem seguir um trajeto neurológico definido.
A progressão do desgaste articular, quando não tratada, pode levar à formação de osteófitos — projeções ósseas que se formam nas bordas das articulações como resposta ao desgaste. Esses osteófitos podem reduzir o espaço dos forames intervertebrais, pelos quais as raízes nervosas saem da coluna, causando compressão nervosa com dor irradiada, formigamento e fraqueza nos membros.
Prevenir a instabilidade articular é muito mais fácil e eficaz do que tratá-la depois que está instalada. Um programa de fortalecimento muscular específico para a musculatura estabilizadora da coluna — o transverso abdominal, o multífido e os rotadores curtos — é a principal ferramenta de prevenção disponível, e faz uma diferença enorme na proteção articular a longo prazo.
Microlesões nos Discos Intervertebrais
Os discos intervertebrais são estruturas extraordinárias. Compostos por um anel fibroso externo denso e um núcleo pulposo gelatinoso interno, eles funcionam como amortecedores entre as vértebras, distribuindo as forças compressivas e permitindo os movimentos da coluna. Um disco saudável suporta cargas impressionantes sem sofrer dano. Mas um disco submetido a estresses repetidos fora do padrão fisiológico começa a acumular microlesões.
Quando a coluna é forçada em rotação e flexão simultâneas para provocar o estalo — uma combinação muito comum nas tentativas de “destravar” a lombar —, o anel fibroso do disco é submetido a forças de cisalhamento. Essas forças são particularmente agressivas para as fibras colágenas do anel, que estão organizadas em camadas com orientações alternadas para resistir às cargas compressivas, mas que têm menor resistência às forças de cisalhamento rotacional.
Cada episódio de força excessiva produz microlesões nas fibras do anel fibroso. Individualmente, cada microlesão é mínima e o corpo tem capacidade de repará-la. O problema é que quando as microlesões se acumulam mais rápido do que a capacidade de reparo do tecido, começa a se desenvolver fissuras radiais no anel fibroso — os precursores documentados da hérnia de disco.
A hérnia de disco não surge do nada em um único episódio traumático na maioria dos casos. Ela é o resultado de um processo de degeneração acumulada ao longo do tempo, onde microtraumas sucessivos enfraquecem progressivamente o anel fibroso até que ele não consiga mais conter o núcleo pulposo. O estalo forçado repetitivo pode ser um dos contribuintes para esse processo.
É importante contextualizar isso sem alarmismo: uma única tentativa de estalar as costas não vai causar uma hérnia de disco em um disco saudável. Mas anos de estalo forçado diário, especialmente em uma pessoa com outros fatores de risco — sobrepeso, postura inadequada, trabalho em flexão prolongada —, podem contribuir significativamente para a degeneração discal precoce.
Discos que já apresentam algum grau de degeneração inicial são especialmente vulneráveis. Nessa fase, o núcleo pulposo começa a perder conteúdo hídrico e a capacidade de distribuir cargas uniformemente. Um disco em degeneração inicial submetido ao estalo forçado tem risco real de evolução acelerada do processo degenerativo, com possível agravamento da hérnia já existente ou desenvolvimento de nova hérnia.
A biomecânica do estalo na coluna cervical merece menção especial neste contexto. O estalo do pescoço — aquela torção rápida de cabeça para os lados ou para trás para produzir o barulho — submete os discos cervicais a combinações de forças que os colocam em risco. Os discos cervicais são menores, mais sujeitos às demandas de mobilidade cervical constante, e têm menos musculatura de proteção ao redor do que os discos lombares. Uma lesão discal cervical pode ter consequências neurológicas muito mais graves.
O monitoramento da saúde dos discos intervertebrais é parte fundamental de qualquer avaliação fisioterapêutica de coluna. Exames de imagem como a ressonância magnética permitem avaliar o estado de hidratação e a integridade do anel fibroso dos discos, fornecendo informações essenciais para determinar se a coluna pode ou não tolerar determinadas manipulações.
Compressão Nervosa e Danos Musculoesqueléticos
A coluna vertebral é o canal por onde passa a medula espinhal e de onde emergem todas as raízes nervosas que inervam o tronco e os membros. Qualquer manipulação que altere as relações espaciais entre as vértebras pode afetar essas estruturas neurais, com consequências que vão de formigamento leve a déficits motores graves.
A compressão de raízes nervosas é um dos riscos mais sérios associados ao estalo forçado, especialmente quando feito por pessoas sem formação. As raízes nervosas emergem da coluna pelos forames intervertebrais — pequenos orifícios entre as vértebras adjacentes. Qualquer edema, desalinhamento articular ou material discal que ocupe esse espaço pode comprimir a raiz nervosa, causando o quadro clínico que conhecemos como radiculopatia.
A radiculopatia cervical se manifesta com dor que parte do pescoço e irradia para o braço, podendo ser acompanhada de formigamento, dormência e fraqueza nos membros superiores. A radiculopatia lombar — mais popularmente conhecida como ciática quando envolve o nervo isquiático — causa dor que parte da lombar e percorre a perna, frequentemente com sensações de choque, queimação ou formigamento.
Além das raízes nervosas, a região cervical tem uma particularidade anatômica que a torna especialmente vulnerável: a presença das artérias vertebrais, que correm pelos processos transversos das vértebras cervicais antes de entrar no crânio para irrigar o cerebelo e parte do tronco cerebral. Movimentos bruscos de rotação e extensão cervical podem comprimir ou dissecar essas artérias em pessoas com fatores de risco.
A dissecção da artéria vertebral é uma complicação rara, mas documentada na literatura médica em casos de manipulação cervical inadequada. Ela pode causar acidente vascular cerebral na circulação posterior, com sintomas como tontura intensa, desequilíbrio, diplopia, disfagia e déficits neurológicos permanentes. A raridade do evento não deve ser usada como argumento para minimizar o risco, especialmente quando há alternativas terapêuticas muito mais seguras disponíveis.
Os danos musculoesqueléticos diretos são mais comuns do que os neurológicos, mas igualmente limitantes. Distensões musculares agudas, entorses dos ligamentos intersegmentares, e lesões das cápsulas articulares são consequências observadas em pacientes que forçaram o estalo com técnica errada ou com força excessiva. Essas lesões causam dor aguda, espasmo muscular reflexo e limitação de movimento que podem persistir por semanas.
O espasmo muscular reflexo que se segue a uma lesão por estalo forçado é um mecanismo de proteção do corpo, mas que por si só é extremamente doloroso e incapacitante. Os músculos paravertebrais entram em estado de contração máxima involuntária para imobilizar o segmento lesionado, criando uma dor que muitos pacientes descrevem como “a pior dor da vida”. Esse quadro é clinicamente chamado de lombalgia aguda intensa ou, popularmente, “travamento de coluna”.
A recuperação de uma lesão por estalo forçado segue um protocolo fisioterapêutico específico, que inclui controle da inflamação aguda, modulação da dor, reestabelecimento progressivo da mobilidade e fortalecimento das estruturas lesionadas. O tempo de recuperação varia de dias a semanas, dependendo da extensão da lesão, e nenhum atalho é recomendado para acelerar esse processo.
Por Que Você Sente Alívio Imediato (e Por Que Isso Engana)
Todo mundo que já estalou a coluna conhece aquela sensação. Aquele momento de “ah, que alívio” imediatamente após o barulho. É quase automático: o estalo acontece, o corpo relaxa, a tensão diminui, e você se sente bem por alguns minutos. Mas de onde vem esse alívio? E por que ele é tão passageiro?
Entender a fisiologia do alívio pós-estalo é fundamental para você perceber que ele não é evidência de que o estalo fez bem à sua coluna. É apenas um mecanismo neurológico sendo ativado, e como todo mecanismo, pode ser ativado de formas muito mais seguras e eficazes.
A Resposta do Sistema Nervoso ao Estalo
O sistema nervoso central monitora continuamente o estado das articulações através de receptores especializados chamados mecanorreceptores. Esses receptores detectam pressão, tensão, posição e movimento, e enviam sinais constantemente para o cérebro informando o estado de cada articulação. Quando uma articulação está sobrecarregada, os mecanorreceptores enviam sinais de alerta que o cérebro interpreta como desconforto ou dor.
Quando o estalo ocorre, há uma mudança brusca nas forças mecânicas dentro da articulação. Essa mudança estimula intensamente os mecanorreceptores de uma forma que satura o canal de sinalização nervosa local. Esse fenômeno de saturação gera o que os neurocientistas chamam de inibição por estimulação — a ativação intensa dos mecanorreceptores temporariamente suprime a transmissão dos sinais de dor que vinham dos nociceptores (receptores de dor) da mesma região.
É o mesmo princípio que acontece quando você bate o cotovelo e instintivamente esfrega a área. A estimulação mecânica da pele (os mecanorreceptores) compite com e temporariamente suprime o sinal de dor (os nociceptores) no corno posterior da medula espinhal. O estalo faz algo similar dentro da articulação, mas de forma mais intensa e abrupta.
Além disso, a manipulação articular — que é o que acontece de forma controlada no consultório de fisioterapia — está associada à liberação de endorfinas e outros mediadores analgésicos no sistema nervoso central. Esses neuromoduladores têm efeito analgésico real, similar ao de medicamentos, e explicam parte do alívio da dor observado após manipulações bem executadas por profissionais.
O problema é que esse mecanismo de alívio neurológico é completamente independente da causa subjacente da dor. Ele não “conserta” nada na articulação. Ele não desfaz um desequilíbrio muscular. Ele não hidrata um disco degenerado. Ele não resolve uma instabilidade ligamentar. Ele simplesmente modula temporariamente a percepção da dor, criando uma janela de conforto que dura minutos a horas.
Quando a causa subjacente da tensão não é tratada, os mecanorreceptores e nociceptores voltam a sinalizar o desconforto assim que o efeito do “estímulo competitivo” do estalo se dissipa. Isso explica por que você sente a necessidade de estalar novamente pouco tempo depois — o alívio foi temporário porque a causa não foi resolvida.
A frequência crescente com que as pessoas sentem necessidade de estalos pode indicar uma sensibilização central progressiva — um fenômeno em que o sistema nervoso central se torna cada vez mais responsivo aos sinais de dor, abaixando o limiar de percepção dolorosa. Nesse cenário, o estalo funciona como “reinicialização” temporária do limiar de dor, mas a sensibilização de fundo continua progredindo.
Entender que o alívio do estalo é neurológico e não estrutural muda completamente a perspectiva sobre essa prática. Você não precisa do estalo para obter alívio — você precisa de estimulação adequada do sistema nervoso somático, o que pode ser feito de formas muito mais seguras, como o alongamento controlado, a mobilização articular progressiva e a termoterapia.
O Efeito Placebo do Barulho
Um aspecto fascinante e pouco discutido do alívio produzido pelo estalo é a componente psicológica. Estudos de neurociência cognitiva demonstraram que o som em si — independentemente de qualquer efeito mecânico — contribui para a sensação de alívio. Isso é o que chamamos de efeito placebo auditivo.
Quando você ouve o barulho do estalo, seu cérebro recebe uma confirmação sonora de que “algo aconteceu”. Esse sinal é associado, por condicionamento, à expectativa de alívio. A simples percepção de que uma ação foi tomada ativa os sistemas de recompensa do cérebro e desencadeia a liberação de dopamina e serotonina, que têm efeitos positivos no humor e na percepção da dor.
Um estudo publicado no Journal of the Canadian Chiropractic Association testou essa hipótese expondo participantes a manipulações vertebrais com e sem produção de estalo audível. Os participantes que ouviam o estalo relatavam maior sensação de alívio, mesmo quando o procedimento mecânico aplicado era idêntico ao dos participantes que não ouviam o barulho. Isso demonstra que parte do efeito terapêutico da manipulação vertebral é mediado pela percepção auditiva do estalo.
Essa informação é clinicamente relevante porque explica por que pacientes desenvolvem um apego específico ao barulho e ficam insatisfeitos com manipulações que não produzem som audível, mesmo que o procedimento técnico tenha sido impecável. O cérebro aprendeu que barulho igual alívio, e essa associação se torna um reforçador poderoso do comportamento.
O condicionamento psicológico ao estalo é um fenômeno que os fisioterapeutas precisam levar a sério no manejo clínico. Simplesmente proibir o paciente de estalar a coluna sem oferecer substitutos terapêuticos que ativem os mesmos sistemas de recompensa é uma abordagem condenada ao fracasso. A estratégia mais eficaz é redirecionar o comportamento para práticas que ofereçam estímulo sensorial similar — como o calor da termoterapia, o toque da terapia manual e o movimento do exercício terapêutico — enquanto produzem benefícios estruturais reais.
A conscientização sobre o efeito placebo do barulho não diminui o sofrimento do paciente que sente a necessidade do estalo. Pelo contrário, ela abre portas para uma abordagem mais integrativa, que trabalha tanto a dimensão estrutural quanto a dimensão neuropsicológica do problema. Fisioterapia eficaz envolve sempre ambas as dimensões.
A Armadilha da Dependência do Alívio Temporário
A combinação de alívio neurológico real e efeito placebo auditivo cria as condições perfeitas para o desenvolvimento de um comportamento compulsivo. Quando algo proporciona alívio imediato, mesmo que temporário, o cérebro tende a repetir esse comportamento. Com o tempo, a repetição se torna hábito, e o hábito se torna compulsão.
Pacientes dependentes do estalo da coluna frequentemente descrevem a experiência em termos que lembram outras dependências: “Quando não consigo estalar, fico ansioso e irritado”; “Fico pensando no estalo a tarde toda”; “A sensação de precisar estalar é quase física, como uma pressão que precisa ser liberada”. Esses relatos não são exagero — eles refletem mecanismos neurobiológicos reais de condicionamento e reforço comportamental.
O ciclo da dependência funciona assim: a causa da tensão (postura, desequilíbrio muscular, estresse) permanece intratada; a tensão aumenta progressivamente; você estala para obter alívio; o alívio é temporário; a tensão volta mais rapidamente do que antes; você estala novamente com mais frequência; as estruturas articulares se deterioram progressivamente; mais tensão, mais desconforto, mais estalos.
Com o tempo, a frequência necessária para obter o mesmo nível de alívio aumenta — o que os especialistas em comportamento chamam de tolerância. Você começa estalando uma vez por dia e termina estalando 10, 15 vezes diariamente. Cada sessão usa mais força e produz menos alívio duradouro. Esse é o padrão clássico de tolerância e escalada.
A dependência do estalo também pode mascarar condições clinicamente importantes que, sem o alívio sintomático proporcionado pelo hábito, se tornariam dolorosas o suficiente para motivar a busca por tratamento adequado. Pacientes com hérnia de disco inicial, síndrome facetária incipiente ou instabilidade articular muitas vezes continuam estalando a coluna por meses enquanto a condição progride, porque o alívio temporário do estalo os mantém funcionais o suficiente para postergar a consulta.
Esse é talvez o maior risco clínico da dependência do estalo: o atraso no diagnóstico e no tratamento de condições que poderiam ser manejadas de forma muito mais eficaz se identificadas precocemente. Quando esses pacientes finalmente chegam ao consultório, frequentemente apresentam quadros mais evoluídos e com pior prognóstico do que teriam se tivessem buscado avaliação mais cedo.
Romper o ciclo da dependência exige uma abordagem multidimensional. Do ponto de vista físico, é necessário identificar e tratar a causa subjacente da tensão para reduzir o estímulo que desencadeia o comportamento. Do ponto de vista comportamental, é necessário substituir o ritual do estalo por comportamentos alternativos que ofereçam alívio similar de forma mais segura. E do ponto de vista educacional, é fundamental que o paciente compreenda os mecanismos envolvidos para fazer escolhas mais conscientes sobre o seu corpo.
Quem Não Deve Estalar as Costas em Hipótese Nenhuma
Se até aqui ficou claro que o estalo forçado tem riscos para pessoas saudáveis, para algumas populações específicas esses riscos se multiplicam. Existem condições de saúde que tornam o estalo da coluna — especialmente o cervical — uma prática de risco real e documentado. Conhecer essas contraindicações é essencial.
Como profissional, uma das primeiras coisas que faço na avaliação de um novo paciente é investigar se há contraindicações para determinadas técnicas. Isso não é burocracia — é segurança clínica. E o mesmo raciocínio deveria guiar você quando pensa em estalar a própria coluna.
Condições Que Contraindicam Essa Prática
Osteoporose severa é uma contraindicação absoluta. Na osteoporose, a densidade mineral óssea está reduzida, tornando os ossos frágeis e vulneráveis a fraturas com forças que seriam completamente inofensivas para um osso normal. Uma manipulação que em uma pessoa saudável produz apenas cavitação articular pode, em um paciente com osteoporose severa, causar uma fratura de processo espinhoso, fratura de arco posterior ou, nas formas mais graves, fratura da própria vértebra.
Pessoas em tratamento oncológico com metástases vertebrais representam outro grupo de altíssimo risco. Metástases ósseas fragilizam as vértebras de forma localizada e frequentemente assintomática nas fases iniciais. Uma manipulação sobre um segmento vertebral com metástase pode causar colapso vertebral ou compressão medular aguda, uma emergência neurocirúrgica de alta mortalidade e morbidade.
Pacientes com doenças inflamatórias articulares sistêmicas, como artrite reumatoide, espondilite anquilosante ou artrite psoriásica, têm contraindicações específicas dependendo da fase da doença e do segmento envolvido. A artrite reumatoide, em particular, pode comprometer a articulação atlantoaxial — a articulação entre a primeira e segunda vértebra cervical —, criando uma instabilidade que torna qualquer manipulação cervical potencialmente fatal.
Doenças vasculares que afetam as artérias vertebrais — como arteriosclerose, dissecção arterial prévia, aneurismas ou malformações arteriovenosas — contraindicam qualquer manipulação cervical. Nesses casos, o risco de acidente vascular cerebral é real e a presença dessas condições deve ser investigada antes de qualquer procedimento na coluna cervical, mesmo quando feito por profissional habilitado.
Infecções da coluna vertebral — como espondilodiscite, abscesso epidural ou osteomielite vertebral — são contraindicações absolutas. A manipulação sobre um segmento infectado pode disseminar a infecção, piorar a destruição tecidual e comprometer a estabilidade do segmento. Infecções vertebrais frequentemente se apresentam com dor que o paciente tenta aliviar com estalos, o que torna a educação sobre contraindicações especialmente importante.
Pacientes em recuperação recente de cirurgia de coluna — incluindo cirurgias de fusão vertebral, descompressão nervosa, colocação de próteses discais ou fixação com parafusos e hastes —, não devem ter sua coluna manipulada de forma alguma até autorização expressa do cirurgião e do fisioterapeuta responsável pela reabilitação. Cada intervenção cirúrgica tem suas especificidades de reabilitação, e estalos fora do protocolo podem comprometer o resultado cirúrgico.
Gravidez é uma contraindicação relativa que merece atenção especial. Durante a gestação, a produção de relaxina aumenta a frouxidão ligamentar de toda a pelve e coluna lombar para preparar o corpo para o parto. Essa hipermobilidade fisiológica torna as articulações mais vulneráveis a lesões por manipulação. Além disso, certas posições necessárias para o estalo da lombar podem comprometer a circulação uteroplacentária, especialmente no terceiro trimestre.
Sinais de Alerta Que Pedem Avaliação Imediata
Existem sinais e sintomas associados ao hábito de estalar a coluna que não devem ser ignorados. Quando esses sinais aparecem, a mensagem é clara: pare imediatamente com qualquer manipulação e procure avaliação profissional.
Dor que persiste ou piora após o estalo é o primeiro sinal de alerta. O padrão esperado, quando o estalo é inofensivo, é que a sensação seja neutra ou de leve alívio imediato. Se após estalar a coluna você sente dor que não existia antes, ou uma dor que já existia piora de intensidade, algo aconteceu que merece investigação. Pode ser um espasmo muscular reflexo, uma microlesão articular ou agravamento de uma condição já existente.
Dor irradiada para os membros — especialmente se associada a formigamento, dormência ou fraqueza — após um episódio de estalo indica possível comprometimento de raiz nervosa. Esse quadro pode decorrer de um desalinhamento articular que está comprimindo a raiz nervosa, de agravamento de hérnia de disco ou de lesão do forame intervertebral. É uma urgência fisioterapêutica que, dependendo da gravidade, pode ser também uma urgência médica.
Tontura, vertigem ou sensação de instabilidade após estalar a coluna cervical são sinais neurológicos que exigem atenção imediata. Esses sintomas podem indicar compressão momentânea das artérias vertebrais ou envolvimento do sistema vestibular, e a investigação deve ser feita antes de qualquer nova manipulação na região cervical.
Edema visível, hematoma ou calor localizado na região após o estalo indicam processo inflamatório ou lesão de tecidos moles. Isso é incompatível com “estalo normal” e requer avaliação para determinar a extensão da lesão e o protocolo de tratamento adequado.
Quando o estalo é acompanhado por um som diferente — mais alto, mais “profundo” ou em uma localização que nunca havia estalado antes — isso também merece atenção. Mudanças no padrão dos estalos habituais podem indicar alterações nas estruturas articulares.
O Perigo dos Vídeos Virais e Manipuladores Sem Formação
Nas redes sociais — especialmente no TikTok e no Instagram — existe uma proliferação alarmante de vídeos mostrando manipulações vertebrais com estalos altos e vigorosos. Esses vídeos recebem milhões de visualizações, os sons são amplificados para parecer mais dramáticos, e a audiência frequentemente vai embora com a impressão de que qualquer um pode fazer isso.
O problema é grave e multidimensional. Primeiro, esses vídeos não mostram a avaliação que precede qualquer manipulação segura. Um profissional treinado realiza anamnese detalhada, examina a amplitude de movimento, avalia a força muscular, testa os reflexos neurológicos, investiga contraindicações e só então aplica a técnica adequada para aquele paciente específico. Nenhum vídeo de 30 segundos mostra isso porque não aconteceu.
Segundo, esses vídeos não mostram as complicações. Não aparecem nos trending topics os casos de pacientes que tiveram fraturas, dissecções de artéria vertebral ou agravamento de hérnias após manipulações feitas por pessoas sem formação ou após tentativas de automedicação baseadas em vídeos. Esses casos chegam silenciosamente aos prontos-socorros e aos consultórios de fisioterapia.
Terceiro, o som amplificado dos vídeos cria uma expectativa irreal sobre o que uma manipulação “precisa” produzir. Isso leva pessoas a usarem força progressivamente maior em suas tentativas de automedicação, buscando o barulho que viram no vídeo. Essa escalada de força é exatamente o padrão que leva às lesões.
O Que Realmente Trata a Dor nas Costas
Chegou a parte mais importante deste artigo: o que você pode fazer de verdade para cuidar da sua coluna. E a resposta não está em nenhum truque viral, nem em forçar estalos. A resposta está em um processo estruturado de avaliação, diagnóstico e tratamento individualizado.
Depois de anos de prática clínica, posso afirmar com convicção: não existe atalho real para a saúde da coluna. O que existe são caminhos mais eficientes e caminhos mais tortuosos. A fisioterapia especializada em coluna é, com respaldo científico, um dos caminhos mais diretos para o alívio duradouro e a prevenção de recorrências.
Avaliação Fisioterapêutica Especializada
O ponto de partida de qualquer tratamento eficaz é uma avaliação fisioterapêutica detalhada. Sem saber o que está causando a dor ou a tensão, qualquer intervenção é, na melhor das hipóteses, genérica e pouco eficaz.
Uma avaliação bem feita começa com a anamnese — a coleta sistemática da história clínica do paciente. Onde dói exatamente? Quando começou? O que piora? O que alivia? Houve algum trauma? Existe dor irradiada? Há sintomas neurológicos? Qual é o impacto na qualidade de vida? Essas informações constroem um mapa clínico que guia todo o processo diagnóstico.
Em seguida vem o exame físico. O fisioterapeuta avalia a postura estática, observando alinhamentos, assimetrias e compensações. Avalia a amplitude de movimento da coluna em todos os planos. Testa a força dos grupos musculares relevantes. Realiza testes neurológicos para verificar a integridade das raízes nervosas. Palpa as estruturas musculares para identificar tensões, pontos-gatilho e alterações de tônus.
Os exames de imagem — radiografias, ressonâncias magnéticas, tomografias — complementam a avaliação clínica, mas nunca a substituem. É muito comum que exames de imagem mostrem alterações estruturais significativas em pessoas que não sentem dor alguma, assim como pessoas com dores intensas podem ter exames de imagem praticamente normais. A correlação clínico-radiológica é uma competência central da fisioterapia especializada.
Com todas essas informações integradas, o fisioterapeuta estabelece um diagnóstico funcional — que não é o mesmo que um diagnóstico médico, mas que descreve as limitações e comprometimentos funcionais do paciente em termos que orientam o tratamento fisioterapêutico. É a partir desse diagnóstico funcional que o plano de tratamento é construído.
Um plano de tratamento bem elaborado tem objetivos claros, prazos realistas, técnicas específicas selecionadas com base em evidências científicas e critérios de progresso mensuráveis. Não é uma sequência aleatória de procedimentos — é uma estratégia clínica individualizada. Cada sessão avança em direção aos objetivos definidos, e o plano é revisado regularmente conforme o paciente evolui.
A comunicação entre fisioterapeuta e paciente é parte integrante do tratamento. Pacientes que entendem o que está sendo feito, por que está sendo feito e o que esperar do processo têm melhores resultados clínicos. Educação em neurociência da dor — que ensina o paciente a entender como a dor funciona no sistema nervoso — é uma das intervenções com melhor evidência científica para o manejo de dores crônicas de coluna.
O monitoramento contínuo da resposta ao tratamento permite ajustes em tempo real. Se uma técnica não está produzindo a resposta esperada, o plano é revisto. Se o paciente está progredindo mais rápido do que o previsto, os objetivos são ajustados para cima. Esse dinamismo é o que diferencia um tratamento personalizado de um protocolo genérico.

“Olá! Sou a Dra. Fernanda. Sempre acreditei que a fisioterapia é a arte de devolver sorrisos através do movimento. Minha trajetória na área da saúde começou com um propósito claro: oferecer um atendimento onde o paciente é ouvido e compreendido em sua totalidade, não apenas em sua dor física.
Graduada pela Unicamp e com especialização em Fisioterapia, dedico meus dias a estudar e aplicar técnicas que unam conforto e resultado. Entendo que cada corpo tem seu tempo e cada reabilitação é uma jornada única.
No meu consultório, você encontrará uma profissional apaixonada pelo que faz, pronta para segurar na sua mão e guiar seu caminho rumo a uma vida com mais qualidade e liberdade.”