Você já ouviu falar que tem escoliose e ficou sem entender exatamente o que isso significa para a sua vida? Isso acontece com muita gente. A escoliose é um dos diagnósticos mais comuns na fisioterapia musculoesquelética, mas também é um dos mais mal compreendidos, tanto pelos pacientes quanto, às vezes, por profissionais que não são especializados na área. A primeira coisa que você precisa saber é que nem toda escoliose é igual. Existe uma diferença fundamental entre a escoliose funcional e a estrutural, e essa diferença muda completamente o caminho do tratamento. Entender isso é o ponto de partida para cuidar bem da sua coluna.
O Que é Escoliose e Por Que Ela Importa
A escoliose é definida como um desvio lateral da coluna vertebral, com angulação superior a 10 graus medida pelo ângulo de Cobb em uma radiografia. Mas essa definição técnica esconde uma complexidade que precisa ser compreendida com calma. A coluna não desvia apenas para um lado como se fosse dobrar uma folha de papel. O que acontece é um processo tridimensional, que envolve rotação vertebral, alteração nas curvas sagitais e comprometimento do equilíbrio muscular ao redor de toda a coluna. É por isso que tratar escoliose exige conhecimento aprofundado e avaliação individualizada.
Muitas pessoas chegam ao consultório achando que escoliose é apenas uma questão estética, algo que faz um ombro ficar mais alto que o outro. E de fato, essa assimetria aparece. Mas o impacto vai além da aparência. A escoliose pode afetar a função respiratória, gerar dor crônica, comprometer o desempenho em atividades físicas e, dependendo do grau e do tipo, interferir na qualidade de vida de forma bastante significativa. Por isso, o diagnóstico precoce e o entendimento correto do tipo de escoliose são tão relevantes.
A Coluna Vertebral Como Estrutura Tridimensional
A coluna vertebral é uma estrutura complexa formada por 33 vértebras distribuídas em regiões: cervical, torácica, lombar, sacral e coccígea. Cada região tem suas próprias curvas fisiológicas, que são normais e necessárias. Temos a lordose cervical, a cifose torácica e a lordose lombar. Essas curvas existem para distribuir a carga corporal, absorver impactos e permitir o movimento. Quando a escoliose se instala, ela desequilibra esse sistema de forças de forma tridimensional.
No plano frontal, você enxerga o desvio lateral da coluna. Isso é o que aparece na radiografia e o que se mede pelo ângulo de Cobb. Mas no plano transversal, as vértebras giram sobre o seu próprio eixo, criando o que chamamos de gibosidade, aquela saliência que aparece nas costas quando o paciente se inclina para frente. E no plano sagital, as curvas normais ficam alteradas, podendo haver redução da lordose lombar ou aumento da cifose torácica. Tudo isso acontece ao mesmo tempo.
É por isso que a escoliose não pode ser tratada com um protocolo genérico. Você não vai resolver uma curvatura tridimensional com dois exercícios abdominais e uma sessão de alongamento. O tratamento precisa considerar os três planos, a rotação vertebral, os desequilíbrios musculares específicos daquela curva e as compensações que o corpo criou ao longo do tempo. Cada coluna conta uma história própria, e cabe ao fisioterapeuta lê-la com atenção.
A musculatura ao redor da coluna é dividida em músculos profundos, que fazem a estabilização segmentar, e músculos superficiais, que produzem e controlam o movimento. Na escoliose, esses dois grupos ficam desequilibrados. Os músculos do lado côncavo da curva ficam encurtados e com espasmo, enquanto os do lado convexo ficam alongados e enfraquecidos. Esse desequilíbrio perpetua a deformidade e contribui para a progressão da curva, principalmente em pessoas que ainda estão crescendo.

Fisioterapeuta auxiliando paciente em exercício de Pilates para postura em reformer
A caixa torácica também é afetada. Em casos de escoliose torácica com rotação vertebral importante, as costelas do lado convexo se projetam para trás, enquanto as do lado côncavo ficam mais comprimidas. Esse processo pode reduzir o espaço pulmonar de um dos lados e comprometer a expansão respiratória. Em curvas acima de 60 a 70 graus, esse impacto respiratório se torna clinicamente relevante. Em curvas menores, a função respiratória costuma estar preservada, mas o padrão respiratório pode ser assimétrico.
A coluna tem uma relação direta com o sistema nervoso central, que passa pelo canal vertebral. Em escolioses graves, a rotação e compressão das estruturas vertebrais pode irritar raízes nervosas, causando dor que irradia para membros superiores ou inferiores. Isso é mais comum em escolioses degenerativas, no adulto idoso, onde a artrose associada estreita o canal e os forames intervertebrais. Mas em escolioses moderadas a graves, a tensão mecânica sobre as raízes nervosas também é um fator relevante a se considerar na avaliação.
O entendimento da coluna como estrutura tridimensional muda completamente a abordagem terapêutica. Quando você entende isso, entende por que os exercícios precisam ser específicos para o padrão de cada curva, por que a respiração faz parte do tratamento e por que a autocorreção ativa é tão valorizada nos protocolos modernos de fisioterapia para escoliose.
Como a Curvatura se Instala
A curvatura escoliótica não aparece do nada, de um dia para o outro. Ela se desenvolve ao longo do tempo, em um processo que pode ser rápido durante os períodos de crescimento acelerado ou lento e progressivo ao longo de décadas. Entender como esse processo acontece ajuda você a compreender por que certos tipos de escoliose são mais difíceis de reverter do que outros.
Na escoliose funcional, o processo é diferente do estrutural. Na funcional, algo externo à coluna cria um desnivelamento, e a coluna curva para compensar. Imagine uma pessoa que tem uma perna mais curta que a outra. A pelve fica desnivelada, e a coluna precisa se curvar lateralmente para tentar manter o centro de gravidade no eixo correto. Essa curvatura é uma compensação, não uma deformidade primária da coluna. Se você corrigir o desnivelamento, a coluna tende a se realinhar.
Na escoliose estrutural, o processo começa dentro da própria coluna. Por razões que dependem do tipo, as vértebras começam a perder a simetria, a crescer de forma assimétrica, a acumular degeneração ou a sofrer influência de forças neuromusculares desequilibradas. Uma vez instalada, a curvatura não se desfaz apenas com a remoção de um fator externo. As alterações já estão na estrutura óssea, cartilaginosa e ligamentar da coluna.
O período de crescimento é o momento de maior vulnerabilidade para a progressão da escoliose estrutural. Quando os ossos crescem rapidamente, como acontece na puberdade, e as forças musculares são assimétricas, a vértebra tende a se remodelar de acordo com a lei de Wolff, que diz que o osso se adapta às forças mecânicas que recebe. Isso significa que, sob carga assimétrica repetida, as vértebras se tornam cunhadas, ou seja, mais altas de um lado do que do outro, o que perpetua e agrava a curvatura.
A gravidade também contribui para esse processo. A coluna trabalha contra a gravidade o tempo todo, e em uma curva escoliótica, as forças compressivas ficam distribuídas de forma desigual. O lado côncavo da curva recebe mais carga, enquanto o lado convexo fica sob tensão. Com o tempo, essa distribuição desigual de forças acelera a degeneração discal e articular no lado mais comprimido, o que é especialmente relevante na escoliose degenerativa do adulto.
O papel do disco intervertebral nesse processo é fundamental. O disco saudável age como um amortecedor e distribui as cargas de forma uniforme entre as vértebras adjacentes. Na escoliose, o disco sofre compressão assimétrica e perde sua capacidade de distribuir carga adequadamente. Com o tempo, ele desidrata mais rapidamente, perde altura e contribui para o colapso da estrutura vertebral. Esse é um dos motivos pelos quais adultos com escoliose não tratada frequentemente desenvolvem dor crônica e degeneração acelerada.
Os ligamentos espinhais também participam do processo. Em uma coluna escoliótica, os ligamentos do lado côncavo ficam cronicamente encurtados e os do lado convexo, estirados. Com o tempo, essa adaptação dos tecidos moles contribui para a rigidez da curva, tornando-a cada vez menos responsiva à correção. É por isso que iniciar o tratamento o quanto antes faz tanta diferença, especialmente em pacientes jovens, onde os tecidos ainda têm maior plasticidade.
A compreensão de como a curvatura se instala e progride é o que fundamenta o raciocínio clínico do fisioterapeuta. Não basta saber que existe uma curva. Você precisa entender se ela está progredindo, a que velocidade, quais estruturas estão comprometidas e quais recursos terapêuticos são mais adequados para aquele momento específico do processo.
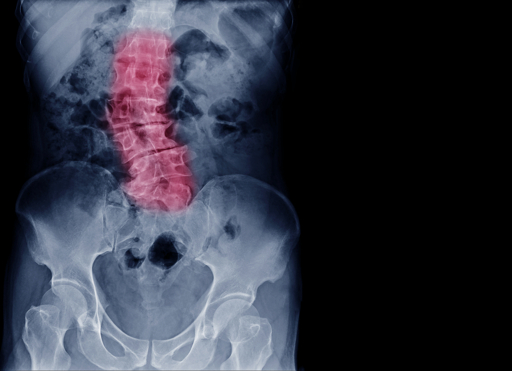
Radiografia de coluna vertebral com escoliose lombar destacada em vermelho
Quem Pode Desenvolver Escoliose
A escoliose não escolhe idade nem sexo com exclusividade, mas existem padrões epidemiológicos bem definidos que todo profissional de saúde e todo paciente precisam conhecer. O tipo mais comum, a escoliose idiopática, tem prevalência de cerca de 2 a 3% na população geral, e dentro desse grupo, as meninas são afetadas com maior frequência, especialmente em curvas de maior magnitude, na proporção de até 8 para 1 em relação aos meninos.
Crianças e adolescentes entre 10 e 16 anos são o grupo de maior risco para a escoliose idiopática do adolescente. Esse é o período de crescimento mais acelerado do esqueleto, quando a progressão da curva é mais rápida e o diagnóstico precoce tem maior impacto no resultado do tratamento. Meninas tendem a entrar nessa fase de crescimento antes dos meninos, o que explica, em parte, a maior incidência no sexo feminino.
Bebês e crianças pequenas também podem ser afetados, e nesses casos falamos de escoliose infantil (0 a 3 anos) e juvenil (3 a 10 anos). Esses tipos são menos comuns, mas merecem atenção especial porque, dependendo da causa, podem progredir de forma bastante agressiva e comprometer o desenvolvimento do tórax e dos pulmões. A escoliose congênita, que aparece desde o nascimento, é outro caso que precisa de acompanhamento desde os primeiros meses de vida.
Adultos também desenvolvem escoliose, e isso surpreende muita gente que acha que a coluna para de mudar depois que o crescimento termina. A escoliose degenerativa, ou de novo, aparece em adultos a partir dos 40 anos e é causada pela degeneração assimétrica dos discos e das articulações facetárias. Com a perda de altura de um disco de um lado, a vértebra fica inclinada e a coluna começa a desviar. Esse tipo de escoliose é progressivo e frequentemente associado a dor lombar crônica.
Pessoas com doenças neuromusculares, como paralisia cerebral, distrofia muscular de Duchenne, atrofia muscular espinhal e mielomeningocele, têm risco elevado de desenvolver escoliose neuromuscular. Nesses casos, a fraqueza ou o desequilíbrio da musculatura que sustenta a coluna é o fator determinante. A progressão costuma ser mais rápida e grave do que na escoliose idiopática, e o manejo multidisciplinar é fundamental.
Fatores genéticos têm papel relevante na escoliose idiopática. Se um dos pais tem escoliose, a probabilidade de o filho desenvolver a condição é maior do que na população geral. Não existe um único gene identificado como responsável, e a herança parece ser poligênica, ou seja, envolve múltiplos genes. Mas a história familiar positiva é um sinal de alerta que deve aumentar a frequência de monitoramento.
Atividade física por si só não causa escoliose, mas certos esportes praticados de forma assimétrica e intensa durante a fase de crescimento podem contribuir para o desequilíbrio muscular que favorece a progressão de uma curva já existente. Ginástica artística, tênis e violino são exemplos de atividades que sobrecarregam o corpo de forma assimétrica. Isso não significa que esses esportes devem ser abandonados, mas que o monitoramento postural ativo deve fazer parte da rotina de jovens atletas.
Escoliose Funcional — Quando a Coluna Reage a Algo Externo
Radiografia de coluna vertebral com escoliose lombar destacada em vermelho
A escoliose funcional é aquela em que a curvatura da coluna existe como resposta a um fator externo à própria coluna. A coluna em si está estruturalmente íntegra. As vértebras não têm rotação permanente, não há deformidade óssea, e quando o fator causador é eliminado ou corrigido, a curvatura tende a desaparecer. Esse é o ponto central que diferencia a escoliose funcional da estrutural: a reversibilidade.
Chamar de “funcional” pode dar a impressão de que é algo sem importância, algo que não precisa de tratamento. Mas não é assim. A escoliose funcional tratada de forma inadequada pode progredir e se tornar cada vez mais rígida ao longo do tempo. Tecidos moles que ficam cronicamente encurtados de um lado e alongados do outro acabam sofrendo adaptações estruturais. Por isso, o tratamento precoce e a identificação correta da causa são tão importantes quanto em qualquer outro tipo de escoliose.
As Causas Mais Comuns da Escoliose Funcional
A causa mais clássica e estudada da escoliose funcional é a dismetria de membros inferiores, que é a diferença no comprimento entre as duas pernas. Quando uma perna é mais curta, a pelve fica inclinada para esse lado, e a coluna lombar curva lateralmente para compensar. O corpo tenta, de forma automática, manter os olhos horizontais e o centro de gravidade alinhado. Para conseguir isso, a coluna faz uma curva de compensação. Dismetrias de mais de um centímetro já são suficientes para gerar essa resposta adaptativa.
Espasmos musculares são outra causa comum. Imagine que você acordou com uma contratura no músculo quadrado lombar do lado direito. Esse espasmo puxa a coluna para aquele lado, e você fica com uma postura inclinada. Na radiografia, isso vai aparecer como uma curvatura lateral. Mas não há deformidade vertebral, há apenas um músculo contraído que está tirando a coluna do eixo. Quando o espasmo se resolve, a coluna volta à posição normal.
Alterações nos pés e nos joelhos também são fatores frequentes. Um joelho com valgo acentuado, uma pronação excessiva do pé ou uma pisada muito assimétrica mudam a distribuição de carga em toda a cadeia cinética, começando pelo pé e chegando até a coluna. Esses desvios biomecânicos mais distais podem ser a causa de uma curvatura lombar ou lombossacral que, vendo apenas a coluna, parece ser uma escoliose primária.
Problemas de visão não corrigidos, como estrabismo ou diferenças de acuidade visual entre um olho e o outro, podem levar a adaptações posturais para melhorar a visão. O pescoço se inclina, o tronco acompanha, e ao longo do tempo, esses padrões posturais se consolidam e podem se refletir na coluna como desvios laterais. Isso é mais comum em crianças, e a correção com óculos adequados frequentemente melhora o quadro postural.
A dor unilateral, seja ela de origem visceral ou musculoesquelética, também pode gerar escoliose funcional. Uma pessoa com dor no flanco direito, seja por causa de um cálculo renal, uma hérnia inguinal ou qualquer outra condição dolorosa, tende a flexionar o tronco para aquele lado ou para o lado oposto em uma tentativa de reduzir a dor. Isso cria uma postura antálgica, e se mantida por tempo suficiente, pode parecer uma curvatura escoliótica no exame físico.
O mau hábito postural crônico, como passar horas curvado na frente do computador com o tronco inclinado para um lado, sentar de forma assimétrica ou carregar peso sempre no mesmo ombro, contribui para desequilíbrios musculares que podem evoluir para uma escoliose funcional ao longo de meses ou anos. Isoladamente, cada um desses hábitos tem impacto pequeno. Mas somados ao longo de anos, eles podem gerar desequilíbrios significativos.
Contraturas musculares assimétricas causadas por atividades profissionais repetitivas também entram nessa categoria. Um cirurgião que passa horas inclinado sempre para o mesmo lado da mesa, um músico que toca violino com o pescoço cronicamente inclinado, um motorista que dirige com o braço esquerdo sempre apoiado na janela. Esses padrões repetidos criam desequilíbrios musculares ao longo de toda a cadeia posterior, e a coluna responde a esses desequilíbrios com desvios posturais que podem evoluir para uma escoliose funcional.
Identificar a causa real da escoliose funcional é o trabalho mais importante da avaliação fisioterapêutica. Tratar apenas a curvatura sem tratar a causa é desperdiçar tempo e energia. A coluna vai continuar respondendo ao fator que a desviou enquanto esse fator estiver presente. Por isso, a avaliação precisa ir além da coluna e examinar o corpo como um todo: pelve, membros inferiores, pés, hábitos posturais e histórico de dor.
Sintomas e Sinais que Você Precisa Identificar
A escoliose funcional pode se manifestar de formas diferentes, e nem sempre a curvatura visível é o primeiro sinal que o paciente percebe. Muitas vezes, a queixa inicial é dor muscular, cansaço nas costas, sensação de assimetria ou dificuldade de manter uma postura confortável por tempo prolongado. Esses sintomas são inespecíficos, mas quando associados a um histórico de hábitos posturais ruins, dismetria ou espasmos musculares, levantam a suspeita de escoliose funcional.
No exame físico, o fisioterapeuta vai observar o alinhamento da coluna tanto em posição ortostática quanto em movimento. Na escoliose funcional, a curvatura lateral geralmente desaparece ou diminui significativamente quando o paciente deita-se em decúbito dorsal, pois ao tirar o efeito da gravidade e eliminar as compensações posturais, a coluna tende a se alinhar melhor. Esse é um dos principais testes clínicos para diferenciar a escoliose funcional da estrutural.
O teste de Adams, em que o paciente se inclina para frente com os joelhos estendidos, é fundamental. Na escoliose funcional, a inclinação para frente não revela gibosidade, pois não há rotação vertebral real. Você vai ver uma assimetria dos flancos, mas não aquela saliência característica que aparece na escoliose estrutural com rotação vertebral. Essa diferença no teste de Adams é um dos dados mais confiáveis da avaliação clínica inicial.
O desnivelamento dos ombros, das escápulas e da pelve é frequente na escoliose funcional, mas tende a ser variável, ou seja, muda conforme a posição do corpo. Se o paciente estiver em pé, você vê o ombro mais alto de um lado. Mas se ele sentar de forma simétrica, a assimetria diminui ou some. Essa variabilidade postural é uma pista importante de que a curvatura é compensatória e não estrutural.
A dor na escoliose funcional costuma ser de origem muscular, por tensão e encurtamento dos músculos do lado côncavo da curva. Ela piora com atividades que sobrecarregam o músculo encurtado e melhora com repouso e calor local. Diferente da dor da escoliose estrutural, que pode ter componente articular e neurológico, a dor funcional é mais localizada e responde melhor ao tratamento conservador de curto prazo.
A avaliação da marcha também traz informações valiosas. Uma pessoa com dismetria vai apresentar um padrão de marcha com inclinação lateral do tronco para o lado da perna mais curta, o que é chamado de claudicação de Trendelenburg ou marcha em balanço. Observar a marcha durante alguns metros já permite ao fisioterapeuta suspeitar de dismetria como causa da escoliose funcional antes mesmo de medir o comprimento dos membros.
A palpação muscular revela encurtamento e hipertônus nos músculos do lado côncavo da curva, especialmente no quadrado lombar e nos eretores espinhais. Esses músculos ficam cronicamente contraídos e, com o tempo, desenvolvem pontos-gatilho que podem irradiar dor para outras regiões. A palpação cuidadosa desses tecidos faz parte de uma avaliação bem conduzida e fornece dados que complementam o que se observa no exame postural.
A assimetria escapular merece atenção especial. Uma escápula mais elevada, alada ou posicionada diferente da outra pode ser tanto causa quanto consequência de uma curvatura funcional. Os músculos que controlam a escápula, como o trapézio, o romboide e o serrátil anterior, têm conexão funcional com os músculos da coluna torácica. Desequilíbrios nessa região são frequentes em pessoas que trabalham longos períodos sentadas em frente ao computador e podem contribuir para as assimetrias posturais que se refletem na coluna.
Por que Essa Escoliose é Reversível
A reversibilidade da escoliose funcional é seu aspecto mais importante e também o que mais gera dúvidas. Ela é reversível porque a coluna em si está íntegra. Não há deformidade óssea, não há rotação vertebral permanente, não há cunhamento de disco ou vértebra. A curvatura existe porque algo fora da coluna está criando um desequilíbrio de forças que a coluna responde compensando lateralmente.
Quando você corrige a dismetria com uma palmilha elevadora adequada, o desnivelamento pélvico diminui e a coluna gradualmente se alinha. Quando você trata o espasmo muscular com fisioterapia, calor e exercícios de alongamento, o músculo relaxa e a coluna volta para a posição neutra. Quando você corrige os hábitos posturais e o paciente para de sentar de forma assimétrica, a demanda de compensação sobre a coluna diminui. Em todos esses casos, a resposta da coluna é positiva porque a estrutura vertebral permanece saudável.
No entanto, essa reversibilidade tem um tempo. Se a escoliose funcional for mantida por anos sem tratamento, os tecidos moles que ficam cronicamente encurtados de um lado começam a sofrer adaptações estruturais. Os ligamentos ficam mais curtos, a cápsula articular das facetas articulares se contrai, os discos intervertebrais sofrem pressão assimétrica prolongada. Com o tempo, o que começou como uma curvatura completamente reversível pode desenvolver componentes de rigidez que dificultam a correção total.
O fisioterapeuta consegue avaliar o grau de reversibilidade da curva durante o exame físico. A mobilidade passiva da coluna nas diferentes direções diz muito sobre quão fixada está a curvatura. Uma coluna que move bem em todas as direções, que lateraliza facilmente para os dois lados, tem maior potencial de resposta ao tratamento. Uma coluna que apresenta restrição de mobilidade do lado côncavo já mostra que os tecidos moles começaram a se adaptar à posição encurtada.
O trabalho fisioterapêutico na escoliose funcional tem dois objetivos centrais. O primeiro é identificar e tratar a causa raiz do desvio, seja ela uma dismetria, um espasmo, um desequilíbrio muscular ou um hábito postural inadequado. O segundo é trabalhar a mobilidade e o reequilíbrio muscular da coluna para que ela consiga se manter no eixo correto após a correção da causa. Sem esse segundo passo, a coluna tende a voltar para o padrão compensatório assim que a pressão do dia a dia se reinstala.
A conscientização corporal é parte fundamental do tratamento. Muitos pacientes com escoliose funcional têm pouca percepção da própria postura. Eles não percebem que estão inclinados, que um ombro está mais alto ou que estão sentando de forma completamente assimétrica. O trabalho de propriocepção, que é a percepção do corpo no espaço, é um componente essencial para que o paciente passe a monitorar e corrigir ativamente sua postura ao longo do dia, e não apenas durante as sessões de fisioterapia.
A boa notícia é que, quando o diagnóstico é correto e o tratamento é bem dirigido, a evolução da escoliose funcional é geralmente favorável. Muitos pacientes conseguem correção completa da curvatura em meses de tratamento, especialmente quando são jovens, têm boa mobilidade e a causa foi identificada e corrigida precocemente. Esse é um dos cenários em que a fisioterapia faz diferença real e mensurável, e é muito gratificante acompanhar essa transformação.
Escoliose Estrutural — Quando a Mudança Está na Própria Coluna
A escoliose estrutural é fundamentalmente diferente da funcional porque a alteração não está fora da coluna, ela está dentro da coluna. As vértebras apresentam rotação real, os discos intervertebrais sofrem pressão assimétrica, os ligamentos e as estruturas ósseas se adaptam à curvatura. Por isso, a curvatura permanece mesmo quando o paciente deita, mesmo quando muda de posição, mesmo quando relaxa toda a musculatura. Ela está inscrita na estrutura.
Isso não significa que a escoliose estrutural não pode ser tratada. Significa que o objetivo do tratamento muda. Em vez de buscar a reversão completa da curvatura, trabalha-se para controlar a progressão, melhorar a função, reduzir a dor e manter a qualidade de vida. Em pacientes jovens, em crescimento, o foco é evitar que a curva avance a ponto de necessitar de intervenção cirúrgica. Em adultos, o foco é manter a capacidade funcional e gerenciar os sintomas.
Idiopática: A Mais Comum de Todas
A escoliose idiopática corresponde a aproximadamente 80% de todos os casos de escoliose estrutural. O termo “idiopática” significa que não há causa identificada. A coluna da criança ou do adolescente começa a curvar sem que haja uma doença neurológica, uma malformação óssea ou uma causa externa clara que explique o desvio. É frustrante para o paciente e para a família receber esse diagnóstico e não ter uma resposta sobre o “porquê”, mas é a realidade científica: ainda não sabemos exatamente por que isso acontece.
O que sabemos é que fatores genéticos têm papel relevante. Filhos de pais com escoliose idiopática têm maior risco de desenvolver a condição, e estudos com gêmeos mostram concordância elevada entre gêmeos idênticos. Mas o padrão de herança é complexo, envolvendo múltiplos genes que interagem entre si e com fatores ambientais. Pesquisas recentes têm identificado genes relacionados ao desenvolvimento do sistema nervoso e ao crescimento ósseo como candidatos potenciais, mas ainda não há um teste genético clinicamente disponível para predizer quem vai desenvolver escoliose.
A escoliose idiopática do adolescente, que é a forma mais comum, aparece na fase pré-pubertária e pubertária. O crescimento acelerado típico dessa fase cria um período de vulnerabilidade onde a curva pode progredir rapidamente. O risco de progressão depende de vários fatores: o ângulo de Cobb atual, a maturidade esquelética do paciente (avaliada pela escala de Risser), a localização da curva (torácicas têm maior tendência à progressão do que lombares) e o sexo do paciente.
Curvas acima de 20 graus em pacientes com baixa maturidade óssea têm alto risco de progressão e precisam de acompanhamento intensivo e tratamento ativo. Curvas abaixo de 20 graus em pacientes próximos da maturidade esquelética têm risco menor de progressão e podem ser acompanhadas com maior espaçamento entre as avaliações. Essa estratificação de risco é fundamental para não supertatar nem subtratar.
A apresentação clínica da escoliose idiopática é frequentemente silenciosa nos estágios iniciais. A maioria dos adolescentes não sente dor. O que chama atenção é a assimetria visual: um ombro mais alto, uma escápula mais saliente, a cintura mais marcada de um lado, a pelve inclinada. Muitas vezes, é a família ou o professor que percebe primeiro, ou a escola identifica durante um rastreamento postural. Por isso, a triagem escolar tem tanta importância na detecção precoce.
O padrão de curva mais comum na escoliose idiopática do adolescente é a curva torácica direita, ou seja, a convexidade voltada para o lado direito. Pode ser uma curva em C (curva única) ou em S (dupla curva, com uma curva torácica e outra lombar compensatória). O padrão de curva influencia tanto o aspecto clínico quanto a escolha dos exercícios terapêuticos específicos, já que cada padrão tem seus próprios grupos musculares desequilibrados e suas próprias demandas de correção tridimensional.
Após a maturidade esquelética, as curvas abaixo de 40 a 45 graus têm baixo risco de progressão em adultos. No entanto, curvas acima de 50 graus em pacientes adultos continuam progredindo, em média, 1 a 2 graus por ano. Por isso, mesmo após o crescimento terminar, o acompanhamento periódico é recomendado para pacientes com curvas de maior magnitude. A fisioterapia mantida ao longo da vida adulta ajuda a controlar os sintomas e manter a função.
O diagnóstico precoce da escoliose idiopática é o fator que mais impacta o prognóstico. Quando a curva é identificada com ângulo de Cobb entre 10 e 20 graus, o espectro de opções de tratamento é amplo e os resultados são mais favoráveis. Quando o diagnóstico chega tarde, com curvas acima de 40 graus em adolescentes em crescimento, as opções ficam mais limitadas e a cirurgia pode se tornar necessária. Fique atento aos sinais posturais de seus filhos e adolescentes.
Congênita e Neuromuscular: Origens Distintas
A escoliose congênita tem origem na fase embrionária do desenvolvimento. Entre a terceira e a oitava semana de gestação, as vértebras se formam a partir de estruturas chamadas somitos. Quando esse processo ocorre com alguma falha, o resultado são anomalias vertebrais que podem incluir a formação incompleta de uma vértebra (chamada de hemivértebra), a fusão de dois corpos vertebrais que deveriam ser separados, ou a falta de segmentação de um lado de vértebras adjacentes. Essas anomalias criam assimetrias estruturais desde o nascimento.
A hemivértebra é a anomalia mais comum e a que mais frequentemente causa progressão de curva. Uma hemivértebra unilateral funciona como uma cunha óssea que inclina a coluna para um lado desde o início. Dependendo da localização e do tipo da hemivértebra, a curva pode progredir de forma lenta ou muito rápida durante o crescimento. O acompanhamento desde os primeiros meses de vida é obrigatório, e em muitos casos, a cirurgia precoce é a melhor opção para prevenir deformidades graves.
A escoliose congênita pode estar associada a outras malformações, já que o desenvolvimento dos somitos acontece ao mesmo tempo que o desenvolvimento de outros órgãos. Malformações cardíacas, renais e da medula espinhal, como a diastematomielia e a siringomielia, são relativamente frequentes em crianças com escoliose congênita. Por isso, a avaliação de uma criança com escoliose congênita inclui exames de rastreamento para essas condições associadas.
A escoliose neuromuscular aparece como consequência de doenças que afetam o controle muscular da coluna, seja por comprometimento do neurônio motor superior, como na paralisia cerebral, seja por comprometimento do neurônio motor inferior, como na atrofia muscular espinhal, ou por doenças musculares primárias, como as distrofias musculares. O denominador comum é a incapacidade de manter o tronco ereto e equilibrado, o que leva a curvatura progressiva da coluna.
Na paralisia cerebral espástica, o desequilíbrio entre grupos musculares espásticos e fracos cria forças assimétricas sobre a coluna. A escoliose é mais comum em pacientes com comprometimento motor mais grave, especialmente aqueles que são cadeirantes. As curvas tendem a ser longas, frequentemente envolvendo desde a coluna torácica alta até o sacro, e podem progredir até mesmo após o fim do crescimento.
Na atrofia muscular espinhal tipo 2, os pacientes geralmente são cadeirantes desde a primeira infância, e a escoliose é quase universal, afetando mais de 90% dos casos. A curvatura costuma ser grave e progressiva, e o manejo ortopédico precoce, com colete e, eventualmente, cirurgia, faz parte do protocolo de cuidado desses pacientes. O objetivo não é apenas a coluna, mas preservar a função respiratória e a capacidade de manter o tronco sentado de forma funcional.
A fisioterapia tem papel central no manejo da escoliose neuromuscular, mesmo sabendo que a reversão da curvatura raramente é possível. O trabalho de fortalecimento dos músculos acessórios da respiração, a mobilidade torácica, o posicionamento adequado na cadeira de rodas, o alongamento dos grupos musculares retraídos e o uso de órteses de tronco fazem parte da rotina terapêutica desses pacientes. O objetivo é preservar a função e retardar a progressão o máximo possível.
Degenerativa: A Escoliose do Adulto
A escoliose degenerativa, também chamada de escoliose de novo do adulto, é uma condição que afeta pessoas a partir dos 40 a 50 anos e que se torna progressivamente mais prevalente com o envelhecimento. Ela surge não pela presença de uma curva que existia na adolescência, mas pela degeneração assimétrica das estruturas da coluna lombar ao longo da vida adulta. Discos intervertebrais que perdem altura de forma irregular, articulações facetárias que degeneram de forma assimétrica, e ligamentos que perdem sua capacidade de suporte, tudo isso contribui para um gradual deslizamento lateral das vértebras.
A dor é a queixa principal na escoliose degenerativa, ao contrário da escoliose idiopática do adolescente, onde muitos pacientes são assintomáticos. Na escoliose degenerativa, a dor lombar é quase universal e frequentemente se associa a dores que irradiam para os membros inferiores, causadas pela estenose dos forames intervertebrais que as vértebras rodadas e deslocadas lateralmente provocam. Essa compressão de raízes nervosas gera dor, formigamento e fraqueza nos membros inferiores, um quadro clínico que requer avaliação cuidadosa para diferenciação com outras causas de radiculopatia lombar.
O diagnóstico da escoliose degenerativa é feito com radiografia de coluna total em ortostase, que é com o paciente em pé, para que o efeito da gravidade sobre a curva seja captado. A ressonância magnética é importante para avaliar o estado dos discos, das articulações facetárias e do canal vertebral. A tomografia computadorizada pode ser necessária para detalhar a anatomia óssea em casos mais complexos. A combinação dessas imagens dá ao médico e ao fisioterapeuta uma visão completa da condição.
O tratamento conservador da escoliose degenerativa foca no controle da dor, na manutenção da mobilidade e no fortalecimento da musculatura estabilizadora. A fisioterapia trabalha para reduzir a compressão sobre as estruturas nervosas, melhorar a distribuição de carga na coluna e aumentar a resistência dos músculos que suportam a coluna lombar, prevenindo colapso postural progressivo. O trabalho de equilíbrio e propriocepção é especialmente importante em pacientes mais idosos, onde o risco de queda é um fator de segurança relevante.
Como Diferenciamos na Avaliação Fisioterapêutica
Fisioterapeuta auxiliando paciente em exercício de Pilates para postura em reformer
A avaliação fisioterapêutica da escoliose é um processo que combina observação clínica, testes funcionais e análise de exames complementares. Não existe um único teste que, sozinho, diferencie escoliose funcional de estrutural com 100% de certeza. O fisioterapeuta experiente usa um conjunto de dados para montar esse diagnóstico diferencial e orientar o plano de tratamento mais adequado. Essa avaliação deve ser realizada de forma sistemática, cobrindo o corpo do calcanhar até a cabeça, sem pular etapas.
O primeiro passo é sempre a anamnese, que é a conversa inicial onde você conta sua história. Quando a escoliose foi percebida, por quem, como foi o desenvolvimento das queixas, se há histórico familiar, quais são os hábitos posturais e de atividade física, se usa calçados com palmilhas, se tem histórico de dor ou lesões nos membros inferiores. Essas informações já direcionam o raciocínio clínico antes mesmo de o fisioterapeuta colocar a mão no paciente.
Teste de Adams e Análise Postural
O teste de Adams é o exame clínico mais simples, mais rápido e mais importante na avaliação inicial da escoliose. Nele, o fisioterapeuta pede que o paciente se incline para frente com os joelhos estendidos e os braços pendentes. O examinador fica por trás e observa as costas do paciente nessa posição de flexão de tronco. Na escoliose estrutural, com rotação vertebral, as costelas do lado convexo da curva se projetam para trás, criando uma elevação assimétrica chamada gibosidade. Essa gibosidade é o sinal de rotação vertebral real.
Na escoliose funcional, o teste de Adams é negativo para gibosidade. Você pode ver alguma assimetria dos flancos ou da musculatura paravertebral, mas não aquela saliência costal característica da rotação estrutural. A ausência de gibosidade no teste de Adams é uma informação muito relevante e já aponta para a natureza funcional da curvatura. Claro que o teste precisa ser interpretado dentro do contexto clínico geral, mas ele é um ponto de partida valioso.
Para quantificar a gibosidade, usamos um instrumento chamado escoliômetro ou scoliometer, que é um nível inclinômetro posicionado sobre a área de maior proeminência nas costas durante o teste de Adams. Ele fornece um valor em graus que correlaciona com o ângulo de Cobb. Valores acima de 5 a 7 graus no escoliômetro já indicam a necessidade de investigação radiográfica para confirmar a magnitude da curva. Esse instrumento é barato, portátil e pode ser usado tanto em consultório quanto em triagens escolares.
A análise postural estática observa o alinhamento de todo o corpo no plano frontal e sagital. No plano frontal, verificamos o nível dos ombros, das escápulas, das cristas ilíacas e da pelve. Marcamos os processos espinhosos com uma canetinha ou com pontos adesivos e observamos se eles formam uma linha reta ou uma curva. A plomada colocada a partir de C7 nos indica se o tronco está equilibrado sobre a pelve ou se há desequilíbrio lateral. Todas essas informações são registradas no prontuário e servem de linha de base para avaliar a evolução do tratamento.
Observamos também o perfil sagital. Há aumento da cifose torácica, redução da lordose lombar, projeção anterior da cabeça? A escoliose raramente é um problema isolado no plano frontal. Ela se associa frequentemente a alterações no plano sagital, e o tratamento precisa considerar todas essas dimensões. Um paciente com escoliose torácica e cifose acentuada tem um perfil diferente daquele com escoliose torácica e hipercifose reduzida, e o protocolo de exercícios precisa contemplar essas diferenças.
A análise dinâmica observa como a coluna se move durante flexão, extensão, inclinações laterais e rotações. Uma coluna com escoliose funcional geralmente tem mobilidade preservada em todas as direções. Uma coluna com escoliose estrutural já instalada tende a apresentar restrição de mobilidade, especialmente para o lado côncavo da curva, onde os tecidos moles estão encurtados. Essa restrição de mobilidade é tanto um dado diagnóstico quanto um dado prognóstico, já que coluna mais rígida tende a responder menos ao tratamento conservador.
A avaliação do comprimento dos membros inferiores faz parte obrigatória do protocolo. Medimos da espinha ilíaca anterossuperior até o maléolo medial com uma fita métrica, nos dois membros, e comparamos. Uma diferença de mais de 1 cm já é clinicamente relevante e pode ser a causa de uma curvatura funcional lombar ou lombossacral. Essa medida simples, que leva menos de dois minutos, pode mudar completamente o diagnóstico e o plano de tratamento.
A palpação vertebral completa o exame físico. Palpamos os processos espinhosos para identificar o ápice da curva, a rotação vertebral e a sensibilidade local. Palpamos a musculatura paravertebral bilateral para identificar encurtamentos, espasmos e pontos-gatilho. Avaliamos a mobilidade das articulações costovertebrais e costotraversais, especialmente em curvas torácicas, onde a rigidez da grade costal é um fator que limita tanto a expansão respiratória quanto a resposta aos exercícios de correção.
Ângulo de Cobb e Exames de Imagem
O ângulo de Cobb é o parâmetro padrão ouro para medir a magnitude da escoliose em radiografia. Para calculá-lo, traçamos uma linha paralela ao platô superior da vértebra mais inclinada no topo da curva, e outra linha paralela ao platô inferior da vértebra mais inclinada no fundo da curva. A intersecção dessas linhas (ou de suas perpendiculares) forma o ângulo de Cobb. Um ângulo acima de 10 graus confirma o diagnóstico de escoliose.
A radiografia panorâmica da coluna em ortostase, cobrindo desde a coluna cervical até o sacro, é o exame básico para avaliação da escoliose. Ela é feita com o paciente em pé, porque a posição sentada ou deitada não captura adequadamente as compensações posturais e a real magnitude da curva em carga. A radiografia em ortostase é o padrão de referência para o acompanhamento evolutivo, e as medições seriadas são comparadas sempre nessa mesma posição padronizada.
A maturidade esquelética é avaliada pela escala de Risser, que classifica o grau de calcificação da apófise ilíaca em cinco estágios, de 0 a 5. Quanto maior o valor de Risser, maior a maturidade esquelética e menor o risco de progressão da curva. Pacientes com Risser 0 ou 1 ainda têm grande potencial de crescimento e, portanto, maior risco de progressão. Pacientes com Risser 4 ou 5 estão próximos ou chegaram à maturidade e têm risco menor. Essa informação é fundamental para a tomada de decisão terapêutica.
A ressonância magnética da coluna é indicada em situações específicas: quando a curva é atípica (como uma curva torácica à esquerda, que é incomum), quando há déficits neurológicos associados, quando existe suspeita de malformação medular subjacente, ou quando o paciente é muito jovem com curva de progressão rápida sem causa aparente. A ressonância não é necessária para todos os casos de escoliose, mas é indispensável nos casos que fogem do padrão habitual.

“Olá! Sou a Dra. Fernanda. Sempre acreditei que a fisioterapia é a arte de devolver sorrisos através do movimento. Minha trajetória na área da saúde começou com um propósito claro: oferecer um atendimento onde o paciente é ouvido e compreendido em sua totalidade, não apenas em sua dor física.
Graduada pela Unicamp e com especialização em Fisioterapia, dedico meus dias a estudar e aplicar técnicas que unam conforto e resultado. Entendo que cada corpo tem seu tempo e cada reabilitação é uma jornada única.
No meu consultório, você encontrará uma profissional apaixonada pelo que faz, pronta para segurar na sua mão e guiar seu caminho rumo a uma vida com mais qualidade e liberdade.”