Você tosse, espirra, ri em voz alta ou corre para pegar o ônibus e sente aquele escape de urina que ninguém vai saber, mas você sabe. Pode parecer um problema pequeno no início, mas quem vive com incontinência urinária de esforço sabe que ele molda escolhas: qual roupa usar, se vai sair para correr, se vai rir de verdade em público, se vai aceitar o convite para a academia. A boa notícia, e ela é muito boa, é que esse é um dos quadros que mais responde ao tratamento fisioterapêutico, especialmente aos exercícios de Kegel, quando feitos da forma correta e com orientação adequada.
O que é a incontinência urinária de esforço e por que ela acontece
A incontinência urinária de esforço é a perda involuntária de urina que ocorre quando há um aumento súbito da pressão abdominal. Tossir, espirrar, rir, pular, levantar peso, agachar ou subir escadas são situações que geram esse aumento de pressão, e quando o assoalho pélvico não tem força suficiente para resistir a ela, a urina escapa. Não é falta de atenção, não é distração, não é desleixo. É mecânica: a pressão supera a resistência, e o músculo cede.
É importante dizer logo que a incontinência urinária de esforço não é exclusividade de mulheres idosas. Ela acontece em mulheres jovens, em atletas, em mulheres no pós-parto imediato e em homens após cirurgia de próstata. Ela também não é consequência inevitável do envelhecimento ou da maternidade, embora esses sejam fatores que aumentam o risco. É uma disfunção que tem tratamento, e um tratamento bastante acessível, sem medicamento e sem cirurgia na maioria dos casos.
A fisioterapia pélvica é reconhecida internacionalmente como a primeira linha de tratamento para a incontinência urinária de esforço. Antes de qualquer procedimento cirúrgico ou medicamento, o protocolo recomendado pelas principais diretrizes urológicas e ginecológicas do mundo inclui um período de reabilitação do assoalho pélvico. E os exercícios de Kegel estão no centro desse protocolo.
A anatomia do assoalho pélvico e sua função na continência
Pelvic floor muscles anatomy
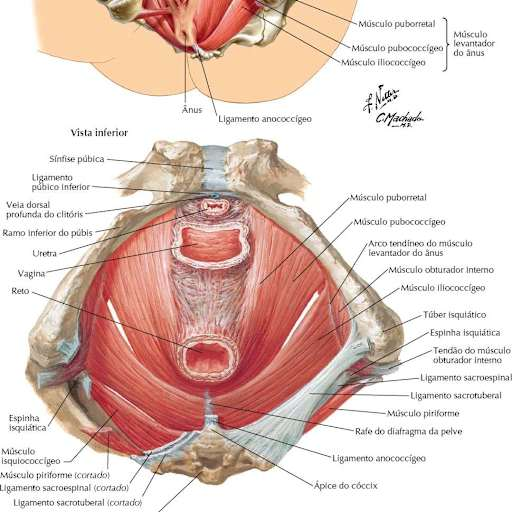
O assoalho pélvico é um conjunto de músculos, ligamentos e fáscias que fecha a parte inferior da pelve como um cesto elástico. Ele sustenta a bexiga, o útero e o reto, mantendo esses órgãos na posição correta durante as diferentes pressões geradas pelas atividades do dia a dia. Na mulher, o músculo mais importante desse conjunto para a continência urinária é o músculo pubococcígeo, parte do grupo dos elevadores do ânus.
A continência urinária é uma função que depende de dois mecanismos trabalhando em sincronia: o músculo detrusor da bexiga, que deve permanecer relaxado enquanto a bexiga está enchendo, e o esfíncter uretral, que deve permanecer fechado e resistir à pressão abdominal. O assoalho pélvico funciona como uma plataforma de suporte que comprime a uretra e o colo da bexiga contra a sínfise púbica, aumentando a resistência ao fluxo de urina. Quando esses músculos estão fortes e coordenados, a continência se mantém mesmo sob esforço. Quando estão fracos ou mal coordenados, o esfíncter cede.
O mecanismo da continência também envolve um reflexo neurológico: quando a pressão abdominal aumenta, os músculos do assoalho pélvico deveriam contrair reflexamente para antecipar e compensar essa pressão antes que ela chegue à uretra. Em mulheres com incontinência urinária de esforço, esse reflexo de pré-ativação está atrasado ou ausente. Os exercícios de Kegel, feitos corretamente e de forma progressiva, restauram tanto a força quanto esse reflexo de coordenação.
Tipos de incontinência urinária — esforço, urgência e mista
Nem toda perda de urina é igual, e entender o tipo de incontinência é essencial para direcionar o tratamento corretamente. Tratar uma incontinência de urgência com exercícios de Kegel isolados, por exemplo, é uma abordagem incompleta que vai frustrar o paciente.
A incontinência urinária de esforço é aquela que acontece com o aumento de pressão abdominal: tosse, espirro, risada, atividade física. A bexiga não está contraindo de forma involuntária, o que falha é a resistência do esfíncter e do assoalho pélvico à pressão. É a forma mais comum em mulheres jovens, especialmente no pós-parto e em praticantes de esportes de alto impacto.
A incontinência urinária de urgência é diferente: a bexiga contrai de forma involuntária e a mulher sente um desejo urgente e incontrolável de urinar, muitas vezes não chegando ao banheiro a tempo. Ela é causada por hiperatividade do músculo detrusor e responde melhor à terapia comportamental, medicação e reeducação vesical do que ao fortalecimento pélvico isolado. A incontinência mista combina os dois tipos, e é bastante comum em mulheres na perimenopausa. O fisioterapeuta identifica qual componente é predominante e ajusta o plano de tratamento a partir disso.
Causas e fatores de risco
A incontinência urinária de esforço resulta de um enfraquecimento ou disfunção dos mecanismos de suporte uretral e do assoalho pélvico. Mas o que leva a esse enfraquecimento? A lista de fatores é ampla e, para a maioria das mulheres, mais de um deles está presente ao mesmo tempo.
O parto vaginal é o fator de risco mais estudado e documentado. Durante o parto, os músculos do assoalho pélvico são submetidos a um estiramento extremo, e os nervos que os controlam podem sofrer lesões que comprometem a coordenação e a força muscular. Partos instrumentados com fórceps ou ventosa, partos prolongados e lacerações perineais extensas aumentam esse risco. Mas é importante dizer que a cesariana também não protege completamente, porque a gravidez em si já representa um período longo de sobrecarga sobre o assoalho pélvico pelo peso crescente do bebê.
Outros fatores relevantes incluem a menopausa, que reduz os níveis de estrogênio e afeta a qualidade do tecido conjuntivo de suporte uretral, o sobrepeso e a obesidade, que aumentam a pressão abdominal crônica sobre o assoalho pélvico, a tosse crônica por tabagismo ou doenças respiratórias, a constipação intestinal com esforço evacuatório repetido, e cirurgias pélvicas anteriores. Atividades físicas de alto impacto sem orientação adequada, como levantamento de peso com técnica errada ou corrida intensa sem preparo do assoalho pélvico, também aparecem como causas crescentes, especialmente em mulheres jovens e atletas.
Como reconhecer e diagnosticar a condição
Antes de qualquer coisa, preciso te dizer algo importante: a incontinência urinária não é normal, mesmo que seja comum. Comum e normal são coisas muito diferentes. A perda de urina é comum após o parto? Sim. É normal que isso persista por anos sem tratamento? Não. Esse é o ponto onde muitas mulheres perdem tempo valioso achando que “é assim mesmo” ou que “todo mundo tem isso depois de ter filho”.
Quanto mais cedo o diagnóstico e o início do tratamento, melhor o resultado. O assoalho pélvico responde muito melhor ao treinamento quando o padrão de disfunção ainda é recente do que quando está estabelecido há anos. Mas mesmo em casos crônicos, os resultados da fisioterapia pélvica são expressivos e justificam plenamente o início do tratamento.
O caminho começa com a avaliação de um profissional especializado, seja o médico ginecologista ou urologista para o diagnóstico clínico, seja a fisioterapeuta pélvica para a avaliação funcional do assoalho pélvico. Idealmente, os dois profissionais trabalham juntos, porque o tratamento ótimo frequentemente combina a fisioterapia com orientações médicas.
Os sintomas que você não deve normalizar
O sintoma mais óbvio da incontinência urinária de esforço é a perda de urina durante esforço físico. Mas existem outros sinais que fazem parte do quadro e que merecem atenção. Reconhecer o conjunto completo de sintomas ajuda tanto no diagnóstico quanto na percepção da gravidade da condição.
A perda pode ser desde algumas gotas durante uma risada intensa até um volume maior durante uma corrida ou aula de jump. Muitas mulheres descrevem a sensação de “não dar tempo de chegar ao banheiro” quando a bexiga já está relativamente cheia e qualquer impacto gera o escape. Outras relatam que acordam à noite sem nenhum problema, mas durante o dia qualquer atividade é um risco. Essa variação é típica da incontinência de esforço puro.
Desconforto, peso ou pressão na região pélvica, especialmente ao final do dia ou após atividade física, também podem indicar disfunção do assoalho pélvico mesmo sem perda de urina evidente. Dificuldade para espontaneamente esvaziar completamente a bexiga, sensação de que a bexiga não ficou totalmente vazia após urinar e urgência urinária acompanhando a perda de esforço sugerem uma forma mista que precisa de avaliação mais detalhada.
Avaliação fisioterapêutica do assoalho pélvico
Pelvic floor exercises
A avaliação fisioterapêutica do assoalho pélvico começa com a história clínica: quando os sintomas começaram, com que frequência ocorrem, quais situações os desencadeiam, qual o volume de perda aproximado, se há urgência associada e como isso impacta a qualidade de vida e as atividades diárias. Esses dados contextualizam o quadro muito antes de qualquer exame físico.
A avaliação funcional do assoalho pélvico é feita através da palpação vaginal com um ou dois dedos, com o objetivo de medir a força de contração, a resistência, a coordenação e a capacidade de relaxamento completo dos músculos. A escala mais usada para classificar essa força é a escala de Oxford modificada, que vai de 0 (sem contração perceptível) a 5 (contração forte com grande resistência). Esse dado é o ponto de partida para calibrar a intensidade do programa de exercícios de Kegel.
A fisioterapeuta também avalia a qualidade da contração: se a paciente está realmente contraindo o assoalho pélvico ou se está compensando com abdômen, glúteos ou coxas. Essa distinção é fundamental porque compensar não treina o músculo certo. Uma contração correta é discreta, interna e não move nenhuma outra parte do corpo. Identificar esse padrão incorreto e corrigi-lo logo nas primeiras sessões é o que vai determinar se o tratamento vai funcionar ou não.
Exames complementares: urodinâmica e ultrassom pélvico
Na maioria dos casos de incontinência urinária de esforço típica, o diagnóstico clínico e a avaliação fisioterapêutica são suficientes para iniciar o tratamento. Os exames complementares são reservados para situações específicas que justificam uma investigação mais aprofundada.
O estudo urodinâmico é o exame mais completo para avaliação da função vesical e uretral. Ele mede a pressão dentro da bexiga durante o enchimento e durante o esforço, avalia a contratilidade do detrusor e mede a pressão de perda uretral. Esse exame é indicado quando existe dúvida sobre o tipo de incontinência, quando os resultados do tratamento conservador são insatisfatórios, ou quando uma intervenção cirúrgica está sendo planejada. Para o início da fisioterapia em casos típicos, ele não é obrigatório.
O ultrassom pélvico ou perineal tem ganhado espaço na avaliação do assoalho pélvico porque permite visualizar em tempo real o movimento da bexiga e da uretra durante a contração e o esforço. Ele também detecta sinais de prolapso de órgãos pélvicos que podem estar associados à incontinência. É um exame não invasivo, acessível e que complementa muito bem a avaliação clínica, especialmente quando o diagnóstico não está claro pela anamnese e exame físico isolados.
Os exercícios de Kegel: história, mecanismo e como fazer certo
Os exercícios de Kegel são o pilar central do tratamento conservador da incontinência urinária de esforço. Estudos mostram redução de 50% a 80% nos episódios de perda urinária em mulheres que seguem um programa supervisionado de treinamento do assoalho pélvico por 8 a 12 semanas. Mas existe um porém: a maioria das mulheres que tenta fazer Kegel em casa, sem orientação, não está ativando o músculo certo. E treinar o músculo errado não resolve nada.
A eficácia dos Kegels depende diretamente de três fatores: identificar corretamente o músculo do assoalho pélvico, executar a contração com a técnica certa e manter a frequência e progressão adequadas ao longo do tempo. Qualquer um desses três fatores comprometido reduz drasticamente os resultados. Por isso, a supervisão de uma fisioterapeuta pélvica nas fases iniciais do programa não é luxo, é parte do tratamento.
O que diferencia os Kegels supervisionados dos Kegels “de YouTube” é exatamente a avaliação individual que permite personalizar o protocolo para cada paciente. Uma mulher com força 2 na escala de Oxford precisa de um programa diferente de uma com força 4. Uma mulher com predomínio de fibras lentas precisa de um protocolo diferente de uma com predomínio de fibras rápidas. Essa individualização é o que faz a diferença entre resultados mediocres e resultados expressivos.
Arnold Kegel e a origem dos exercícios
Os exercícios de Kegel foram criados pelo ginecologista americano Arnold Kegel no final da década de 1940. Kegel observou que mulheres no pós-parto apresentavam incontinência urinária decorrente do enfraquecimento dos músculos perineais e propôs um programa de exercícios de fortalecimento como alternativa aos procedimentos cirúrgicos da época. Seu artigo publicado em 1948, intitulado “Progressive Resistance Exercise in the Functional Restoration of the Perineal Muscles”, tornou-se um marco na história da fisioterapia pélvica.
O que tornava a proposta de Kegel inovadora para o período era a ideia de que músculos do assoalho pélvico, assim como qualquer outro músculo do corpo, respondiam ao princípio da sobrecarga progressiva. Ou seja, podiam ser treinados, fortalecidos e reeducados por meio de exercícios repetitivos e com progressão de intensidade. Kegel criava também um aparelho chamado perineômetro para medir a força de contração vaginal, que é o precursor direto dos dispositivos de biofeedback atuais.
Mais de 70 anos depois de sua descrição original, os exercícios de Kegel continuam sendo a base do tratamento conservador da incontinência urinária em todo o mundo. Os protocolos evoluíram, a base científica se expandiu enormemente e os recursos tecnológicos de biofeedback e eletroestimulação complementaram o arsenal terapêutico. Mas o princípio central de Kegel permanece: a musculatura pélvica responde ao treinamento.
Como identificar o músculo certo e fazer a contração correta
Identificar o músculo do assoalho pélvico é o primeiro desafio. E é um desafio real: esses são músculos que a maioria das pessoas nunca teve consciência de controlar voluntariamente. A forma mais descrita para identificá-los é tentar interromper o fluxo de urina no meio da micção. Os músculos usados para esse gesto são os do assoalho pélvico. Mas atenção: esse é apenas um exercício de identificação, não um exercício para fazer regularmente, porque interromper o fluxo de urina repetidamente pode desregular o padrão miccional e aumentar o risco de infecção urinária.
Outra forma de identificar o músculo é imaginar que você está tentando evitar a saída de gases, apertando o esfíncter anal para dentro. Para a mulher, a sensação correta de uma contração bem feita é a de um movimento de “apertar e levantar”, como se estivesse tentando sugar algo para dentro da vagina. Para o homem, a sensação é de o pênis se retrair levemente para dentro do corpo e os testículos subirem levemente. Em ambos os casos, o resto do corpo deve ficar completamente quieto: abdômen relaxado, glúteos soltos, coxas sem tensão, respiração contínua. Se você prender o ar ou apertar o abdômen, está fazendo errado.
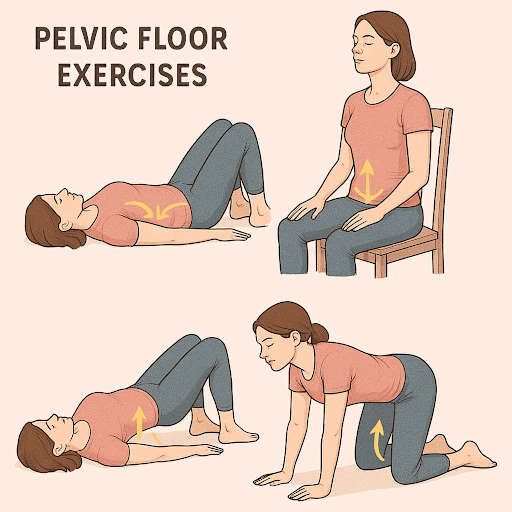
A técnica correta envolve três fases: a contração, a manutenção e o relaxamento. Contrair com firmeza os músculos do assoalho pélvico, mantendo por 3 a 10 segundos dependendo do nível de treinamento, e depois soltar completamente por um tempo equivalente ou maior. O relaxamento é tão importante quanto a contração: é ele que restaura o tônus de repouso e prepara o músculo para a próxima contração. Muitas pacientes contraem bem mas não relaxam completamente, e esse erro reduz a eficácia do treinamento e pode gerar hipertonia muscular.
Protocolos de treino: séries, repetições e progressão
O protocolo de exercícios de Kegel mais validado pela literatura para incontinência urinária de esforço é o de três séries diárias, com 10 a 15 contrações por série, realizadas em posições progressivamente mais desafiadoras. Começar deitada, depois sentada, depois de pé e finalmente durante as atividades que desencadeiam a perda urinária, como caminhar ou pular.
A progressão deve respeitar o princípio da sobrecarga. Nas primeiras semanas, o trabalho é de consciência e resistência básica. À medida que o músculo responde, aumenta-se o tempo de manutenção da contração, o número de repetições e a complexidade da posição. A recomendação geral é de no mínimo 8 a 12 semanas de treinamento consistente antes de avaliar os resultados, porque o músculo leva esse tempo para se hipertrofiar e para que as adaptações neurais se consolidem.
Existe um tipo específico de Kegel chamado de “Kegel de fechamento rápido” ou “the knack”, que é particularmente importante para a incontinência de esforço. Nele, a mulher aprende a fazer uma contração rápida e intensa do assoalho pélvico exatamente no momento anterior ao esforço: antes de tossir, antes de espirrar, antes de levantar algo pesado. Esse reflexo voluntário antecipado compensa a ausência do reflexo automático de pré-ativação que está atrasado na incontinência de esforço. Com a prática, ele se torna cada vez mais automático.
Fisioterapia pélvica além dos Kegels
Pelvic floor biofeedback steps
Os exercícios de Kegel são fundamentais, mas a fisioterapia pélvica moderna vai muito além deles. Existem recursos tecnológicos e abordagens complementares que potencializam os resultados do treinamento muscular, especialmente nos casos onde os Kegels isolados não estão sendo suficientes ou onde a paciente tem dificuldade de identificar e isolar o músculo correto.
A combinação de recursos diferentes dentro de um protocolo estruturado é o que diferencia uma fisioterapia pélvica de alta qualidade de um simples “faça Kegel em casa”. Cada recurso atua em um aspecto diferente da disfunção: o biofeedback na consciência e precisão, a eletroestimulação na força e coordenação passiva, os cones vaginais no treinamento funcional e a terapia comportamental nos hábitos que perpetuam a condição.
A escolha dos recursos complementares é sempre individualizada. Não existe um protocolo único que funciona para todas as pacientes. Uma mulher com força muscular muito baixa que não consegue nem perceber a contração vai se beneficiar muito do biofeedback e da eletroestimulação nas fases iniciais. Uma mulher com força razoável mas sem coordenação vai se beneficiar mais dos cones vaginais e do trabalho de pré-ativação reflexa.
Biofeedback eletromiográfico: precisão no treinamento
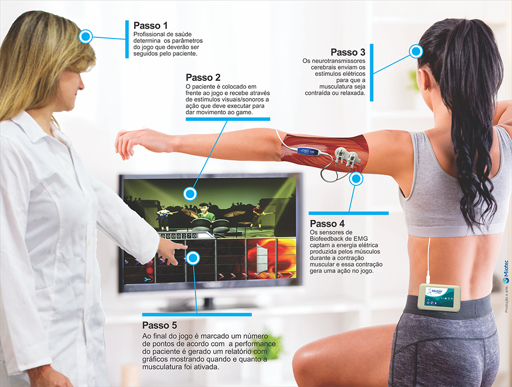
O biofeedback eletromiográfico é um dos recursos mais valiosos disponíveis na fisioterapia pélvica para incontinência urinária. Assim como descrito no contexto do vaginismo, ele capta em tempo real a atividade elétrica dos músculos do assoalho pélvico e exibe essa informação visualmente na tela. Na incontinência de esforço, essa tecnologia tem uma aplicação adicional crucial: mostrar para a paciente se ela está contraindo antes, durante ou depois do aumento de pressão abdominal.
Um dos objetivos mais importantes do biofeedback no tratamento da incontinência é treinar a pré-ativação reflexa. A paciente aprende a observar no gráfico o momento exato em que a contração do assoalho ocorre em relação ao momento da tosse ou do esforço simulado. Com a prática guiada pelo feedback visual, ela vai antecipando progressivamente essa contração, até que ela aconteça automaticamente antes da pressão. Esse é o mecanismo real que elimina a perda urinária no dia a dia.
O biofeedback também resolve o problema mais comum que compromete os Kegels em casa: a compensação com músculos errados. Quando a paciente aperta abdômen ou glúteos em vez de contrair o assoalho, o gráfico mostra ausência de atividade no músculo-alvo. Esse feedback imediato é muito mais eficaz do que qualquer instrução verbal para corrigir a técnica. Estudos mostram que mulheres que treinam com biofeedback têm resultados superiores em força e redução de episódios de incontinência comparadas às que treinam apenas com instrução verbal.
Eletroestimulação e cones vaginais
A eletroestimulação funcional é usada no tratamento da incontinência urinária de esforço em dois contextos principais: para pacientes com força muscular muito baixa, que não conseguem ainda fazer contrações voluntárias eficazes, e para aquelas com predomínio de fibras lentas que precisam de estímulo direto para recrutamento das fibras rápidas de resposta imediata.
A corrente elétrica é aplicada por meio de eletrodo interno (endovaginal) ou eletrodos externos perineal e suprapúbico, com parâmetros de frequência que variam conforme o objetivo terapêutico: frequências mais altas (50 Hz) para fortalecimento das fibras rápidas, e frequências mais baixas (10 a 20 Hz) para a inibição das contrações involuntárias do detrusor nos casos mistos. A sensação é de uma leve pulsação ou formigamento na região pélvica, não é dolorosa e é bem tolerada pela maioria das pacientes.
Os cones vaginais são pesos em formato cônico que variam de 20 a 100 gramas, inseridos na vagina durante as atividades do dia a dia. A sensação de que o cone vai cair provoca uma contração reflexa dos músculos do assoalho pélvico para retê-lo, promovendo um treino funcional integrado às atividades cotidianas. A progressão é feita aumentando gradualmente o peso do cone e o tempo de uso. É um recurso prático e que treina o músculo em contextos reais de uso, o que tem alta transferência para as situações que antes causavam a perda urinária.
Terapia comportamental e reeducação vesical
A terapia comportamental é um componente do tratamento da incontinência urinária que vai além do músculo e atua nos hábitos e comportamentos que perpetuam ou agravam a condição. Ela é especialmente importante nos casos de incontinência mista e urgência, mas tem elementos relevantes também para a incontinência de esforço pura.
A orientação sobre ingesta hídrica é um exemplo. Muitas pacientes com incontinência reduzem drasticamente o consumo de água achando que isso vai diminuir os episódios de perda. O efeito real é o oposto: a urina concentrada irrita a parede da bexiga, aumentando a urgência e a hipersensibilidade vesical. A quantidade adequada de água diária, entre 1,5 e 2 litros, mantém a urina em concentração normal e a bexiga menos reativa.
A identificação de alimentos e bebidas que irritam a bexiga também faz parte do protocolo comportamental. Cafeína, álcool, bebidas gaseificadas, frutas cítricas e alimentos muito condimentados são os principais irritantes vesicais. Reduzir o consumo dessas substâncias, especialmente nas horas antes de atividades físicas, produz melhora perceptível nos sintomas em muitas pacientes. A reeducação do hábito miccional, com orientação sobre a frequência ideal de micções e sobre como resistir à urgência de forma progressiva, completa esse conjunto de intervenções comportamentais.
Resultados, adesão e prevenção a longo prazo
A eficácia dos exercícios de Kegel e da fisioterapia pélvica no tratamento da incontinência urinária de esforço é uma das áreas mais bem documentadas da fisioterapia. Não existe dúvida científica sobre esse tema. O que existe, e precisa ser dito com honestidade, é que os resultados dependem diretamente da adesão da paciente ao programa e da qualidade da orientação profissional recebida.
Uma revisão sistemática com metanálise publicada na literatura urológica incluindo ensaios clínicos randomizados identificou que mulheres submetidas a programas supervisionados de treinamento do assoalho pélvico tiveram até 8 vezes mais chances de cura da incontinência urinária de esforço em comparação com mulheres sem tratamento ativo. Esse é um resultado expressivo que posiciona a fisioterapia pélvica como intervenção de alta eficácia e deve ser o argumento principal para quem ainda está adiando o início do tratamento.
O desafio não é a eficácia do tratamento, é a adesão. Estudos mostram que um número significativo de mulheres que inicia o programa de Kegel abandona antes de completar as 8 a 12 semanas necessárias para resultados consistentes. O que mantém as pacientes no programa é a combinação de resultados perceptíveis precoces, acompanhamento profissional regular e compreensão do mecanismo de funcionamento do tratamento.
O que a ciência diz sobre a eficácia dos Kegels
Pelvic floor exercise

A literatura científica sobre Kegels para incontinência urinária de esforço é robusta e consistente. Estudos de Berlezi et al. (2013) mostraram que protocolos de Kegel promoveram aumento da força muscular e do tempo de sustentação da contração, com redução de 80% das queixas de perda urinária ao esforço em mulheres que seguiram o programa por 2 a 3 meses.
Moroni et al. (2016), em uma revisão sistemática com metanálise, identificou que os exercícios de Kegel promovem hipertrofia dos esfíncteres uretrais, o que reduz tanto o número de episódios de incontinência quanto a mobilidade do colo da bexiga durante a tosse. Essa é a comprovação fisiológica do mecanismo: mais músculo, mais espessura, mais resistência à pressão. A pesquisa de revisão sistemática publicada na Revista JRG concluiu que a adesão à fisioterapia pélvica resultou em diminuição significativa dos episódios de incontinência e melhora da qualidade de vida das mulheres, com retomada de atividades diárias com confiança.
A pesquisa da USP publicada em 2022 reforça que a fisioterapia pélvica, com exercícios para a região pélvica, melhora a incontinência urinária ao recuperar a função dos músculos do assoalho pélvico, com uso de um leque de técnicas que vai do alongamento e fortalecimento até a eletroterapia. O consenso científico é claro: funciona, funciona bem e funciona sem os riscos e os custos de cirurgias e medicamentos.
Erros comuns que comprometem os resultados
Fazer Kegel “errado” é mais comum do que parece, e é exatamente por isso que a supervisão profissional nas fases iniciais faz tanta diferença. O erro mais frequente é a substituição: a paciente aperta abdômen, glúteos ou adutores em vez de contrair o assoalho pélvico. Esses músculos compensatórios são mais fáceis de perceber e controlar, então o sistema nervoso os usa automaticamente quando o músculo-alvo ainda não tem boa representação cortical. O resultado é semanas ou meses de treino que não fortalecem o músculo certo.
Outro erro muito comum é fazer força para baixo em vez de puxar para cima. A contração correta do assoalho pélvico é sempre um movimento de “apertar e levantar”, como se você estivesse sugando algo para dentro. O movimento de empurrar para baixo, como na evacuação, é o exato oposto do que se pretende e pode agravar o quadro a longo prazo, contribuindo para prolapso e piora da incontinência.
Prender a respiração durante a contração é outro erro que aparece com frequência. Quando você prende o ar, a pressão intra-abdominal aumenta, o que sobrecarrega o assoalho pélvico exatamente no momento em que ele deveria estar se exercitando de forma controlada. A respiração deve ser contínua e relaxada durante todo o exercício. Por fim, a falta de consistência temporal: fazer Kegel três dias seguidos e depois parar por uma semana não gera as adaptações neuromusculares necessárias. O músculo responde à frequência do estímulo, não à intensidade isolada de sessões esparsas.
Como manter o assoalho pélvico saudável para sempre
A boa notícia sobre a saúde do assoalho pélvico é que, diferente de cirurgias e medicamentos, os ganhos conquistados com o treinamento podem ser mantidos indefinidamente com uma rotina de manutenção simples e consistente. O músculo que foi fortalecido vai continuar forte enquanto receber estímulo regular. E ao contrário do que muita gente pensa, manutenção exige muito menos esforço do que aquisição.
Uma rotina de manutenção eficaz inclui uma série diária de 10 contrações lentas e uma série de 5 a 10 contrações rápidas, feitas em posições variadas ao longo do dia. Isso representa menos de 5 minutos diários de trabalho. A integração dos Kegels à rotina do dia a dia, feitos enquanto escova os dentes, espera o café ferver ou está no sinal vermelho, é a estratégia de adesão mais eficaz a longo prazo.
Além do treinamento específico, hábitos gerais de saúde impactam diretamente a saúde do assoalho pélvico. Manter o peso corporal adequado reduz a pressão abdominal crônica sobre o assoalho. Tratar a constipação intestinal evita o esforço evacuatório repetido. Cessar o tabagismo elimina a tosse crônica que sobrecarrega a musculatura. Praticar atividades físicas de alto impacto, como corrida e jump, com o assoalho pélvico preparado e, quando necessário, com proteção adicional através de faixas de suporte pélvico, é fundamental para atletas e praticantes de esporte regular. A saúde do assoalho pélvico não é um projeto de 12 semanas. É um hábito de vida.
Exercícios Práticos para Fixar o Aprendizado
Esses dois exercícios fazem parte do protocolo básico de treinamento do assoalho pélvico para incontinência urinária de esforço. São seguros, sem equipamento, e podem ser feitos em casa todos os dias.
Exercício 1 — Kegel com contração lenta e progressão de tempo
Deite-se de costas com os joelhos dobrados e os pés apoiados. Esvazie a bexiga antes de começar. Identifique o músculo do assoalho pélvico tentando “puxar para dentro e para cima” sem contrair abdômen, glúteos ou coxas. Contraia com firmeza esse músculo e mantenha por 5 segundos. Solte completamente por 5 segundos. Repita 10 vezes. Faça 3 séries ao dia: de manhã, à tarde e à noite. Após 2 semanas, progrida para 8 segundos de contração e 8 de relaxamento.
Pergunta: Por que o exercício começa deitado e não em pé, se no dia a dia as perdas acontecem em posição vertical?
Resposta: A posição deitada reduz a influência da gravidade sobre o assoalho pélvico e facilita o isolamento do músculo correto sem compensações. É a posição onde o sistema nervoso consegue “aprender” o padrão de contração correta com menos interferência dos músculos ao redor. Depois que a paciente domina a contração na posição deitada com boa técnica, a fisioterapeuta progressivamente introduz a posição sentada e depois em pé, onde a gravidade aumenta o desafio e o treino passa a ser mais funcional. Começar em pé antes de ter consciência muscular adequada resulta quase sempre em compensação com abdômen e glúteos.
Exercício 2 — Kegel rápido com “the knack” durante esforço simulado
Na posição sentada, faça uma contração rápida e intensa do assoalho pélvico imediatamente antes de tossir deliberadamente. Não espere a tosse para contrair: contraia primeiro, tosse depois. Repita 10 vezes. Em seguida, tente o mesmo com um espirro simulado (ou real) e com o gesto de se levantar da cadeira rapidamente. O objetivo é treinar a antecipação consciente da contração ao esforço. Faça esse exercício 2 vezes ao dia, em 3 séries de 10 repetições.
Pergunta: Por que contrair antes da tosse e não durante, se o escape acontece no momento da pressão?
Resposta: O escape acontece no momento em que a pressão intrabdominal supera a resistência uretral, e esse momento começa exatamente com a fase explosiva inicial da tosse. Se a contração do assoalho ocorre junto com a tosse ou depois dela, o pico de pressão já passou pela uretra antes da resistência muscular estar estabelecida. Contrair meio segundo antes fecha a uretra e aumenta a resistência antes que a onda de pressão chegue, impedindo o escape. Com a prática repetida, esse gesto de pré-ativação começa a acontecer de forma reflexa automática, sem precisar pensar, que é exatamente o objetivo final do tratamento.
A incontinência urinária de esforço não precisa ser um limite na sua vida. Com os exercícios de Kegel corretos, conduzidos com supervisão profissional e consistência diária, a maioria das mulheres consegue reduzir ou eliminar completamente os episódios de perda em poucos meses. O assoalho pélvico é um músculo, e músculos respondem ao treinamento. Trate-o com o mesmo respeito que você dá a qualquer outro músculo do seu corpo.

“Olá! Sou a Dra. Fernanda. Sempre acreditei que a fisioterapia é a arte de devolver sorrisos através do movimento. Minha trajetória na área da saúde começou com um propósito claro: oferecer um atendimento onde o paciente é ouvido e compreendido em sua totalidade, não apenas em sua dor física.
Graduada pela Unicamp e com especialização em Fisioterapia, dedico meus dias a estudar e aplicar técnicas que unam conforto e resultado. Entendo que cada corpo tem seu tempo e cada reabilitação é uma jornada única.
No meu consultório, você encontrará uma profissional apaixonada pelo que faz, pronta para segurar na sua mão e guiar seu caminho rumo a uma vida com mais qualidade e liberdade.”