Se você veio até aqui, provavelmente carrega uma dor que vai muito além do físico. O vaginismo é uma das condições mais silenciosas e mal compreendidas da saúde da mulher, cercada de tabu, culpa e desinformação. E a primeira coisa que preciso te dizer é que existe tratamento, existe saída, e a fisioterapia pélvica tem um papel central e comprovado nessa jornada. Você não está sozinha, e o que seu corpo faz não é fraqueza — é uma resposta que pode ser reaprendida com tempo, cuidado e técnica.
O que é o vaginismo e como ele se manifesta
O vaginismo é uma disfunção sexual caracterizada por contrações involuntárias e persistentes dos músculos do assoalho pélvico, especialmente os que envolvem a entrada da vagina. Essas contrações acontecem sem que a mulher queira, sem que ela consiga controlar conscientemente, e tornam a penetração vaginal dolorosa, difícil ou completamente impossível. Não é frescura. Não é falta de vontade. É uma resposta muscular real que o sistema nervoso instalou como mecanismo de defesa e que a fisioterapia pélvica sabe como reverter.
O que torna o vaginismo tão desafiador de tratar sem orientação profissional é justamente o ciclo que ele cria: a antecipação da dor gera tensão, a tensão aumenta a contração muscular, a contração confirma a dor, e a dor reforça o medo. Esse ciclo se retroalimenta cada vez que uma tentativa frustrada acontece, e vai se instalando cada vez mais fundo no sistema nervoso. Quebrar esse ciclo é o coração de todo o tratamento.
A boa notícia, e isso precisa ser dito com clareza, é que estudos mostram taxas de sucesso expressivas com a fisioterapia pélvica. Pesquisa de Ter Kuile et al. (2013) relatou 83% de sucesso em penetração vaginal sem dor após 6 a 12 semanas de terapia de exposição assistida. Esse número representa mulheres reais que chegaram ao consultório com a mesma dor que você talvez esteja sentindo agora.
A contração involuntária e o papel do assoalho pélvico
Pelvic floor muscles anatomy
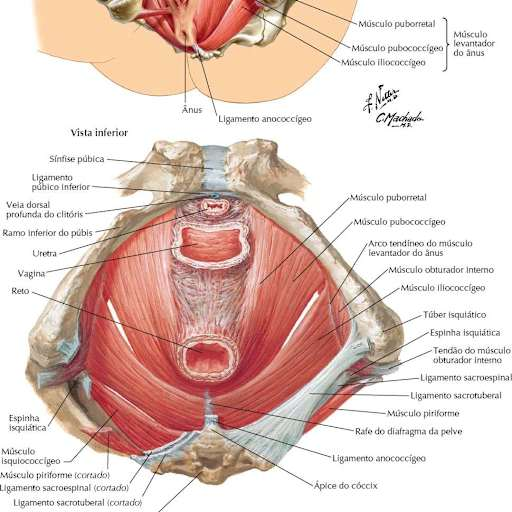
O assoalho pélvico é um conjunto de músculos, fáscias e ligamentos que forma o fundo da pelve, como um cesto que sustenta a bexiga, o útero e o reto. Esses músculos têm funções vitais: controle da micção e da evacuação, suporte dos órgãos pélvicos, participação no parto e, sim, função sexual. São músculos que deveriam contrair e relaxar de forma coordenada e voluntária.
No vaginismo, essa coordenação se perde. Os músculos elevadores do ânus e os músculos superficiais do períneo, especialmente o bulboesponjoso e o isquiocavernoso, entram em espasmo involuntário diante de qualquer estímulo relacionado à penetração. Esse espasmo pode ser tão intenso que impede completamente a introdução de qualquer objeto na vagina, seja o pênis, um dedo, um absorvente interno ou um espéculo ginecológico. O músculo não obedece ao comando consciente da mulher, porque o comando está sendo sobrescrito pelo sistema nervoso autônomo em modo de alerta e proteção.
É fundamental entender que esses músculos em espasmo são normais, saudáveis e funcionais do ponto de vista estrutural. O problema não é anatômico, é funcional e neurológico. O tecido está intacto — o que está alterado é o padrão de resposta do sistema nervoso. E isso, diferentemente de uma lesão estrutural, tem solução com o trabalho fisioterapêutico correto.
Vaginismo primário e secundário — qual a diferença
O vaginismo é classificado em dois tipos principais, e essa distinção tem importância clínica real porque orienta parte da abordagem terapêutica. Entender em qual categoria você se encontra ajuda tanto no processo de autocompreensão quanto na conversa com os profissionais que vão te acompanhar.
O vaginismo primário é aquele que sempre esteve presente. A mulher nunca conseguiu ter uma penetração vaginal sem dor ou sem a barreira muscular. Frequentemente, ela relata dificuldade desde as primeiras tentativas de usar absorvente interno ou desde o primeiro exame ginecológico na adolescência. O componente psicológico costuma ser mais forte nesse tipo, com influências que incluem educação sexual repressiva, mensagens negativas sobre o sexo, traumas na infância ou simplesmente uma hipersensibilidade do sistema nervoso central que nunca teve um estímulo que desfizesse o padrão defensivo.
O vaginismo secundário surge após um período em que a mulher teve relações sexuais sem dor. Um evento específico funciona como gatilho: um parto com laceração, uma cirurgia ginecológica, uma infecção vaginal recorrente, um episódio de violência sexual, um período longo de abstinência ou uma experiência sexual traumática. O corpo aprende a associar a penetração com dor e instala a contração como proteção. Esse tipo tende a responder muito bem à fisioterapia porque o sistema nervoso já tem a memória do movimento correto registrada, e o trabalho é ressignificar essa memória.
Causas físicas, emocionais e o ciclo dor-medo-tensão
O vaginismo não tem uma causa única e linear. O que a literatura mostra, e o que a clínica confirma dia após dia, é que na grande maioria dos casos existe uma combinação de fatores físicos e emocionais que se reforçam mutuamente. Tratar apenas um dos lados dessa equação produz resultados incompletos.
Do ponto de vista físico, condições como vulvodínia, líquen escleroso, endometriose, infecções recorrentes e episiotomias malsucedidas podem criar uma memória de dor local que o sistema nervoso registra e tenta evitar a todo custo. Alterações hormonais, como as que ocorrem na menopausa ou durante o aleitamento materno, reduzem a lubrificação e a elasticidade vaginal, aumentando a sensibilidade dolorosa e potencialmente instalando o espasmo muscular.
Do ponto de vista emocional, ansiedade de desempenho, medo de gravidez, traumas não processados, conflitos na relação, rigidez na educação religiosa ou cultural sobre sexualidade, todos esses fatores ativam o sistema nervoso simpático, que é literalmente o sistema de luta e fuga do organismo. Quando esse sistema está ativado, a musculatura do assoalho pélvico se contrai como parte da resposta de proteção. O ciclo se fecha: dor confirma o medo, o medo aumenta a tensão, a tensão cria mais dor. Romper esse ciclo exige trabalho tanto no corpo quanto na mente, e é por isso que a fisioterapia pélvica sozinha raramente é o suficiente, mas é sempre parte indispensável do processo.
Diagnóstico e avaliação fisioterapêutica
Chegar à primeira consulta de fisioterapia pélvica para tratar o vaginismo exige coragem. Muitas mulheres levam anos para buscar ajuda, carregando em silêncio a dor, a vergonha e a sensação de que algo de errado existe com elas. O ambiente de uma clínica de fisioterapia pélvica bem conduzida precisa ser o primeiro agente terapêutico: acolhedor, isento de julgamento, seguro.
A avaliação fisioterapêutica não começa com exame físico. Começa com conversa. A fisioterapeuta vai querer entender sua história, seus sintomas, o que desencadeia a contração, o que você já tentou, como isso afeta sua vida e seus relacionamentos. Toda essa informação é tão clinicamente relevante quanto qualquer dado do exame físico. Sem esse contexto, o tratamento fica técnico e frio, e o vaginismo não responde bem a tratamentos frios.
O diagnóstico do vaginismo é fundamentalmente clínico: baseado na história da paciente e, quando tolerado, no exame físico do assoalho pélvico. Não existe exame de sangue nem imagem que confirme ou descarte o diagnóstico. O que confirma é a presença do padrão de espasmo involuntário e sua interferência nas atividades sexuais e ginecológicas.
A primeira consulta: como acontece a avaliação do assoalho pélvico
A avaliação fisioterapêutica do assoalho pélvico segue um protocolo específico, mas com uma flexibilidade essencial: o ritmo é sempre determinado pelo conforto e pela disposição da paciente. Nenhuma etapa do exame físico é realizada sem explicação prévia e consentimento explícito. Se em algum momento você quiser parar, para. Sem pressão, sem julgamento.
A parte mais objetiva da avaliação inclui a observação externa do períneo, a identificação de pontos de tensão ou dor à palpação externa, a avaliação da capacidade de contrair e relaxar voluntariamente os músculos do assoalho pélvico e, quando tolerado, a avaliação interna com um ou dois dedos para mapear o tônus muscular, os pontos de hipertonia e a presença de trigger points, que são aqueles pontos de dor muscular concentrada. Essa avaliação interna não é obrigatória nas primeiras sessões e muitas vezes é introduzida gradualmente ao longo do processo terapêutico.
A avaliação da força, resistência e coordenação dos músculos do assoalho pélvico também faz parte do protocolo. O que a fisioterapeuta quer entender é: esses músculos conseguem relaxar completamente? Existe simetria entre os lados? Há pontos de tensão localizados que estão contribuindo para o espasmo? Com essas informações em mãos, ela pode montar um plano de tratamento verdadeiramente individualizado, não um protocolo genérico aplicado a todas as pacientes da mesma forma.
Graus do vaginismo e impacto na vida da mulher
Pelvic physiotherapy session
O vaginismo é graduado em uma escala de I a V, que vai desde uma leve tensão que cede com estímulo até o espasmo completo que impede qualquer tentativa de penetração e provoca contração de todo o corpo. Essa gradação não serve para classificar a gravidade do sofrimento — toda experiência de dor e bloqueio é válida e merece atenção — mas serve para orientar a progressão do tratamento.
No grau I, a mulher sente tensão muscular mas ainda consegue relaxar com encouragement e cuidado. No grau II, a tensão é mais firme mas o exame físico ainda é possível com desconforto. Nos graus III e IV, qualquer aproximação já desencadeia o espasmo, e no grau V, a mulher contrai também as coxas, as nádegas e todo o corpo em um reflexo defensivo generalizado. Saber em qual grau a paciente está ajuda a calibrar o ponto de partida do tratamento sem criar novas experiências traumáticas.
O impacto do vaginismo vai muito além da relação sexual. Exames preventivos como o Papanicolau se tornam uma experiência de ansiedade e dor. Relacionamentos afetivos sofrem com a falta de intimidade física. A autoestima é afetada pela sensação de “defeito” ou inadequação. Muitas mulheres desenvolvem quadros de ansiedade associada, depressão e evitação de situações relacionadas à sexualidade. Tratar o vaginismo é tratar a mulher inteira, não apenas um músculo.
A importância da abordagem multidisciplinar
O vaginismo é uma condição que raramente se resolve com um único profissional. A fisioterapia pélvica trata o componente muscular e funcional com excelência, mas quando o componente emocional e psicológico é expressivo, o trabalho paralelo com psicólogo especializado em sexualidade é indispensável.
O ginecologista tem papel importante na avaliação inicial, descartando condições físicas associadas como vulvodínia, dermatoses, infecções e alterações hormonais que precisam de tratamento médico específico. Em alguns casos, o uso de medicação para redução da ansiedade ou cremes tópicos de anestesia local pode ser parte do plano de tratamento inicial, sempre em combinação com a fisioterapia.
O sexólogo e o terapeuta de casal entram quando o vaginismo afeta a relação de forma expressiva, trazendo conflitos, distanciamento emocional ou pressão do parceiro que precisam ser trabalhados no contexto relacional. A comunicação aberta sobre o vaginismo dentro do relacionamento é parte do tratamento, e profissionais que entendem essa dinâmica fazem uma diferença real nos resultados. Uma equipe integrada, trabalhando de forma coordenada, produz resultados muito superiores a profissionais trabalhando em silos independentes.
As principais técnicas da fisioterapia pélvica
A fisioterapia pélvica dispõe de um conjunto de ferramentas específicas e bem fundamentadas para o tratamento do vaginismo. O que diferencia uma abordagem eficaz de uma experiência frustrante não é a quantidade de recursos utilizados, mas a forma como eles são aplicados: com paciência, progressão respeitosa e escuta constante da paciente em cada sessão.
Nenhuma técnica funciona da mesma forma para todas as mulheres. O que funciona rápido para uma pode demorar mais para outra, e isso não tem nada a ver com força de vontade ou com a gravidade do caso. O sistema nervoso de cada pessoa tem seu próprio ritmo de reorganização, e respeitar esse ritmo é parte do tratamento, não obstáculo a ele.
O que a literatura científica mostra de forma consistente é que a combinação de técnicas produz resultados superiores ao uso de qualquer técnica isolada. Biofeedback aliado a exercícios de consciência corporal e dilatadores progressivos, por exemplo, é mais eficaz do que usar cada um desses recursos de forma separada. A integração das abordagens é o que faz a diferença clínica.
Massagem perineal e liberação miofascial
Pelvic floor biofeedback therapy
A massagem perineal é a técnica mais direta e ao mesmo tempo mais delicada do repertório terapêutico para o vaginismo. Ela consiste em manipulação manual dos músculos do períneo e do assoalho pélvico com o objetivo de identificar e liberar pontos de tensão, promover relaxamento muscular e aumentar a percepção sensorial da paciente sobre essa região do corpo.
Na prática, a fisioterapeuta aplica pressão calibrada sobre os músculos hipertônicos, trabalhando os trigger points com técnicas de isquemia e liberação, alongamento progressivo das fibras musculares e deslizamentos que mobilizam a fáscia pélvica. A diferença entre uma massagem perineal terapêutica e uma tentativa leiga de “relaxar” a região está na habilidade de identificar exatamente onde está a tensão, em que intensidade aplicar e como combinar a técnica manual com a respiração da paciente para potencializar o relaxamento.
A liberação miofascial dos músculos elevadores do ânus, especialmente o pubococcígeo e o iliococcígeo, é frequentemente necessária em pacientes com vaginismo mais estabelecido. Esses músculos desenvolvem aderências e encurtamentos que vão além do espasmo agudo, e a liberação manual produz mudanças que exercícios isolados não conseguiriam alcançar. Muitas pacientes relatam uma sensação de alívio expressivo logo após as primeiras sessões de trabalho manual, mesmo antes de qualquer progresso com os dilatadores.
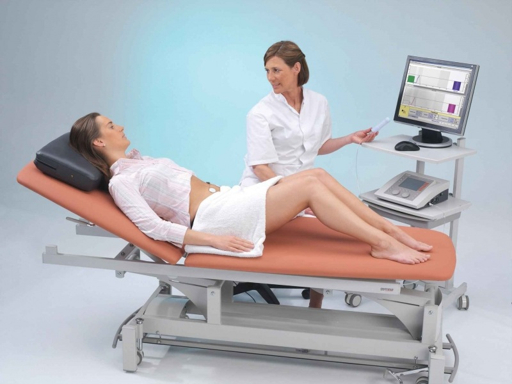
Biofeedback: aprendendo a controlar o que parecia incontrolável
O biofeedback é, provavelmente, o recurso mais transformador disponível no tratamento do vaginismo. E não é exagero usar a palavra transformador. O aparelho capta em tempo real a atividade elétrica dos músculos do assoalho pélvico e exibe essa informação na tela do computador na forma de um gráfico. A paciente vê, com os próprios olhos, quando seus músculos estão contraindo e quando estão relaxando.
Essa visualização em tempo real resolve um dos maiores obstáculos do tratamento do vaginismo: a dissociação. Muitas mulheres com vaginismo perderam completamente a percepção de controle sobre esses músculos. Elas dizem “eu não consigo relaxar”, e dizem isso de boa-fé, porque genuinamente não percebem quando estão contraindo e quando estão soltas. O biofeedback devolve essa percepção de forma objetiva, visual e imediata. Quando a paciente vê a curva descer na tela em resposta à sua respiração, algo muda na relação dela com o próprio corpo.
A fisioterapeuta usa o biofeedback de forma ativa: mostra como a curva de contração se parece, ensina exercícios específicos de relaxamento e pede que a paciente tente reproduzi-los observando o gráfico, e vai treinando a capacidade de contrair e relaxar de forma voluntária e precisa. Com o tempo, a paciente desenvolve uma consciência muscular que leva para fora da sessão e aplica nas situações reais do cotidiano. É uma reeducação neuromotora que passa pela cognição, pela emoção e pelo músculo ao mesmo tempo.
Dilatadores progressivos: dessensibilização com segurança
Os dilatadores vaginais são objetos cilíndricos em tamanhos progressivos, do menor para o maior, usados no processo de dessensibilização gradual do canal vaginal. O objetivo não é “esticar” nada. O objetivo é criar experiências de penetração controladas, sem dor, sem surpresa e sem pressão, que vão reconstituindo no sistema nervoso uma memória diferente: a de que a penetração pode acontecer sem ameaça.
O processo começa sempre pelo diâmetro que a paciente tolera sem desconforto, que às vezes é o dilatador de menor tamanho disponível, e às vezes começa ainda antes disso, com a percepção do próprio toque dos dedos na região perineal. A progressão é absolutamente individual. Não existe meta de “chegar ao número X em tantas semanas”. O que existe é respeito pelo ritmo do sistema nervoso de cada mulher.
Os exercícios com dilatadores são geralmente ensinados pela fisioterapeuta e depois realizados pela paciente em casa, de forma autônoma, em ambiente privado e confortável. A paciente aprende a usar a respiração para facilitar o relaxamento muscular, a introduzir o dilatador no momento certo do ciclo respiratório, a manter a presença do objeto enquanto os músculos se adaptam e a progredir de tamanho apenas quando sentir que o tamanho atual já não oferece resistência. Esse processo de autonomia é terapêutico em si mesmo: a mulher começa a se tornar agente do próprio tratamento.
Recursos complementares no tratamento
Além das três técnicas principais, a fisioterapia pélvica conta com recursos complementares que potencializam os resultados e endereçam aspectos do vaginismo que a massagem, o biofeedback e os dilatadores sozinhos não cobrem completamente. A combinação correta desses recursos, personalizada para cada paciente, é o que diferencia um protocolo superficial de um tratamento realmente eficaz.
A evidência científica apoia o uso integrado de diferentes abordagens. Revisão sistemática publicada na Revista de Fisioterapia demonstrou que protocolos compostos por dois ou mais recursos apresentaram resultados superiores aos que utilizaram apenas uma técnica, especialmente no que se refere à redução da dor e ao aumento da capacidade de penetração. Isso reforça que não existe bala de prata no tratamento do vaginismo, mas existe combinação inteligente de ferramentas.
O tempo de tratamento é variável, mas os estudos apontam para uma média de 6 a 16 semanas de fisioterapia pélvica para resultados significativos na maioria dos casos. Casos com vaginismo de grau mais elevado ou com componente psicológico mais complexo podem levar mais tempo, mas o progresso é consistente quando o protocolo é seguido com regularidade.
Eletroestimulação e modulação do tônus muscular
A eletroestimulação funcional é um recurso que utiliza correntes elétricas de baixa intensidade aplicadas sobre os músculos do assoalho pélvico para modular seu tônus. No contexto do vaginismo, o objetivo não é fortalecer a musculatura — que já está em excesso de tônus — mas sim promover o relaxamento reflexo dos músculos hipertônicos por meio de correntes específicas.
A corrente TENS, já mencionada no contexto do punho e do tendão, também tem aplicação no assoalho pélvico para controle da dor e modulação do sinal nervoso que mantém o espasmo. A eletroestimulação com correntes de relaxamento, como a corrente farádica em parâmetros sublimiares ou as correntes específicas de inibição muscular, é aplicada com eletrodos externos ou internos conforme o grau de tolerância da paciente. Essa técnica tem o adicional benefício de aumentar o fluxo sanguíneo local, o que melhora a nutrição e a elasticidade do tecido perineal.
O TENS endovaginal, quando tolerado, é uma das abordagens mais eficazes para casos de dor pélvica crônica associada ao vaginismo. Ele age diretamente nos nociceptores locais, modulando a transmissão do sinal de dor antes que ele chegue ao sistema nervoso central e confirme o ciclo de proteção. Utilizado em conjunto com as demais técnicas, reduz significativamente a percepção dolorosa nas primeiras fases do tratamento, criando uma janela de abertura para que o trabalho de dessensibilização progrida mais facilmente.
Cinesioterapia pélvica: consciência, coordenação e relaxamento
A cinesioterapia pélvica é o trabalho com exercícios específicos para o assoalho pélvico, com foco na consciência muscular, na coordenação entre contração e relaxamento e na propriocepção dessa região. No vaginismo, o ponto mais importante dessa cinesioterapia não é fortalecer, mas aprender a relaxar de forma voluntária e consistente.
Os exercícios de Kegel, conhecidos mundialmente para fortalecimento do assoalho pélvico, precisam ser revisitados no contexto do vaginismo. Para muitas mulheres com essa condição, contrair ainda é mais fácil do que relaxar, e aplicar exercícios de Kegel sem a contrapartida de relaxamento pode piorar o quadro. A cinesioterapia correta ensina o ciclo completo: contrair, segurar, soltar completamente, perceber o relaxamento, perceber a diferença entre os dois estados. Esse aprendizado parece simples, mas para quem vive com vaginismo, é profundamente transformador.
Exercícios de coordenação respiratória com o assoalho pélvico são outro componente essencial. O assoalho pélvico naturalmente acompanha a respiração: sobe levemente na expiração e desce levemente na inspiração. Pacientes com vaginismo frequentemente têm essa coordenação dissociada, com o assoalho em contração constante independentemente da fase respiratória. Reconectar essa coordenação cria um caminho fisiológico de relaxamento que a paciente passa a usar de forma consciente nas situações que antes desencadeavam o espasmo.
Respiração, postura e educação sobre o próprio corpo
A respiração é muito mais do que uma técnica de relaxamento. É um sistema fisiológico que tem conexão direta com o tônus do assoalho pélvico e com o estado do sistema nervoso autônomo. Quando você está em pânico ou em alta tensão, a respiração se torna curta, rápida e toracica. Esse padrão ativa o sistema nervoso simpático, que por sua vez aumenta o tônus muscular em toda a pelve. Aprender a respirar de forma diafragmática, lenta e profunda, é literalmente mudar o estado fisiológico do corpo.
A orientação postural tem um papel que surpreende muitas pacientes. A posição da pelve em relação à coluna lombar influencia diretamente o tônus dos músculos do assoalho pélvico. Uma hiperlordose lombar excessiva altera a geometria da pelve e aumenta a tensão do assoalho. Uma retroversão pélvica faz o mesmo de forma diferente. O trabalho de conscientização e correção postural, feito de forma integrada ao tratamento do vaginismo, é um componente que muitas vezes é ignorado mas que tem impacto real no resultado final.
A educação sobre o próprio corpo é o componente mais profundamente humanizante do tratamento. Muitas mulheres com vaginismo nunca foram encorajadas a conhecer sua própria anatomia genital, a tocar seu corpo com curiosidade e sem julgamento, a entender como a resposta sexual funciona fisiologicamente. Sessões de psicoeducação sexual, o uso de espelhos no consultório para que a paciente veja e reconheça sua própria anatomia, e conversas abertas sobre expectativas, desejos e medos são parte integrante do tratamento fisioterapêutico moderno. Conhecer o próprio corpo é o primeiro passo para deixar de temê-lo.
Recuperação e qualidade de vida
O tratamento do vaginismo tem começo, meio e fim. Não é uma condição que vai te acompanhar para sempre se você decidir tratá-la. Mas é um processo que pede paciência, consistência e compaixão consigo mesma. As semanas em que parece que nada está progredindo são parte do caminho, não sinal de que o tratamento não está funcionando.
O que define o sucesso do tratamento não é apenas a capacidade de penetração vaginal, embora esse seja frequentemente o objetivo central para a maioria das pacientes. Sucesso também é poder fazer um exame ginecológico sem pânico. É conseguir usar absorvente interno. É não ter mais dor ao sentar por longos períodos. É dormir sem a tensão crônica no assoalho pélvico. É se reconectar com o próprio corpo de forma tranquila e segura.
A fisioterapia pélvica bem conduzida produz esses resultados de forma consistente quando combinada com o suporte psicológico adequado e com o envolvimento ativo da paciente no processo. Mas o ingrediente que nenhum profissional consegue fornecer de fora é a disposição da mulher de se cuidar, de aparecer às sessões, de fazer os exercícios em casa e de ter compaixão pelo próprio processo.
Quanto tempo leva o tratamento e o que esperar
Uma das primeiras perguntas que toda paciente faz ao início do tratamento é: quanto tempo vai demorar? E a resposta honesta é: depende. Depende do grau do vaginismo, do tempo que o padrão está instalado, do componente emocional envolvido, da adesão ao tratamento e do suporte que a paciente tem ao redor.
Os estudos clínicos mostram que a maioria das mulheres com vaginismo experimenta melhoras significativas com 6 a 16 semanas de tratamento fisioterapêutico combinado, com sessões semanais ou bisseminais. Isso representa de 1 a 4 meses, o que é relativamente curto considerando o tempo que muitas dessas mulheres carregam a condição sem tratamento. A pesquisa de revisão sistemática na Revista de Fisioterapia mostrou eficácia consistente da abordagem pélvica na redução da dor e na melhora da função sexual dentro desse período.
Nas primeiras semanas, o progresso mais perceptível costuma ser na consciência corporal e na redução da ansiedade antecipatória. A paciente começa a entender o próprio corpo, a identificar o espasmo antes que ele se instale completamente, a usar a respiração para modificar o estado muscular. A progressão nos dilatadores costuma acontecer de forma mais gradual, mas de forma contínua quando a abordagem é respeitosa e o ritmo é individualizado.
O papel da parceria e do suporte emocional
Quando a mulher com vaginismo tem um parceiro ou parceira, essa pessoa é parte do contexto do tratamento, queira ou não. A dinâmica do relacionamento influencia diretamente o progresso terapêutico. Um parceiro que compreende a condição, que não pressiona, que demonstra paciência genuína e que participa ativamente do processo de forma respeitosa é um fator protetor enorme.
A fisioterapeuta frequentemente orienta o casal sobre como adaptar a intimidade durante o tratamento. Existe uma riqueza enorme de formas de intimidade física que não envolvem penetração vaginal, e explorar essas possibilidades sem pressão reduz a carga emocional sobre a mulher e mantém a conexão no relacionamento. Sessões de terapia de casal, quando há indicação, complementam esse trabalho de forma significativa.
Para mulheres sem parceiro fixo, o suporte emocional vem de outras fontes: família de confiança, amigas próximas, grupos de apoio para mulheres com disfunções sexuais. O isolamento é um dos maiores inimigos do tratamento do vaginismo, porque o ciclo de vergonha e silêncio se alimenta da solidão. Falar sobre o que está passando, mesmo que para uma única pessoa de confiança, já quebra parte desse ciclo. O suporte emocional não substitui o tratamento profissional, mas potencializa todos os seus efeitos.
O que muda com o tratamento completo
Quando o tratamento chega ao final, o que muda na vida da mulher vai muito além do que ela esperava quando começou. É claro que a capacidade de ter relações sexuais sem dor é uma transformação central e profundamente significativa. Mas o que as pacientes relatam com mais emoção é frequentemente outra coisa.
É a primeira vez que fizeram um Papanicolau sem travar. É conseguir usar absorvente interno na praia sem ansiedade. É se olhar no espelho com uma relação diferente com o próprio corpo. É ter conversas abertas com o parceiro sobre intimidade sem vergonha. É saber que aquele mecanismo de defesa que o sistema nervoso instalou pode ser desconstruído, que o corpo é capaz de aprender novos padrões, que a biologia não é destino. Essas mudanças vão muito além da função sexual e impactam a autoestima, a autoconfiança e a qualidade de vida de forma ampla e duradoura.
A fisioterapia pélvica não transforma apenas o músculo. Ela devolve à mulher a sensação de habitabilidade do próprio corpo. E isso, para quem viveu anos sem essa sensação, é uma reconquista que vale cada sessão.
Exercícios Práticos para Fixar o Aprendizado
Esses dois exercícios fazem parte dos protocolos iniciais de consciência e relaxamento do assoalho pélvico utilizados no tratamento do vaginismo. São seguros, sem dor e podem ser realizados em casa. Eles não substituem o acompanhamento profissional, mas complementam o trabalho feito no consultório.
Exercício 1 — Respiração diafragmática com percepção do assoalho pélvico
Deite-se de costas com os joelhos dobrados e os pés apoiados no chão ou na cama. Coloque uma mão sobre o abdome e a outra sobre o peito. Inspire lentamente pelo nariz, contando até 4, sentindo o abdome subir sob a mão enquanto o peito permanece relativamente quieto. Expire lentamente pela boca, contando até 6, sentindo o abdome descer. Durante a expiração, perceba conscientemente a região do períneo: tente sentir se ela está tensa ou relaxada. Não force o relaxamento — apenas observe. Faça 10 respirações completas, duas vezes ao dia, especialmente antes de dormir.
Pergunta: Por que a expiração é mais longa do que a inspiração nesse exercício, e qual é o efeito disso no assoalho pélvico?
Resposta: A expiração prolongada ativa o sistema nervoso parassimpático, que é o sistema de repouso e recuperação do organismo. Quando o parassimpático domina, o tônus muscular geral, incluindo o do assoalho pélvico, diminui naturalmente. A inspiração, por outro lado, ativa levemente o sistema simpático. Ao prolongar a expiração em relação à inspiração, a paciente está literalmente reprogramando a resposta fisiológica do corpo, criando um estado de menor alerta que é incompatível com o espasmo de proteção. Com a prática diária, esse padrão respiratório começa a ser acessado mais facilmente nas situações de tensão.
Exercício 2 — Percepção e relaxamento consciente do períneo
Na mesma posição deitada do exercício anterior, após 5 respirações diafragmáticas, leve a atenção para a região do períneo. Faça uma contração suave dos músculos do assoalho pélvico, como se fosse segurar o fluxo urinário, por 3 segundos. Depois, solte completamente, contando 6 segundos de relaxamento total. O objetivo não é a contração em si, mas a percepção da diferença entre o estado contraído e o estado relaxado. Repita 5 vezes.
Pergunta: Por que a fase de relaxamento dura o dobro da fase de contração, e o que acontece se a mulher não conseguir perceber claramente o relaxamento?
Resposta: A duração maior do relaxamento treina o sistema nervoso a permanecer em estado de repouso muscular por mais tempo do que em estado de contração. Para mulheres com vaginismo, o assoalho costuma estar em contração crônica de fundo, e o estado de relaxamento completo é o que precisa ser exercitado e internalizado. Se a paciente não consegue perceber claramente o relaxamento, isso é uma informação valiosa clínica: indica que o tônus de base está elevado e que a percepção interoceptiva da região pélvica precisa ser desenvolvida. Nesse caso, o biofeedback em sessão com a fisioterapeuta é o próximo passo recomendado, pois oferece o feedback visual que o exercício em casa não consegue fornecer.
O vaginismo não define quem você é. É uma resposta que o seu corpo aprendeu e que pode ser desaprendida com o suporte certo. A fisioterapia pélvica existe precisamente para isso: para ser o espaço seguro onde essa reaprendizagem acontece, sem pressa, sem julgamento e com toda a competência técnica que essa condição merece. Dar o primeiro passo e buscar ajuda já é, em si mesmo, parte da cura.

“Olá! Sou a Dra. Fernanda. Sempre acreditei que a fisioterapia é a arte de devolver sorrisos através do movimento. Minha trajetória na área da saúde começou com um propósito claro: oferecer um atendimento onde o paciente é ouvido e compreendido em sua totalidade, não apenas em sua dor física.
Graduada pela Unicamp e com especialização em Fisioterapia, dedico meus dias a estudar e aplicar técnicas que unam conforto e resultado. Entendo que cada corpo tem seu tempo e cada reabilitação é uma jornada única.
No meu consultório, você encontrará uma profissional apaixonada pelo que faz, pronta para segurar na sua mão e guiar seu caminho rumo a uma vida com mais qualidade e liberdade.”