A dormência nos dedos polegar e indicador é um dos sintomas mais comuns que chegam ao consultório de fisioterapia. Pode parecer algo simples — aquela sensação de formigamento que passa logo — mas quando ela começa a aparecer com frequência, vale a pena entender o que está acontecendo no seu corpo.
Muitas pessoas chegam até mim depois de meses tentando ignorar o problema. Acordam no meio da noite com a mão adormecida, precisam sacudir o braço para a sensação passar, e só então decidem investigar. E o que é engraçado? Na maioria das vezes o diagnóstico é simples, o tratamento é acessível e o resultado é muito bom.
Este artigo foi criado para te ajudar a entender o que pode estar causando essa dormência, o que a fisioterapia pode fazer por você e como você pode se cuidar melhor no dia a dia.
O que é a dormência nos dedos polegar e indicador
A dormência nos dedos polegar e indicador, tecnicamente chamada de parestesia, é uma sensação de formigamento, redução da sensibilidade ou ausência de sensação nessas regiões específicas da mão. Não é à toa que esses dois dedos são afetados juntos com frequência — eles compartilham a mesma via nervosa, o nervo mediano, que percorre todo o braço desde a região cervical da coluna até a ponta dos seus dedos.
O que acontece é que quando esse nervo é comprimido, irritado ou danificado em qualquer ponto do seu trajeto, os sinais chegam distorcidos ao cérebro. A sensação que você percebe como dormência ou formigamento é o nervo avisando que algo não está certo. Ele está tentando te dar um recado — e você precisa ouvir.
Para entender melhor: imagine um cabo de rede dobrado no meio. A conexão começa a falhar, o sinal fica instável. Com o nervo mediano, acontece algo parecido. Quando ele é pressionado ou inflamado, as mensagens que trafegam entre a mão e o cérebro se tornam imprecisas, e você sente aquele formigamento incômodo que todo mundo já conhece.
O papel do nervo mediano na mão
O nervo mediano é um dos três nervos principais da mão, junto com o nervo ulnar e o nervo radial. Ele tem uma responsabilidade enorme porque inerva a maior parte da palma, o polegar, o indicador, o dedo médio e metade do anelar. É ele quem permite que você sinta a textura de um tecido, aperte um botão com precisão e segure um copo sem deixar cair.
Quando você perde a sensibilidade na ponta do polegar e do indicador, o impacto vai além do desconforto. Você começa a ter dificuldade em tarefas que antes eram automáticas. Abrir a embalagem de um alimento, segurar uma caneta, girar uma chave — tudo fica mais difícil. A força de pinça, aquele movimento que você usa para segurar coisas pequenas com o polegar e o indicador, depende diretamente da saúde do nervo mediano.
O trajeto desse nervo começa na coluna cervical, onde raízes nervosas se unem para formar um grande tronco que desce pelo braço. Ele passa pelo cotovelo, percorre o antebraço, atravessa o punho dentro de um canal chamado túnel do carpo, e então se ramifica para os dedos. Qualquer compressão em qualquer ponto desse trajeto pode causar dormência na ponta dos seus dedos.
Por que exatamente o polegar e o indicador ficam dormentes
Não é coincidência que o polegar e o indicador sejam os dedos mais afetados quando o nervo mediano está comprometido. Eles ficam no território de inervação mais periférico desse nervo, o que significa que são os primeiros a mostrar sintomas quando algo não vai bem.
Pense assim: quanto mais longe você está da fonte de um problema, mais sente o efeito. Um nervo comprimido no punho vai mostrar os sintomas mais intensamente na ponta dos dedos, que é exatamente o ponto mais distante da compressão. Por isso, polegar e indicador são os protagonistas nessa história.
Além disso, esses dois dedos são os que você mais usa em tarefas de precisão. Digitar, escrever, usar o celular, costurar, montar peças pequenas — tudo isso é feito principalmente com polegar e indicador. Atividades repetitivas nessa região aumentam a pressão sobre o nervo mediano ao longo do dia, o que explica por que tantas pessoas que trabalham com digitação intensa desenvolvem esse problema.
Quando a dormência precisa de atenção imediata
Carpal Tunnel Syndrome Diagram
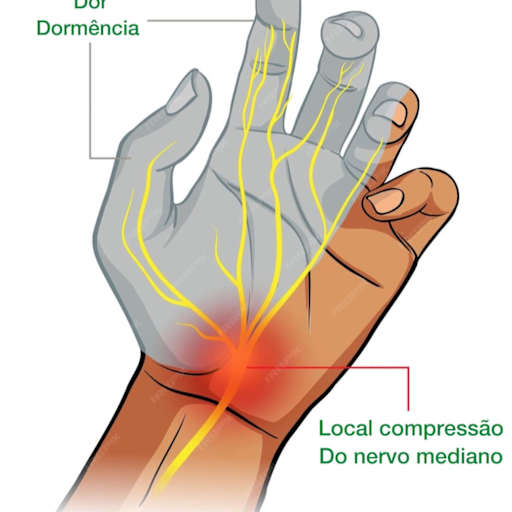
Nem toda dormência nos dedos é emergência. Aquela sensação que você sente ao dormir com o braço debaixo do travesseiro costuma ser só uma compressão temporária que passa em minutos. Mas existem situações em que a dormência é sinal de algo que precisa de avaliação urgente.
Se a dormência vier acompanhada de fraqueza repentina em um lado do corpo, dificuldade para falar, visão turva ou dor de cabeça intensa, você precisa ir ao pronto-socorro imediatamente. Esses podem ser sinais de um AVC, onde a circulação cerebral é comprometida e cada minuto conta para minimizar os danos.
Fora as situações de emergência, o sinal mais importante de que você precisa de avaliação é a frequência. Se a dormência nos dedos polegar e indicador aparece várias vezes por semana, te acorda de madrugada, você começa a perder força para segurar objetos, ou os sintomas estão piorando progressivamente — não deixe para depois. Quanto mais cedo você cuida, mais fácil é o tratamento.
Síndrome do Túnel do Carpo: a principal causa
A síndrome do túnel do carpo é, de longe, a causa mais comum de dormência nos dedos polegar e indicador. Estima-se que ela afete entre 3% e 6% da população adulta, com maior incidência em mulheres entre 40 e 60 anos, embora homens e pessoas mais jovens também possam desenvolvê-la. Se você chegou até aqui pesquisando sobre dormência nos dedos, há uma chance considerável de que seja essa a causa.
Ela acontece quando o nervo mediano é comprimido dentro do túnel do carpo, um canal estreito no punho formado pelos ossos do carpo e por um ligamento espesso na sua base. Qualquer coisa que aumente o volume dentro desse espaço acaba pressionando o nervo, gerando os sintomas que você já conhece.
O que torna a síndrome do túnel do carpo especialmente traiçoeira é que ela começa de forma discreta. Muitas pessoas ignoram os primeiros sinais por meses ou anos antes de buscar ajuda. Quando chegam ao consultório, o nervo já está com algum grau de comprometimento que requer mais tempo de tratamento.
Como acontece a compressão do nervo
Dentro do túnel do carpo, o nervo mediano divide espaço com nove tendões flexores que controlam o movimento dos seus dedos. É um espaço muito apertado, e qualquer inflamação ou inchaço nessa região vai afetar o nervo. Quando os tendões ficam irritados por movimentos repetitivos, eles incham levemente e passam a comprimir o nervo mediano.
A pressão dentro do túnel do carpo também aumenta quando você flexiona ou estende o punho. Por isso os sintomas costumam piorar à noite, quando dormimos com o punho dobrado sem perceber. Aquele acorde às três da manhã com a mão completamente adormecida, tendo que sacudir o braço para a sensação passar, é marca registrada da síndrome do túnel do carpo.
Com o tempo, se a compressão continua sem tratamento, o nervo começa a perder a capacidade de transmitir sinais de forma adequada. Primeiro você perde a sensibilidade. Depois vem a fraqueza muscular. Em casos avançados, há atrofia do músculo tenar, aquela região carnuda na base do polegar. Nesse ponto, o tratamento é mais complexo e os resultados podem não ser tão completos quanto seriam se tratado mais cedo.
Quem tem mais chance de desenvolver
Algumas pessoas têm predisposição maior para desenvolver a síndrome do túnel do carpo. Mulheres grávidas têm retenção de líquidos que pode aumentar o volume dentro do túnel e comprimir o nervo — mas nesses casos a dormência costuma resolver após o parto. Pessoas com hipotireoidismo, diabetes, artrite reumatoide e obesidade também têm maior risco.
Do ponto de vista ocupacional, quem faz movimentos repetitivos com o punho por horas é o grupo de maior risco. Digitadores, caixas de supermercado, costureiras, músicos, mecânicos e pessoas que trabalham com ferramentas vibratórias — todos estão nessa lista. Não é necessariamente a força do movimento que importa, mas a repetição e o tempo de exposição.
A anatomia também faz diferença. Algumas pessoas nascem com um túnel do carpo naturalmente mais estreito, o que as torna mais vulneráveis. Um trauma no punho, como uma fratura do rádio mal reabilitada, também pode alterar a estrutura do túnel e criar predisposição para a compressão nervosa.
Os sintomas e como eles evoluem
Carpal tunnel syndrome diagram
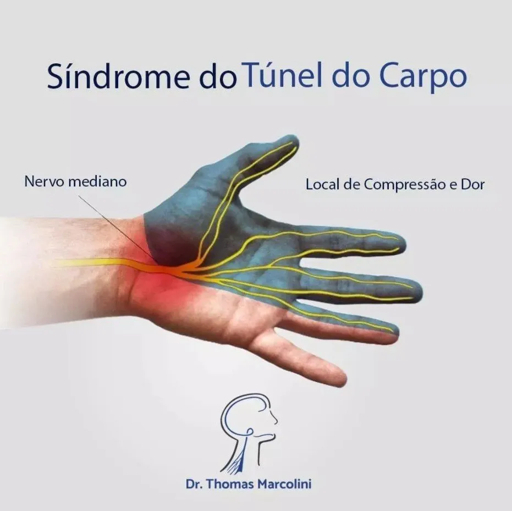
No início, a dormência nos dedos polegar e indicador aparece de forma intermitente. Você sente o formigamento ao segurar o celular por muito tempo, ao dirigir por longos períodos ou ao fazer trabalhos manuais repetitivos. A sensação passa rapidamente quando você muda de posição ou sacode a mão.
Com o tempo, os sintomas ficam mais frequentes e intensos. A dormência começa a aparecer durante a noite, atrapalhando o sono. Você pode notar que deixa cair objetos com mais frequência, que tem dificuldade para abrir tampas ou pegar objetos pequenos. A dor pode se estender para o antebraço e até para o ombro.
Em estágios mais avançados, a dormência pode se tornar constante. A sensação de agulhadas nas pontas dos dedos, a queimação no punho e a perda de força para o pinçamento são sinais de que o nervo está bastante comprometido. Se você se identificou com esses sintomas, o próximo passo é buscar uma avaliação especializada o quanto antes.
Outras causas importantes da dormência
A síndrome do túnel do carpo é a mais famosa, mas não é a única responsável pela dormência nos dedos polegar e indicador. Existem várias outras condições que comprimem ou irritam o nervo mediano ao longo do seu trajeto, e entender essas causas é fundamental para um tratamento correto. Afinal, tratar a causa errada não leva a lugar nenhum.
A localização exata da dormência e os sintomas acompanhantes ajudam muito a distinguir uma causa da outra. Um fisioterapeuta experiente consegue, com uma boa avaliação clínica, identificar o ponto mais provável de comprometimento do nervo. Isso orienta o tratamento desde o primeiro dia.
Vamos explorar as principais causas além da síndrome do túnel do carpo, começando pelas que têm origem na coluna cervical e chegando até condições sistêmicas que afetam os nervos de forma mais ampla.
Radiculopatia cervical e hérnia de disco
A radiculopatia cervical acontece quando uma raiz nervosa na região do pescoço é comprimida ou irritada. As raízes C6 e C7, que saem entre as vértebras da região cervical baixa, são as que formam o nervo mediano. Quando há uma hérnia de disco cervical ou um bico de papagaio nessa região, os sintomas podem aparecer nos mesmos dedos que a síndrome do túnel do carpo — polegar, indicador e dedo médio.
Como diferenciar uma da outra? Na radiculopatia cervical, a dormência costuma subir pelo braço, é acompanhada de dor no pescoço e no ombro, e pode piorar com determinados movimentos da cabeça, como inclinar para o lado ou olhar para cima. Na síndrome do túnel do carpo, os sintomas são mais localizados no punho e na mão e pioram tipicamente à noite.
Um teste simples no consultório ajuda muito: ao pressionar levemente a cabeça para baixo e para o lado afetado (teste de Spurling), se o sintoma se intensifica, há forte suspeita de origem cervical. Já o teste de Phalen, que mantém o punho em flexão por 60 segundos, reproduz os sintomas do túnel do carpo. São ferramentas que todo fisioterapeuta usa na avaliação diária.
Neuropatia periférica e suas origens
A neuropatia periférica é um dano nos nervos periféricos que pode acontecer por várias razões: diabetes descontrolado, deficiência de vitamina B12, uso prolongado de certos medicamentos, doenças autoimunes como artrite reumatoide e lúpus, ou alcoolismo crônico. Quando os nervos são danificados de forma difusa, a dormência aparece em padrão de “luva”, afetando toda a mão e não apenas o território do nervo mediano.
O diabetes é a causa mais comum de neuropatia periférica no Brasil. Níveis elevados de glicose por longos períodos danificam as paredes dos pequenos vasos que nutrem os nervos, comprometendo sua função. A dormência costuma começar pelos pés e subir pelas pernas, mas em casos mais avançados afeta também as mãos e os dedos.
A deficiência de vitamina B12 merece atenção especial porque é subestimada e de fácil correção. Essa vitamina é fundamental para a formação da bainha de mielina, a capa protetora que envolve os nervos e garante a velocidade de transmissão dos sinais. Vegetarianos estritos, idosos e pessoas que usam metformina por muito tempo têm maior risco de deficiência e devem pedir a dosagem sérica dessa vitamina regularmente.
Artrite, circulação e deficiências nutricionais
A artrite reumatoide é uma doença autoimune que ataca as articulações do corpo, com predileção pelas mãos. A inflamação crônica nas articulações do punho pode estreitar o túnel do carpo e comprimir o nervo mediano por mecanismo secundário. Diferente da síndrome do túnel do carpo primária, aqui a inflamação é a causa raiz, e o tratamento precisa incluir o controle da doença base.
A síndrome de Raynaud é outra condição que causa sintomas nas mãos, mas por mecanismo diferente. Ela afeta a circulação dos vasos sanguíneos dos dedos, que se contraem de forma exagerada em resposta ao frio ou ao estresse emocional. Os dedos ficam brancos, depois azulados e depois avermelhados numa sequência característica. Não é uma compressão nervosa, mas a redução do fluxo sanguíneo pode causar dormência e formigamento semelhantes.
Problemas cervicais mais abrangentes, como a espondilose cervical — o desgaste das vértebras do pescoço —, também podem gerar dormência nos dedos ao comprimir as raízes nervosas. É uma condição muito comum em pessoas acima de 50 anos e costuma se manifestar lentamente, com dor no pescoço que vai piorando junto com os sintomas nos braços e dedos.
O que a fisioterapia faz por você
A fisioterapia tem um papel central e comprovado no tratamento da dormência nos dedos polegar e indicador, especialmente quando a causa é a síndrome do túnel do carpo ou a radiculopatia cervical. Os estudos mostram que o tratamento fisioterapêutico aplicado nos estágios iniciais e moderados tem resultados comparáveis à cirurgia, com a vantagem de ser menos invasivo e com menor risco de complicações.
O fisioterapeuta não trata o sintoma isoladamente. Ele investiga a causa, entende como o seu corpo se comporta, analisa sua postura, seus hábitos, seu trabalho, e a partir daí constrói um plano de tratamento individualizado. Não existe receita única para dormência nos dedos porque as causas são variadas e cada corpo responde de forma diferente.
Uma coisa que precisa ficar clara: fisioterapia para esse tipo de condição não é apenas fazer exercícios. É um conjunto de intervenções manuais, eletroterapia, mobilização neural, orientação postural e educação do paciente que, juntas, criam condições para o nervo se recuperar e funcionar bem novamente.
Como a avaliação fisioterapêutica funciona
Na primeira consulta, o fisioterapeuta faz uma anamnese detalhada. Pergunta quando os sintomas começaram, em que situações pioram, o que você faz no trabalho e em casa, se tem outras condições de saúde e quais medicamentos usa. Essas informações são tão importantes quanto o exame físico.
Em seguida, vem o exame físico. O fisioterapeuta avalia a postura, a amplitude de movimento do pescoço, ombros, cotovelos, punhos e dedos. Testa a força muscular, a sensibilidade ao toque, a vibração e a temperatura nas regiões afetadas. Realiza testes ortopédicos específicos, como o teste de Phalen, o sinal de Tinel e o teste de Spurling, para identificar o ponto de comprometimento do nervo.
Com todas essas informações, ele monta um diagnóstico fisioterapêutico. Enquanto o médico nomeia a doença, o fisioterapeuta identifica as disfunções que existem naquele corpo e que contribuem para o problema. Uma postura encurvada com a cabeça projetada para frente, por exemplo, aumenta a tensão nas raízes cervicais e pode estar alimentando os sintomas mesmo que o problema principal seja no punho. Isso também precisa ser tratado.
Técnicas e recursos do fisioterapeuta
A terapia manual é um dos recursos mais importantes no tratamento da dormência nos dedos. Mobilizações articulares do punho, cotovelo, ombro e coluna cervical ajudam a liberar tensões, melhorar a mobilidade e reduzir a pressão sobre o nervo mediano. Quando feitas com técnica adequada, proporcionam alívio imediato dos sintomas em muitos pacientes.
A mobilização neural é uma técnica específica para nervos. Consiste em movimentos cuidadosos que deslizam e desmobilizam o nervo ao longo do seu trajeto, aliviando aderências e melhorando sua capacidade de se mover livremente dentro dos tecidos. É uma das abordagens mais eficazes para o tratamento de compressões nervosas e tem base científica sólida.
Recursos como ultrassom terapêutico, laser de baixa intensidade, TENS e iontoforese com anti-inflamatórios são usados para controlar a inflamação, reduzir a dor e promover a regeneração nervosa. A órtese de punho, usada especialmente durante a noite para manter o punho em posição neutra, é uma medida simples e muito eficaz para reduzir a pressão dentro do túnel do carpo durante o sono.
Quanto tempo leva o tratamento
Carpal tunnel syndrome diagram
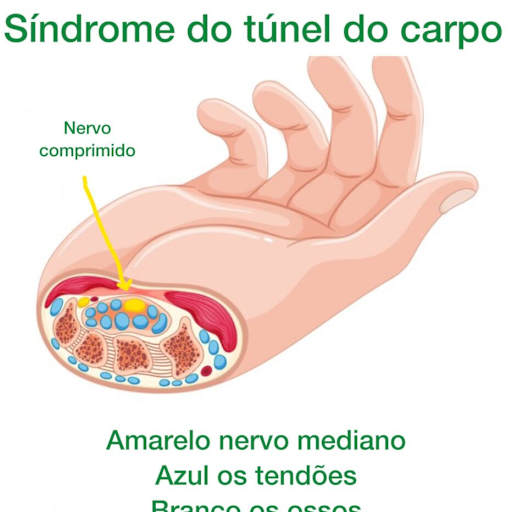
O tempo de tratamento varia conforme a gravidade do caso. Casos leves a moderados, identificados cedo, costumam responder bem em 8 a 12 semanas de fisioterapia. Casos mais avançados, com perda de sensibilidade importante ou atrofia muscular, podem levar mais tempo e eventualmente precisar de intervenção cirúrgica antes ou em associação com a fisioterapia.
A frequência de sessões também faz diferença. Em geral, duas a três sessões por semana no início são mais eficazes do que uma sessão semanal. A consistência do estímulo terapêutico é importante para a regeneração nervosa. Com o tempo, a frequência pode diminuir à medida que os sintomas melhoram.
O sucesso do tratamento depende também da adesão ao programa em casa. Orientações sobre postura, ergonomia, exercícios de manutenção e hábitos de uso das mãos precisam ser aplicadas no dia a dia, fora do consultório. A fisioterapia funciona na clínica, mas o que consolida o resultado é o que você faz nas outras 23 horas do dia.
Cuidando da sua saúde no dia a dia
A melhor notícia sobre a dormência nos dedos polegar e indicador é que, na maioria dos casos, medidas simples e acessíveis fazem uma diferença enorme. Você não precisa esperar o problema piorar para agir. Alguns ajustes no ambiente de trabalho, na postura e na rotina de exercícios podem prevenir o problema, retardar a progressão ou acelerar a recuperação.
Falo isso com base não só nos estudos, mas no que se vê todo dia no consultório. Pacientes que se envolvem no autocuidado recuperam mais rápido e têm menos recorrências. Pacientes que tratam apenas durante as sessões de fisioterapia e não mudam nada no dia a dia tendem a ter resultados mais lentos.
Então vamos falar de coisas práticas que você pode começar a implementar hoje.
Ergonomia e postura no trabalho
Se você passa horas no computador, o posicionamento do seu punho ao digitar é um fator crítico. O ideal é que o punho fique em posição neutra, alinhado com o antebraço, sem flexão nem extensão. Um suporte de punho para o teclado e o mouse pode ajudar a manter essa posição. O cotovelo deve ficar a 90 graus, com o antebraço apoiado na mesa.
A posição da tela também importa. Uma tela muito baixa faz você inclinar o pescoço para baixo, aumentando a tensão nas raízes nervosas cervicais. A parte superior da tela deve estar na altura dos olhos. Se você usa notebook por muitas horas, um suporte elevador com teclado e mouse externos é um investimento que protege sua saúde a longo prazo.
Faça pausas regulares. Levantar, caminhar, abrir e fechar a mão, fazer rotações de punho — tudo isso ajuda a liberar a tensão acumulada nos tendões e reduzir a pressão dentro do túnel do carpo. A regra que uso com meus pacientes é simples: a cada 45 minutos de trabalho contínuo com as mãos, faça uma pausa de 5 minutos. Parece pouco, mas ao longo de um dia de trabalho, esse ritmo faz uma diferença enorme no nível de inflamação dos tendões.
O mouse é um vilão frequentemente ignorado. Segurar o mouse por horas, com o pulso levemente torcido para fora ou apoiado sobre a mesa de forma inadequada, cria uma tensão crônica no nervo mediano. Um mouse ergonômico, que mantém a mão em posição mais vertical, pode ser uma solução simples e barata para aliviar esse estresse. Vale o investimento se você trabalha mais de quatro horas por dia no computador.
Exercícios preventivos e de manutenção
Existem exercícios que você pode fazer todos os dias, antes de começar o trabalho e durante as pausas, que ajudam a manter o nervo mediano móvel, os tendões flexíveis e os músculos em equilíbrio. São simples, rápidos e fazem diferença real quando realizados com consistência.
O alongamento dos flexores é um dos mais importantes. Com o cotovelo esticado, estenda o punho para trás como se estivesse fazendo um sinal de “pare”, com a palma voltada para frente. Com a outra mão, puxe os dedos levemente para aumentar o alongamento. Mantenha por 20 a 30 segundos, sem forçar. Depois, inverta e flexione o punho, apontando as pontas dos dedos para baixo. Esse movimento trabalha os tendões extensores. Faça dois ou três ciclos com cada mão, duas vezes ao dia.
A mobilização neural do nervo mediano é um recurso poderoso que, quando ensinado corretamente pelo fisioterapeuta, pode ser feito em casa. O movimento básico consiste em posicionar o braço ao lado do corpo como se estivesse segurando uma bandeja, com a palma da mão voltada para cima e os dedos abertos. A partir daí, você estende o cotovelo lentamente, inclina levemente a cabeça para o lado oposto ao braço e faz um movimento suave, como se estivesse tocando violino. São 10 a 15 repetições lentas, sem causar dor — apenas uma tensão leve e tolerável ao longo do braço. Esse exercício melhora a mobilidade do nervo dentro dos seus tecidos e é um dos mais indicados pela literatura científica.
Os sinais que indicam hora de buscar ajuda
Você já sabe que nem toda dormência é emergência. Mas existem padrões de sintomas que indicam claramente que a situação precisa de avaliação especializada, e quanto antes você age, melhor o resultado do tratamento.
O sinal mais claro é a progressão. Se a dormência era esporádica e agora é diária, se antes passava rapidamente e agora demora mais para resolver, se começou só na ponta dos dedos e agora sobe pelo antebraço — isso é progressão. Um nervo que está sendo comprimido de forma crônica vai piorando gradualmente, e cada semana sem tratamento representa mais dano que precisa ser revertido.
A perda de força é outro sinal que não pode ser ignorado. Se você começa a deixar cair objetos com mais frequência, sente dificuldade para abrir tampas que antes abria facilmente, ou percebe que o pinçamento entre o polegar e o indicador está mais fraco do que o habitual, há comprometimento motor além do sensorial. Nesse estágio, o nervo mediano já está sofrendo dano que pode levar mais tempo para se recuperar. A fisioterapia ainda pode ajudar muito, mas quanto mais cedo você busca, mais rápido e completo é o resultado.
Se a dormência nos dedos vem acompanhada de dor no pescoço, irradiação pelo ombro e braço, ou piora quando você move a cabeça, a origem pode ser cervical e merece avaliação específica. Se além da dormência você tem outros sintomas como fadiga crônica, formigamento em várias partes do corpo, alterações urinárias ou visuais, um médico precisa investigar causas sistêmicas antes de qualquer tratamento local.
Exercícios de Fixação do Conteúdo
Chegamos ao final, e agora é a sua vez de colocar o conhecimento em prática. Abaixo você vai encontrar dois exercícios para fixar o que aprendeu. Leia com atenção, responda por escrito se quiser e depois confira a resposta.
Exercício 1
Situação: Marina tem 38 anos, trabalha como digitadora há 10 anos e nos últimos três meses começou a sentir formigamento no polegar e no indicador da mão direita. O sintoma aparece principalmente durante a digitação e à noite, acordando-a por volta de 3 horas da manhã. Ao sacudir a mão, a sensação passa em poucos minutos. Ela não tem dor no pescoço, e os sintomas não mudam quando ela move a cabeça.
Pergunta: Com base nos sintomas descritos, qual é a hipótese diagnóstica mais provável para Marina? Quais características do caso sustentam essa hipótese? E quais medidas imediatas poderiam aliviar os sintomas noturnos antes que ela inicie o tratamento fisioterapêutico?
Resposta:
A hipótese mais provável para Marina é a síndrome do túnel do carpo. Vários elementos do caso sustentam essa conclusão: a profissão com movimentos repetitivos de punho por muitas horas, os sintomas específicos no polegar e no indicador (território de inervação do nervo mediano), o agravamento durante a digitação (flexão e extensão repetitiva do punho aumenta a pressão dentro do túnel), e especialmente os sintomas noturnos que acordam a paciente e melhoram ao sacudir a mão — esse padrão é característico da síndrome do túnel do carpo porque durante o sono o punho tende a se fletir, comprimindo ainda mais o nervo.
A ausência de dor cervical e de sintomas que mudam com o movimento da cabeça reduz a probabilidade de origem radicular cervical, o que reforça a hipótese local no punho.
A medida imediata mais eficaz para aliviar os sintomas noturnos é o uso de uma órtese de punho que mantenha a articulação em posição neutra durante o sono, impedindo a flexão inconsciente. Além disso, ela deve evitar segurar o celular ou livros por longos períodos antes de dormir, pois a manutenção de flexão de punho nesses momentos também aumenta os sintomas. A busca pelo fisioterapeuta para avaliação e início do tratamento é o passo seguinte.
Exercício 2
Situação: Carlos tem 52 anos, foi diagnosticado com diabetes tipo 2 há oito anos e nos últimos meses começou a sentir formigamento em ambas as mãos, nos pés e nas pernas. Ele percebe que a sensação é mais difusa, como se suas mãos inteiras estivessem com uma “luva” de formigamento. Não há piora à noite nem melhora ao sacudir a mão. O controle glicêmico dele está irregular há cerca de dois anos.
Pergunta: Os sintomas de Carlos se encaixam no padrão da síndrome do túnel do carpo? Qual seria a hipótese mais provável para o caso dele e por quê? O que o fisioterapeuta deve observar na avaliação inicial e o que ele deveria orientar Carlos a verificar com seu médico?
Resposta:
Não, os sintomas de Carlos não se encaixam no padrão da síndrome do túnel do carpo. Na síndrome do túnel do carpo, o formigamento é unilateral ou mais intenso em um lado, restrito ao território do nervo mediano (polegar, indicador, dedo médio e metade do anelar), piora à noite e melhora ao sacudir a mão. No caso de Carlos, o formigamento é bilateral, afeta ambas as mãos inteiras em padrão de “luva” e também está nos pés e nas pernas — o que indica comprometimento difuso dos nervos periféricos, e não uma compressão localizada.
A hipótese mais provável é neuropatia periférica diabética. O diabetes descontrolado por longos períodos danifica os vasos que nutrem os nervos, levando a disfunção nervosa progressiva que começa nas extremidades mais distantes do corpo — pés e mãos — e pode avançar para regiões mais proximais.
Na avaliação inicial, o fisioterapeuta deve testar a sensibilidade ao toque leve, à vibração e à temperatura em membros superiores e inferiores, comparar os lados, avaliar a força muscular distal e verificar os reflexos. O fisioterapeuta deve orientar Carlos a verificar com seu médico a dosagem de hemoglobina glicada (para avaliar o controle do diabetes nos últimos três meses), a dosagem de vitamina B12 sérica (frequentemente baixa em diabéticos que usam metformina) e solicitar uma eletroneuromiografia para quantificar o grau de comprometimento nervoso. O controle glicêmico rigoroso é a medida mais importante para estabilizar e, em parte, reverter a neuropatia periférica diabética.
Este artigo abordou as principais causas de dormência nos dedos polegar e indicador, com foco na síndrome do túnel do carpo, nas origens cervicais e nas condições sistêmicas, além do papel central da fisioterapia no diagnóstico e tratamento. Cuide das suas mãos como elas cuidam de você todos os d
Exercícios preventivos e de manutenção
Existem exercícios que você pode fazer todos os dias, antes de começar o trabalho e durante as pausas, que ajudam a manter o nervo mediano móvel, os tendões flexíveis e os músculos em equilíbrio. São simples, rápidos e fazem diferença real quando realizados com consistência.
O alongamento dos flexores é um dos mais importantes. Com o cotovelo esticado, estenda o punho para trás como se estivesse fazendo um sinal de “pare”, com a palma voltada para frente. Com a outra mão, puxe os dedos levemente para aumentar o alongamento. Mantenha por 20 a 30 segundos, sem forçar. Depois, inverta e flexione o punho, apontando as pontas dos dedos para baixo. Esse movimento trabalha os tendões extensores. Faça dois ou três ciclos com cada mão, duas vezes ao dia.
A mobilização neural do nervo mediano é um recurso poderoso que, quando ensinado corretamente pelo fisioterapeuta, pode ser feito em casa. O movimento básico consiste em posicionar o braço ao lado do corpo como se estivesse segurando uma bandeja, com a palma da mão voltada para cima e os dedos abertos. A partir daí, você estende o cotovelo lentamente, inclina levemente a cabeça para o lado oposto ao braço e faz um movimento suave, como se estivesse tocando violino. São 10 a 15 repetições lentas, sem causar dor — apenas uma tensão leve e tolerável ao longo do braço. Esse exercício melhora a mobilidade do nervo dentro dos seus tecidos e é um dos mais indicados pela literatura científica.
Os sinais que indicam hora de buscar ajuda
Você já sabe que nem toda dormência é emergência. Mas existem padrões de sintomas que indicam claramente que a situação precisa de avaliação especializada, e quanto antes você age, melhor o resultado do tratamento.
O sinal mais claro é a progressão. Se a dormência era esporádica e agora é diária, se antes passava rapidamente e agora demora mais para resolver, se começou só na ponta dos dedos e agora sobe pelo antebraço — isso é progressão. Um nervo que está sendo comprimido de forma crônica vai piorando gradualmente, e cada semana sem tratamento representa mais dano que precisa ser revertido.
A perda de força é outro sinal que não pode ser ignorado. Se você começa a deixar cair objetos com mais frequência, sente dificuldade para abrir tampas que antes abria facilmente, ou percebe que o pinçamento entre o polegar e o indicador está mais fraco do que o habitual, há comprometimento motor além do sensorial. Nesse estágio, o nervo mediano já está sofrendo dano que pode levar mais tempo para se recuperar. A fisioterapia ainda pode ajudar muito, mas quanto mais cedo você busca, mais rápido e completo é o resultado.
Se a dormência nos dedos vem acompanhada de dor no pescoço, irradiação pelo ombro e braço, ou piora quando você move a cabeça, a origem pode ser cervical e merece avaliação específica. Se além da dormência você tem outros sintomas como fadiga crônica, formigamento em várias partes do corpo, alterações urinárias ou visuais, um médico precisa investigar causas sistêmicas antes de qualquer tratamento local.
Exercícios de Fixação do Conteúdo
Chegamos ao final, e agora é a sua vez de colocar o conhecimento em prática. Abaixo você vai encontrar dois exercícios para fixar o que aprendeu. Leia com atenção, responda por escrito se quiser e depois confira a resposta.
Exercício 1
Situação: Marina tem 38 anos, trabalha como digitadora há 10 anos e nos últimos três meses começou a sentir formigamento no polegar e no indicador da mão direita. O sintoma aparece principalmente durante a digitação e à noite, acordando-a por volta de 3 horas da manhã. Ao sacudir a mão, a sensação passa em poucos minutos. Ela não tem dor no pescoço, e os sintomas não mudam quando ela move a cabeça.
Pergunta: Com base nos sintomas descritos, qual é a hipótese diagnóstica mais provável para Marina? Quais características do caso sustentam essa hipótese? E quais medidas imediatas poderiam aliviar os sintomas noturnos antes que ela inicie o tratamento fisioterapêutico?
Resposta:
A hipótese mais provável para Marina é a síndrome do túnel do carpo. Vários elementos do caso sustentam essa conclusão: a profissão com movimentos repetitivos de punho por muitas horas, os sintomas específicos no polegar e no indicador (território de inervação do nervo mediano), o agravamento durante a digitação (flexão e extensão repetitiva do punho aumenta a pressão dentro do túnel), e especialmente os sintomas noturnos que acordam a paciente e melhoram ao sacudir a mão — esse padrão é característico da síndrome do túnel do carpo porque durante o sono o punho tende a se fletir, comprimindo ainda mais o nervo.
A ausência de dor cervical e de sintomas que mudam com o movimento da cabeça reduz a probabilidade de origem radicular cervical, o que reforça a hipótese local no punho.
A medida imediata mais eficaz para aliviar os sintomas noturnos é o uso de uma órtese de punho que mantenha a articulação em posição neutra durante o sono, impedindo a flexão inconsciente. Além disso, ela deve evitar segurar o celular ou livros por longos períodos antes de dormir, pois a manutenção de flexão de punho nesses momentos também aumenta os sintomas. A busca pelo fisioterapeuta para avaliação e início do tratamento é o passo seguinte.
Exercício 2
Carpal Tunnel Syndrome Diagram
Situação: Carlos tem 52 anos, foi diagnosticado com diabetes tipo 2 há oito anos e nos últimos meses começou a sentir formigamento em ambas as mãos, nos pés e nas pernas. Ele percebe que a sensação é mais difusa, como se suas mãos inteiras estivessem com uma “luva” de formigamento. Não há piora à noite nem melhora ao sacudir a mão. O controle glicêmico dele está irregular há cerca de dois anos.
Pergunta: Os sintomas de Carlos se encaixam no padrão da síndrome do túnel do carpo? Qual seria a hipótese mais provável para o caso dele e por quê? O que o fisioterapeuta deve observar na avaliação inicial e o que ele deveria orientar Carlos a verificar com seu médico?
Resposta:
Não, os sintomas de Carlos não se encaixam no padrão da síndrome do túnel do carpo. Na síndrome do túnel do carpo, o formigamento é unilateral ou mais intenso em um lado, restrito ao território do nervo mediano (polegar, indicador, dedo médio e metade do anelar), piora à noite e melhora ao sacudir a mão. No caso de Carlos, o formigamento é bilateral, afeta ambas as mãos inteiras em padrão de “luva” e também está nos pés e nas pernas — o que indica comprometimento difuso dos nervos periféricos, e não uma compressão localizada.
A hipótese mais provável é neuropatia periférica diabética. O diabetes descontrolado por longos períodos danifica os vasos que nutrem os nervos, levando a disfunção nervosa progressiva que começa nas extremidades mais distantes do corpo — pés e mãos — e pode avançar para regiões mais proximais.
Na avaliação inicial, o fisioterapeuta deve testar a sensibilidade ao toque leve, à vibração e à temperatura em membros superiores e inferiores, comparar os lados, avaliar a força muscular distal e verificar os reflexos. O fisioterapeuta deve orientar Carlos a verificar com seu médico a dosagem de hemoglobina glicada (para avaliar o controle do diabetes nos últimos três meses), a dosagem de vitamina B12 sérica (frequentemente baixa em diabéticos que usam metformina) e solicitar uma eletroneuromiografia para quantificar o grau de comprometimento nervoso. O controle glicêmico rigoroso é a medida mais importante para estabilizar e, em parte, reverter a neuropatia periférica diabética.
Este artigo abordou as principais causas de dormência nos dedos polegar e indicador, com foco na síndrome do túnel do carpo, nas origens cervicais e nas condições sistêmicas, além do papel central da fisioterapia no diagnóstico e tratamento. Cuide das suas mãos como elas cuidam de você todos os dias.

“Olá! Sou a Dra. Fernanda. Sempre acreditei que a fisioterapia é a arte de devolver sorrisos através do movimento. Minha trajetória na área da saúde começou com um propósito claro: oferecer um atendimento onde o paciente é ouvido e compreendido em sua totalidade, não apenas em sua dor física.
Graduada pela Unicamp e com especialização em Fisioterapia, dedico meus dias a estudar e aplicar técnicas que unam conforto e resultado. Entendo que cada corpo tem seu tempo e cada reabilitação é uma jornada única.
No meu consultório, você encontrará uma profissional apaixonada pelo que faz, pronta para segurar na sua mão e guiar seu caminho rumo a uma vida com mais qualidade e liberdade.”