Se você está lendo este artigo, provavelmente está passando por um momento difícil. Talvez tenha ouvido aquele estalo no joelho durante uma partida de futebol. Ou quem sabe sentiu o joelho falhar ao descer uma escada. Seja qual for a situação, a dúvida que não sai da sua cabeça é: preciso mesmo operar?
Eu trabalho há mais de 15 anos com reabilitação de joelho e posso te dizer que essa é a pergunta mais frequente no meu consultório. A resposta, como quase tudo na fisioterapia, depende de vários fatores. Vamos conversar sobre cada um deles para que você tome a melhor decisão possível para o seu corpo e para a sua vida.
Antes de falar sobre a cirurgia em si, você precisa entender o que aconteceu dentro do seu joelho. Conhecer a anatomia, os mecanismos de lesão e os sintomas ajuda você a participar ativamente do seu tratamento. E paciente informado é paciente que se recupera melhor.
O Que é o Rompimento de Ligamento do Joelho
O rompimento de ligamento do joelho é uma das lesões mais comuns no universo da ortopedia e da fisioterapia esportiva. Essa lesão acontece quando um ou mais ligamentos que estabilizam a articulação do joelho sofrem uma ruptura parcial ou total. O ligamento mais afetado é o Ligamento Cruzado Anterior, conhecido como LCA, responsável por impedir o deslocamento anterior da tíbia em relação ao fêmur.
Quando esse ligamento rompe, o joelho perde estabilidade. Você sente o joelho “solto”, como se ele fosse para frente a cada passo. Essa sensação, que chamamos de falseio, é um dos sinais mais clássicos da lesão do LCA. É uma situação que gera insegurança, medo de caminhar e, claro, muita frustração.
A boa notícia é que existem tratamentos eficazes tanto para quem precisa operar quanto para quem pode se recuperar sem cirurgia. Mas para chegar a essa decisão, você precisa entender bem o que está acontecendo com o seu joelho.
Anatomia do Joelho e Seus Ligamentos
O joelho é a maior articulação do corpo humano. Ele conecta três ossos: o fêmur, a tíbia e a patela. Para manter essa articulação funcionando de forma estável, existem quatro ligamentos principais que atuam como estruturas de sustentação.
O Ligamento Cruzado Anterior fica no centro do joelho e impede que a tíbia deslize para frente. O Ligamento Cruzado Posterior faz o trabalho oposto, impedindo o deslocamento posterior da tíbia. Já os Ligamentos Colaterais Medial e Lateral ficam nas laterais do joelho e evitam movimentos excessivos para dentro e para fora.
Além dos ligamentos, o joelho conta com os meniscos, que são estruturas de fibrocartilagem em formato de meia-lua. Eles funcionam como amortecedores entre o fêmur e a tíbia, distribuindo a carga e protegendo a cartilagem articular. Quando há lesão ligamentar, é comum que os meniscos também sejam afetados.
A cápsula articular envolve toda a articulação e contém o líquido sinovial, que lubrifica e nutre as estruturas internas do joelho. A musculatura ao redor, especialmente o quadríceps e os isquiotibiais, também exerce papel fundamental na estabilidade dinâmica do joelho.
Entender essa anatomia é essencial porque cada estrutura lesada influencia diretamente no tipo de tratamento indicado. Uma lesão isolada do LCA pode ter um prognóstico diferente de uma lesão combinada de LCA com menisco. Quanto mais estruturas comprometidas, mais complexo será o tratamento.
Por isso, quando você chega ao consultório com dor no joelho após um trauma, o profissional precisa investigar todas essas estruturas. Não basta saber que o ligamento rompeu. É preciso entender a extensão da lesão, quais estruturas foram afetadas e como o seu corpo responde a essa lesão.
Como Acontece a Lesão do Ligamento
A lesão do ligamento do joelho acontece, na maioria das vezes, durante atividades esportivas. Futebol, basquete, vôlei, esqui e artes marciais estão entre os esportes com maior incidência de ruptura do LCA. Mas não pense que só atletas profissionais sofrem essa lesão. Pessoas comuns, em atividades do dia a dia, também podem romper um ligamento.
O mecanismo mais clássico de lesão é o chamado valgo dinâmico com rotação do joelho. Funciona assim: você planta o pé no chão, o joelho gira para dentro enquanto o corpo roda para o lado oposto. Esse movimento cria uma força enorme sobre o LCA, que não aguenta e rompe. É aquele lance típico de futebol em que o jogador muda de direção bruscamente e cai.
Outro mecanismo comum é a hiperextensão do joelho. Quando você estica o joelho além do limite, o LCA pode sofrer uma lesão. Isso acontece em quedas, aterrissagens ruins após saltos ou até mesmo em acidentes de trânsito.
Traumas diretos, como pancadas na lateral do joelho, também podem causar lesões ligamentares. Nesse caso, os ligamentos colaterais são os mais afetados. Uma pancada na parte externa do joelho pode lesar o ligamento colateral medial, e vice-versa.
Fatores como fraqueza muscular, desequilíbrio entre quadríceps e isquiotibiais, fadiga e até o tipo de piso em que você pratica atividade física influenciam o risco de lesão. Mulheres, por questões anatômicas e hormonais, apresentam incidência maior de lesão do LCA em comparação com homens.
Conhecer o mecanismo da sua lesão ajuda o fisioterapeuta a planejar a reabilitação. Se você lesionou o ligamento durante uma mudança de direção, o programa de recuperação vai incluir exercícios específicos para esse tipo de movimento.
Sintomas do Rompimento de Ligamento do Joelho
O sintoma mais imediato do rompimento do ligamento é um estalo audível no momento da lesão. Muitas pessoas relatam ter ouvido um “crack” ou “pop” no joelho. Esse som é causado pela ruptura das fibras do ligamento e, embora assustador, é um sinal importante para o diagnóstico.
Logo após o estalo, o joelho incha rapidamente. Esse inchaço acontece porque os vasos sanguíneos que irrigam o ligamento se rompem junto com ele, causando um derrame articular. Em poucas horas, o joelho fica visivelmente maior que o outro, quente e dolorido.
A dor pode variar de moderada a intensa. Alguns pacientes conseguem até caminhar nos primeiros minutos após a lesão, mas logo percebem que o joelho não sustenta o peso do corpo de forma segura. Outros não conseguem apoiar o pé no chão desde o início.
O falseio, que é a sensação de instabilidade do joelho, é o sintoma mais característico a médio prazo. Depois que o inchaço diminui e a dor melhora, você percebe que o joelho “escapa” em determinados movimentos. Descer escadas, caminhar em terrenos irregulares e mudar de direção se tornam atividades desafiadoras.
A limitação da amplitude de movimento também é comum. O joelho pode ficar “travado” em uma posição, especialmente se houver lesão de menisco associada. Essa limitação ocorre porque fragmentos de menisco ou do próprio ligamento podem se interpor entre as superfícies articulares.
Se você identificou esses sintomas após um trauma no joelho, procure atendimento o mais rápido possível. O diagnóstico precoce é fundamental para definir o melhor tratamento e evitar lesões adicionais.
Diagnóstico da Lesão no Ligamento do Joelho
O diagnóstico correto é o primeiro passo para definir se você precisa ou não de cirurgia. Um bom diagnóstico envolve a combinação de exame físico detalhado, exames de imagem e a avaliação do grau da lesão. Sem isso, qualquer decisão sobre o tratamento será baseada em suposições.
Exame Físico e Testes Clínicos
O exame físico é a ferramenta mais importante no diagnóstico inicial da lesão do ligamento do joelho. Um profissional experiente consegue identificar a estrutura lesada com alta precisão apenas com as mãos e alguns testes específicos.
O teste de Lachman é o mais sensível para detectar lesão do LCA. Nele, o examinador flexiona o joelho levemente e traciona a tíbia para frente. Se houver um deslocamento maior que o normal, o teste é positivo. Esse teste tem uma acurácia superior a 90 por cento quando realizado por um profissional treinado.
O teste da gaveta anterior é outro método clássico. Com o joelho flexionado a 90 graus e o pé apoiado na maca, o examinador puxa a tíbia para frente. Um deslocamento excessivo indica lesão do LCA. Já o teste da gaveta posterior avalia o Ligamento Cruzado Posterior.
Para os ligamentos colaterais, utilizamos os testes de estresse em valgo e varo. Aplicamos uma força lateral sobre o joelho e avaliamos se há abertura excessiva na articulação. Cada teste fornece informações específicas sobre qual ligamento está comprometido.
O teste do pivot-shift é particularmente importante porque reproduz o mecanismo de falseio. Ele avalia a instabilidade rotacional do joelho e, quando positivo, é um forte indicativo de lesão do LCA. Muitos cirurgiões consideram esse teste decisivo para indicar a cirurgia.
Além desses testes, o examinador avalia o inchaço, a amplitude de movimento, a força muscular e a capacidade de apoiar peso no membro afetado. Toda essa informação, combinada, forma um quadro clínico que direciona os próximos passos do diagnóstico.
Exames de Imagem: Ressonância e Radiografia
A ressonância magnética é o exame padrão-ouro para avaliar lesões ligamentares do joelho. Ela produz imagens detalhadas das partes moles da articulação, incluindo ligamentos, meniscos, cartilagem e tendões. Com a ressonância, o médico consegue ver exatamente onde e como o ligamento rompeu.
A radiografia simples não mostra os ligamentos diretamente, mas é importante para descartar fraturas associadas. Em traumas mais intensos, pode haver arrancamento ósseo no local de inserção do ligamento, e a radiografia identifica essa situação.
A ultrassonografia pode ser útil em casos específicos, principalmente para avaliar os ligamentos colaterais e tendões superficiais. Porém, ela tem limitações para visualizar estruturas profundas como o LCA e o LCP.
Em alguns casos, a tomografia computadorizada pode ser solicitada para avaliar detalhes ósseos com maior precisão. Isso é especialmente útil no planejamento cirúrgico, quando o cirurgião precisa saber exatamente o formato e as dimensões dos túneis ósseos.
A artroscopia diagnóstica, que é um procedimento minimamente invasivo onde uma câmera é introduzida dentro do joelho, já foi muito utilizada no passado. Hoje, com a qualidade das ressonâncias magnéticas modernas, ela é reservada para casos duvidosos ou já como parte do procedimento cirúrgico.
A combinação do exame físico com a ressonância magnética fornece um diagnóstico preciso na grande maioria dos casos. Com essas informações em mãos, você e seu médico podem discutir as opções de tratamento de forma fundamentada e segura.
Classificação do Grau da Lesão
As lesões ligamentares são classificadas em três graus, de acordo com a gravidade. Essa classificação é fundamental para definir o tratamento adequado para o seu caso.
A lesão de grau 1 é um estiramento do ligamento. As fibras sofreram uma distensão, mas não houve ruptura significativa. O joelho permanece estável e, na maioria dos casos, o tratamento conservador com fisioterapia resolve o problema em poucas semanas.
A lesão de grau 2 é uma ruptura parcial. Parte das fibras do ligamento rompeu, mas o ligamento ainda mantém alguma função. O joelho pode apresentar leve instabilidade, e o tratamento depende do nível de atividade do paciente e da extensão da ruptura.
A lesão de grau 3 é a ruptura total do ligamento. Todas as fibras estão rompidas e o joelho perde completamente a estabilidade fornecida por aquele ligamento. É nesse grau que a cirurgia é mais frequentemente indicada, especialmente para pessoas ativas e esportistas.
Além do grau da lesão, outros fatores influenciam na classificação, como a presença de lesões associadas. Uma ruptura do LCA combinada com lesão de menisco e lesão do ligamento colateral medial é chamada de tríade infeliz. Essa combinação exige um tratamento mais complexo e, quase sempre, cirúrgico.
Entender o grau da sua lesão ajuda você a ter expectativas realistas sobre a recuperação. Uma lesão de grau 1 pode melhorar em 4 a 6 semanas. Já uma lesão de grau 3 operada pode levar de 9 a 12 meses para uma recuperação completa.
Tratamento Conservador ou Cirúrgico: Qual Escolher
Essa é a grande questão. A decisão entre tratamento conservador e cirúrgico não é simples e envolve uma análise cuidadosa de diversos fatores. Nem toda ruptura de ligamento precisa de cirurgia, e nem todo paciente que pode evitar a cirurgia deve fazê-lo.
Quando o Tratamento Conservador é Suficiente
O tratamento conservador pode ser uma excelente opção para pacientes com lesões parciais do ligamento, para pessoas com baixa demanda funcional e para quem não pratica esportes de contato ou que envolvam mudanças bruscas de direção.
Na prática, funciona assim: se você tem uma lesão de grau 1 ou 2, não sente instabilidade significativa no dia a dia e não pretende praticar esportes de alta intensidade, o tratamento conservador pode ser suficiente. Ele consiste em um programa intensivo de fisioterapia focado em fortalecimento muscular, ganho de propriocepção e estabilidade dinâmica.
O fortalecimento do quadríceps e dos isquiotibiais é a base do tratamento conservador. Esses músculos atuam como estabilizadores secundários do joelho e podem compensar parcialmente a ausência do ligamento rompido. Um programa bem estruturado de exercícios pode devolver funcionalidade ao joelho mesmo sem a reconstrução cirúrgica.
Estudos recentes mostram que o tratamento conservador com reabilitação estruturada pode apresentar resultados funcionais comparáveis aos da cirurgia em determinados perfis de pacientes. A chave é a seleção adequada do paciente e a dedicação ao programa de reabilitação.
É importante destacar que optar pelo tratamento conservador não significa não fazer nada. Muito pelo contrário. Exige disciplina, frequência nas sessões de fisioterapia e compromisso com os exercícios domiciliares.
O tratamento conservador também serve como uma etapa preparatória para a cirurgia em alguns casos. Pacientes que chegam ao consultório com muito inchaço, pouca amplitude de movimento e musculatura atrofiada se beneficiam de um período de fisioterapia pré-operatória.
Indicações para a Cirurgia de Reconstrução
A cirurgia de reconstrução do ligamento é indicada principalmente para pacientes jovens e ativos que apresentam instabilidade significativa do joelho. Se você pratica esportes com mudanças de direção, saltos e contato físico, a reconstrução cirúrgica é, na maioria dos casos, a melhor opção.
A presença de falseios recorrentes é uma das principais indicações cirúrgicas. Cada episódio de falseio representa um evento de instabilidade que pode lesar o menisco, a cartilagem articular e outras estruturas do joelho. Com o tempo, essas lesões secundárias podem levar a uma artrose precoce.
Lesões combinadas, como a ruptura do LCA associada a lesão de menisco, geralmente demandam tratamento cirúrgico. O menisco é uma estrutura fundamental para a saúde do joelho a longo prazo, e sua preservação deve ser prioridade.
A decisão pela cirurgia também leva em conta a sua profissão. Trabalhadores que exercem atividades físicas intensas podem necessitar da reconstrução para manter a capacidade de trabalho.
Pacientes que tentaram o tratamento conservador sem sucesso também são candidatos à cirurgia. Se após meses de fisioterapia você ainda sente instabilidade e limitação funcional, a reconstrução pode ser o próximo passo.
A idade não é um fator limitante absoluto. Pacientes acima de 40 anos podem se beneficiar da cirurgia se forem ativos e apresentarem instabilidade. A decisão deve ser individualizada, levando em conta as necessidades e expectativas de cada pessoa.
Riscos e Benefícios de Cada Abordagem
Todo tratamento tem riscos e benefícios. O tratamento conservador tem a vantagem de evitar os riscos inerentes a qualquer procedimento cirúrgico, como infecção, trombose e reações anestésicas.
Por outro lado, o tratamento conservador pode não ser suficiente para restabelecer a estabilidade do joelho em pacientes com lesões graves. A instabilidade residual pode levar a lesões secundárias nos meniscos e na cartilagem, acelerando o processo de degeneração articular.
A cirurgia oferece o benefício de restaurar a estabilidade mecânica do joelho. Com um novo ligamento no lugar, o joelho volta a funcionar de forma mais próxima do normal. Isso permite o retorno a atividades esportivas e laborais que exigem estabilidade articular.
Os riscos cirúrgicos incluem infecção (menos de 1% dos casos), rigidez articular, falha do enxerto e dor no local de retirada do enxerto. A trombose venosa profunda é outra complicação possível, porém rara quando medidas preventivas são adotadas.
O tempo de recuperação é significativamente diferente entre as duas abordagens. O tratamento conservador pode permitir retorno às atividades em 3 a 6 meses. A cirurgia demanda de 9 a 12 meses para uma recuperação completa e segura.
Converse com seu médico e seu fisioterapeuta sobre todas essas questões. Você é o protagonista do seu tratamento, e precisa se sentir seguro com a escolha feita.
Como Funciona a Cirurgia de Reconstrução do Ligamento
Se você e seu médico decidiram pela cirurgia, é hora de entender como ela funciona. A cirurgia de reconstrução do LCA é realizada por artroscopia, uma técnica minimamente invasiva que utiliza pequenas incisões para a câmera e os instrumentos cirúrgicos.
Tipos de Enxerto Utilizados na Cirurgia
O LCA rompido não pode ser simplesmente suturado na maioria dos casos. As fibras do ligamento, quando rompem completamente, retraem e perdem a capacidade de cicatrização. Por isso, é necessário substituir o ligamento por um enxerto que vai ocupar o lugar do original.
Os enxertos mais utilizados são os autoenxertos, que vêm do próprio paciente. Os tendões dos músculos flexores do joelho, conhecidos como semitendíneo e grácil, são uma das opções mais populares. Eles são retirados por uma pequena incisão e preparados para substituir o LCA.
Outro enxerto bastante utilizado é o tendão patelar, que é a porção central do tendão que conecta a patela à tíbia. Esse enxerto tem a vantagem de incluir fragmentos ósseos em suas extremidades, o que facilita a fixação nos túneis. Porém, pode causar dor anterior no joelho no pós-operatório.
O tendão do quadríceps também é uma opção de enxerto que tem ganhado popularidade nos últimos anos. Cada tipo de enxerto tem suas vantagens e desvantagens, e a escolha depende das características do paciente e da preferência do cirurgião.
Os aloenxertos, que são enxertos de doadores, são utilizados em situações específicas, como revisões cirúrgicas ou quando o paciente já utilizou seus tendões em cirurgias anteriores.
A escolha do tipo de enxerto é uma decisão que deve ser discutida entre você e seu cirurgião. Não existe um enxerto “melhor” em termos absolutos. O melhor enxerto é aquele que se adequa ao seu perfil, considerando sua idade, nível de atividade e expectativas de retorno.
A Técnica de Artroscopia Passo a Passo
A cirurgia começa com a anestesia, que pode ser geral ou raquidiana. As duas opções são eficientes para o controle da dor e a escolha depende da avaliação do anestesista.
O cirurgião realiza duas ou três pequenas incisões ao redor do joelho, chamadas de portais artroscópicos. Por um deles, é introduzida uma câmera com iluminação que transmite as imagens do interior do joelho para um monitor em tempo real. Pelos outros portais, entram os instrumentos cirúrgicos.
Uma solução salina é bombeada para dentro do joelho para expandi-lo e melhorar a visualização. O cirurgião inspeciona todas as estruturas internas, confirmando as informações da ressonância magnética. Lesões de menisco ou cartilagem encontradas nesse momento são tratadas simultaneamente.
Os remanescentes do ligamento rompido são removidos para preparar o espaço onde o novo enxerto será posicionado. Em seguida, o cirurgião perfura túneis no fêmur e na tíbia, exatamente nos pontos de origem e inserção do LCA original. A precisão no posicionamento desses túneis é um dos fatores mais críticos para o sucesso da cirurgia.
O enxerto previamente preparado é passado por dentro dos túneis ósseos. O cirurgião movimenta o joelho em toda a amplitude de movimento para verificar se não há impacto ósseo sobre o novo ligamento.
Finalmente, o enxerto é fixado nos túneis ósseos com implantes específicos, que podem ser parafusos de interferência, botões corticais ou outros dispositivos. As incisões são fechadas com pontos e curativos impermeáveis são aplicados.
Cuidados no Pós-Operatório Imediato
As primeiras horas após a cirurgia são fundamentais para uma boa recuperação. O controle da dor e do inchaço é a prioridade número um. Medicamentos analgésicos e anti-inflamatórios são prescritos para manter você confortável.
A crioterapia, que é a aplicação de gelo no joelho, deve ser iniciada logo após a cirurgia. O gelo reduz o inchaço, diminui a dor e controla o processo inflamatório. Aplique gelo por 20 minutos a cada 2 horas nas primeiras 48 horas, sempre com proteção de tecido entre o gelo e a pele.
A elevação do membro operado é outro cuidado essencial. Manter a perna elevada acima do nível do coração ajuda a reduzir o edema por ação da gravidade. Use travesseiros para apoiar a perna quando estiver deitado ou sentado.
O uso de muletas é necessário nas primeiras semanas. O cirurgião vai orientar sobre a quantidade de peso que você pode colocar no membro operado. Em geral, a marcha com apoio parcial é liberada nos primeiros dias, com progressão gradual conforme a tolerância.
A movimentação precoce do joelho é fundamental para evitar rigidez articular e aderências. Exercícios suaves de flexão e extensão devem ser iniciados já no primeiro dia após a cirurgia, conforme orientação do fisioterapeuta. O movimento controlado ajuda na cicatrização.
Os curativos devem ser mantidos limpos e secos. Qualquer sinal de infecção, como vermelhidão excessiva, calor local, secreção com odor ou febre, deve ser comunicado imediatamente ao cirurgião.
Recuperação e Reabilitação Após a Cirurgia
A cirurgia é apenas o começo. O verdadeiro trabalho acontece na reabilitação. Sem uma fisioterapia bem conduzida, mesmo a melhor cirurgia pode ter um resultado abaixo do esperado. Costumo dizer aos meus pacientes que a cirurgia representa 50 por cento do tratamento. Os outros 50 por cento dependem da reabilitação.
As Fases da Reabilitação do Joelho
A reabilitação após a reconstrução do LCA é dividida em fases, cada uma com objetivos específicos. Essa divisão permite uma progressão segura e evita sobrecargas no enxerto que ainda está em processo de incorporação.
A primeira fase vai da cirurgia até a segunda semana. O foco principal é o controle do derrame articular, a recuperação da ativação muscular e o restabelecimento da amplitude de movimento. Exercícios isométricos para o quadríceps, mobilização patelar e exercícios de bombeamento de tornozelo são iniciados imediatamente.

A segunda fase, de duas a quatro semanas, marca a transição para a retirada gradual das muletas. Você começa exercícios de cadeia cinética fechada, como mini-agachamentos, e inicia o trabalho de propriocepção. O objetivo é recuperar a marcha normal e a capacidade de subir e descer escadas com segurança.
A terceira fase, de um a três meses, é dedicada ao fortalecimento progressivo. Exercícios com carga crescente são introduzidos para o quadríceps, isquiotibiais, glúteos e musculatura do core. A propriocepção avança para exercícios em superfícies instáveis e com maior complexidade.
A quarta fase, de três a seis meses, marca o início dos exercícios de agilidade e pliometria. Corrida em linha reta é liberada quando há força adequada e boa qualidade de movimento.
A quinta fase, de seis a nove meses ou mais, prepara o retorno ao esporte. Treinos específicos da modalidade esportiva são integrados ao programa. Testes funcionais, como o hop test, são realizados para avaliar se o joelho está pronto para as demandas do esporte. O retorno só é liberado quando todos os critérios de alta são atingidos.
Fisioterapia: Exercícios e Protocolos
A fisioterapia é o pilar central da reabilitação. Um bom fisioterapeuta vai personalizar o protocolo de acordo com o tipo de enxerto utilizado, a presença de lesões associadas e os seus objetivos funcionais.
Os exercícios isométricos são os primeiros a serem realizados. Eles consistem em contrair o músculo sem movimentar a articulação. A isometria de quadríceps, por exemplo, é feita apertando a parte de trás do joelho contra a maca. Esse exercício simples é poderoso para recuperar a ativação muscular perdida após a cirurgia.
Os exercícios de cadeia cinética fechada, onde o pé permanece fixo no chão, são mais seguros para o enxerto. Agachamentos parciais, leg press e subida em step são exemplos. Eles trabalham o quadríceps e os isquiotibiais de forma integrada, simulando atividades funcionais.
Os exercícios de cadeia cinética aberta, como a extensão de joelho na cadeira extensora, devem ser introduzidos com cautela. Eles geram maior estresse sobre o enxerto e são progressivamente incluídos conforme o estágio da reabilitação.
O treinamento proprioceptivo é essencial para recuperar o “sentido de posição” do joelho. Quando o LCA rompe, você perde mecanorreceptores que informam ao cérebro a posição da articulação. Exercícios em pranchas de equilíbrio e superfícies instáveis ajudam a reconstruir essa conexão neuromuscular.
O trabalho cardiovascular não deve ser negligenciado. A bicicleta ergométrica é um dos primeiros exercícios aeróbicos liberados, geralmente a partir da terceira semana. Ela permite movimentação do joelho sem impacto, ajudando na recuperação da amplitude de movimento e no condicionamento geral.
Quando Voltar ao Esporte e Atividades Normais
O retorno ao esporte é o momento mais esperado por qualquer paciente. Porém, é também o momento que exige mais cautela. Voltar cedo demais é o principal fator de risco para uma nova lesão do ligamento reconstruído.
O tempo mínimo geralmente aceito para retorno ao esporte é de 9 meses. Porém, estudos mostram que esperar 12 meses reduz significativamente o risco de re-ruptura. O tempo não é o único critério: você precisa atingir marcos funcionais específicos para ser liberado.
Os testes funcionais são ferramentas objetivas para avaliar a prontidão do joelho. O hop test, que consiste em saltar com uma perna só e comparar a distância entre o lado operado e o lado saudável, é um dos mais utilizados. O objetivo é atingir pelo menos 90 por cento de simetria.
A força muscular também é avaliada com dinamometria isocinética. O quadríceps e os isquiotibiais do lado operado devem atingir pelo menos 85 a 90 por cento da força do lado saudável. Índices menores indicam que a musculatura ainda não está pronta para proteger o joelho durante o esporte.
Fatores psicológicos também influenciam o retorno. O medo de uma nova lesão é extremamente comum e pode limitar o desempenho. Escalas como a ACL-RSI medem a prontidão psicológica para o retorno ao esporte.
O retorno deve ser gradual. Primeiro, treinos individuais. Depois, treinos com o time sem contato. Em seguida, treinos completos. E finalmente, jogos oficiais. Cada etapa é avaliada e só se avança quando há segurança.
Fatores que Influenciam o Sucesso da Cirurgia
O resultado da cirurgia de reconstrução do ligamento depende de uma combinação de fatores. Alguns estão sob seu controle, como a dedicação à fisioterapia. Outros, como a biologia de cicatrização do seu corpo, fogem da sua influência.
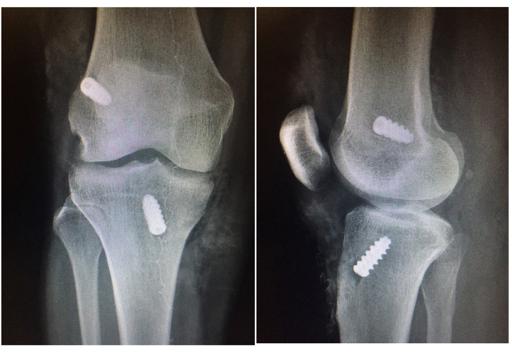
Idade, Condicionamento Físico e Tipo de Lesão
A idade é um fator que influencia a recuperação, mas não da forma que muitos pensam. Pacientes jovens geralmente apresentam melhor capacidade biológica de cicatrização. Porém, são também os que apresentam maior risco de re-ruptura, justamente por serem mais ativos e, em alguns casos, retornarem ao esporte antes do tempo ideal.
O condicionamento físico prévio à lesão faz diferença. Pacientes que já tinham boa força muscular e boa propriocepção antes da lesão tendem a se recuperar mais rápido.
O tipo de lesão também importa. Lesões isoladas do LCA têm prognóstico melhor que lesões combinadas. A presença de lesão de menisco, de cartilagem ou de outros ligamentos torna a reabilitação mais complexa.
O tipo de enxerto utilizado influencia a reabilitação. Pacientes que usaram o tendão patelar podem apresentar dor anterior no joelho por mais tempo. Pacientes que usaram os tendões flexores podem ter fraqueza temporária na flexão do joelho.
O estado do joelho no momento da cirurgia também é relevante. Joelhos com pouco inchaço, boa amplitude de movimento e boa ativação muscular no pré-operatório tendem a ter melhor resultado. Por isso, a fisioterapia pré-operatória é tão valorizada.
A motivação do paciente é talvez o fator mais determinante. Pacientes engajados, que comparecem às sessões de fisioterapia, fazem os exercícios em casa e seguem as orientações da equipe médica, apresentam resultados consistentemente melhores.
Importância da Adesão ao Protocolo de Reabilitação
O protocolo de reabilitação existe por uma razão. Ele foi desenvolvido com base em evidências científicas e na experiência clínica de profissionais que tratam centenas de pacientes por ano. Seguir o protocolo e respeitar os tempos de cada fase é o que separa uma recuperação excelente de uma recuperação problemática.
Muitos pacientes querem acelerar o processo. É compreensível. Ficar meses sem poder correr ou jogar bola é frustrante. Mas pular etapas coloca o enxerto em risco. O enxerto passa por um processo biológico chamado ligamentização, onde ele gradualmente se transforma em um tecido semelhante ao ligamento original. Esse processo leva meses.
Nos primeiros três meses, o enxerto está em sua fase mais vulnerável. É nesse período que ocorre a necrose avascular do enxerto, seguida pela revascularização e remodelamento. Sobrecarregar o enxerto nessa fase pode levá-lo ao afrouxamento ou até à ruptura.
A frequência das sessões de fisioterapia é outro ponto crucial. Nos primeiros meses, duas a três sessões semanais são o ideal. À medida que o paciente ganha independência e domina os exercícios, a frequência pode ser reduzida, mas o trabalho em casa deve ser mantido.
Os exercícios domiciliares complementam o trabalho realizado na clínica. Eles garantem que o joelho receba estímulos de fortalecimento e propriocepção diariamente.
A comunicação aberta com sua equipe de reabilitação é fundamental. Se você sentir dor, inchaço ou qualquer sintoma incomum, comunique imediatamente. O fisioterapeuta pode ajustar o programa para resolver o problema antes que ele se agrave.
Complicações Possíveis e Como Evitá-las
Toda cirurgia tem riscos de complicações. Conhecê-las não é para gerar medo, mas para que você saiba identificá-las precocemente e agir de forma adequada.
A rigidez articular, chamada de artrofibrose, é uma das complicações mais temidas. Ela ocorre quando há formação excessiva de tecido cicatricial dentro do joelho, limitando a amplitude de movimento. A mobilização precoce e a fisioterapia adequada são as melhores formas de preveni-la.
A infecção pós-operatória, embora rara, é uma complicação grave. Sinais como febre, vermelhidão progressiva, calor local e secreção purulenta devem ser reportados imediatamente ao cirurgião.
A falha do enxerto, ou re-ruptura, ocorre em aproximadamente 5 a 10 por cento dos casos. Os principais fatores de risco são retorno precoce ao esporte e não atingimento dos critérios de alta.
A trombose venosa profunda é uma complicação potencialmente grave que pode ocorrer após qualquer cirurgia de membro inferior. Medidas preventivas incluem movimentação precoce, uso de meias compressivas e, em alguns casos, medicação anticoagulante.
A dor persistente no local de retirada do enxerto é uma queixa relativamente comum, especialmente quando o tendão patelar é utilizado. Técnicas de dessensibilização e fortalecimento específico ajudam a resolver o problema.
Prevenção de Novas Lesões no Ligamento do Joelho
Após passar por todo o processo de lesão, diagnóstico, cirurgia e reabilitação, a prevenção de novas lesões deve ser uma prioridade permanente. O risco de uma nova lesão é real, tanto no mesmo joelho quanto no joelho contralateral.
Fortalecimento Muscular como Estratégia Preventiva
O fortalecimento muscular é a estratégia preventiva mais eficaz contra lesões ligamentares do joelho. Músculos fortes absorvem impacto, estabilizam a articulação e reduzem a carga sobre os ligamentos.
O quadríceps é o principal músculo protetor do joelho. Ele atua como um freio, controlando a velocidade e a direção dos movimentos. Um quadríceps forte pode reduzir significativamente o risco de lesão do LCA.
Os isquiotibiais são igualmente importantes. Eles atuam como sinergistas do LCA, puxando a tíbia para trás e impedindo o deslocamento anterior excessivo. O equilíbrio de força entre quadríceps e isquiotibiais é um marcador importante da saúde do joelho.
A musculatura do quadril, especialmente os glúteos, também desempenha papel crítico na prevenção. Fraqueza dos glúteos leva ao valgo dinâmico do joelho, que é o principal mecanismo de lesão do LCA.
O core, que inclui abdominais, oblíquos e musculatura paravertebral, é a base de toda cadeia de movimento. Um core forte garante melhor controle do tronco durante movimentos dinâmicos, reduzindo o estresse sobre o joelho.
Não basta treinar força de forma genérica. Os exercícios devem ser funcionais e simular as demandas do seu esporte ou da sua atividade profissional.
Treinamento Proprioceptivo e Neuromuscular
A propriocepção é a capacidade do corpo de saber onde cada parte está no espaço sem precisar olhar. Quando o LCA rompe, você perde receptores que enviam informações ao cérebro sobre a posição do joelho. O treinamento proprioceptivo busca reconstruir essas conexões.
Exercícios em superfícies instáveis, como pranchas de equilíbrio e bosu, desafiam o sistema proprioceptivo e melhoram a resposta muscular reflexa. Quando você treina o equilíbrio em uma superfície instável, seus músculos aprendem a reagir mais rápido a perturbações inesperadas.
O treinamento neuromuscular vai além da propriocepção. Ele ensina o seu corpo a se mover de forma mais segura. Programas como o FIFA 11 Plus, desenvolvido especificamente para prevenção de lesões no futebol, combinam aquecimento, fortalecimento, equilíbrio e pliometria em uma rotina de 20 minutos.
A pliometria, que são exercícios com saltos e aterrissagens, treina a capacidade do músculo de absorver e produzir força rapidamente. Aprender a aterrissar corretamente, com joelhos alinhados e flexionados, é uma das habilidades mais protetoras contra lesões do LCA.
O treinamento de agilidade com mudanças de direção programadas e não programadas prepara o joelho para situações reais do esporte.
A consistência é a chave. Programas preventivos só funcionam quando realizados regularmente. Incluir 15 a 20 minutos de exercícios preventivos no aquecimento de cada treino é uma estratégia simples e eficaz.
Equipamentos de Proteção e Cuidados no Dia a Dia
O uso de joelheira pode oferecer sensação de segurança e suporte adicional durante a prática esportiva. Existem diferentes tipos de joelheiras, desde as simples de compressão até as articuladas, que oferecem limitação de movimentos excessivos.
O calçado adequado é um fator preventivo frequentemente negligenciado. Tênis com boa absorção de impacto e adequados ao tipo de piso reduzem a carga sobre o joelho. No futebol, o tipo de trava da chuteira influencia o risco de lesão.
O aquecimento antes de qualquer atividade física é inegociável. Um aquecimento adequado aumenta a temperatura muscular, melhora a lubrificação articular e prepara o sistema neuromuscular para o esforço.
O descanso e a recuperação entre sessões de treinamento também são formas de prevenção. A fadiga muscular compromete o controle neuromuscular e aumenta o risco de lesão. Respeite os dias de descanso e priorize uma boa qualidade de sono.
A manutenção de um peso corporal saudável reduz a carga sobre os joelhos. Cada quilo a mais representa um aumento de 3 a 4 quilos de carga sobre a articulação durante a caminhada.
Manter uma alimentação equilibrada e um peso adequado protege não apenas os ligamentos, mas toda a articulação.
Terapias Aplicadas e Indicadas para Lesão de Ligamento do Joelho
Ao longo da prática clínica com reabilitação de joelho, diversas terapias demonstram eficácia no tratamento de lesões ligamentares. A fisioterapia moderna oferece um arsenal terapêutico amplo, que vai muito além dos exercícios convencionais. A escolha das terapias depende da fase da recuperação, dos sintomas presentes e dos objetivos do paciente.
Fisioterapia Convencional e Recursos Terapêuticos
A fisioterapia convencional é a base do tratamento, tanto no pós-operatório quanto no tratamento conservador. Ela envolve cinesioterapia, que é o tratamento através do movimento, e o uso de recursos físicos para controle de dor e inflamação.
A cinesioterapia inclui exercícios de amplitude de movimento, fortalecimento muscular, alongamento, propriocepção e treinamento funcional. Cada exercício é prescrito com base na fase da reabilitação e nos objetivos do momento.
A terapia manual é outro componente importante. Técnicas de mobilização articular, liberação miofascial e manipulação de tecidos moles ajudam a recuperar a amplitude de movimento, reduzir a dor e melhorar a qualidade do movimento. A mobilização patelar, por exemplo, é fundamental para evitar rigidez e dor anterior no joelho.
O uso de bandagens funcionais e kinesiotaping pode complementar o tratamento. A bandagem funcional limita movimentos que poderiam sobrecarregar o enxerto, enquanto o kinesiotaping pode auxiliar no controle do edema e na facilitação muscular.
A educação do paciente é parte integral da fisioterapia. Entender o que está acontecendo com o seu joelho, por que cada exercício é realizado e quais são os sinais de alerta empodera você a participar ativamente da sua recuperação.
A progressão da fisioterapia deve ser guiada por critérios objetivos, não apenas pelo tempo. Cada fase só deve avançar quando os objetivos da fase anterior foram atingidos.
Terapias Complementares: Crioterapia, Eletroterapia e Hidroterapia
A crioterapia é uma das terapias mais utilizadas no pós-operatório e nas fases iniciais da reabilitação. A aplicação de frio reduz o metabolismo celular, diminui o edema e proporciona analgesia. Além do gelo convencional, existem sistemas de crioterapia com compressão que oferecem resultados superiores.
A eletroterapia engloba diversas modalidades, como a estimulação elétrica neuromuscular (EENM), o TENS, o ultrassom terapêutico e o laser de baixa intensidade. A EENM é especialmente útil para recuperar a ativação do quadríceps, que tende a ser inibido após a cirurgia por um mecanismo chamado inibição o inibição

“Olá! Sou a Dra. Fernanda. Sempre acreditei que a fisioterapia é a arte de devolver sorrisos através do movimento. Minha trajetória na área da saúde começou com um propósito claro: oferecer um atendimento onde o paciente é ouvido e compreendido em sua totalidade, não apenas em sua dor física.
Graduada pela Unicamp e com especialização em Fisioterapia, dedico meus dias a estudar e aplicar técnicas que unam conforto e resultado. Entendo que cada corpo tem seu tempo e cada reabilitação é uma jornada única.
No meu consultório, você encontrará uma profissional apaixonada pelo que faz, pronta para segurar na sua mão e guiar seu caminho rumo a uma vida com mais qualidade e liberdade.”